4月17日,《医师报·名医讲堂》邀请国家癌症中心内镜科专家做客《内镜e学堂》直播间,分享了消化道内镜检查的规范化操作方法,并邀请中国医学科学院肿瘤医院王贵齐主任医师担任点评嘉宾,《医师报》常务副社长兼执行总编辑张艳萍担任直播主持人。王贵齐教授与多位讲课专家从不同角度剖析了消化道内镜规范化检查方法,并与网友在线互动。王贵齐教授表示,“在这次疫情中,我们一方面加强新冠疫情防控,另一方面不断通过新媒体的传播方式,与广大同道交流学术思想和临床经验,以提高我国内镜检查规范化水平。在此,感谢医师报,也感谢奥林巴斯公司对我们的信任和邀请。”
刘旭东:上消化道内镜规范化检查是重要基础
上消化道内镜规范的术前准备主要包括患者准备和器械准备。术前准备虽然相对简单,但在实际操作中容易被忽略,而且术前准备也会影响患者的配合度和内镜检查效果。
患者准备:要详细询问病史及用药史,判断患者是否有内镜检查的禁忌证;检查前安慰患者,消除其紧张情绪,提高患者配合度;口服去泡剂及祛黏液剂、局部麻醉剂,减轻患者呕吐反应,祛除胃内黏液及泡沫;检查前禁食水6小时,保证安全有效进行内镜检查;患者体位摆放合适,一般使患者口咽食管入口处于同一直线,头颈位置要稍后仰,便于进镜。器械准备:奥林巴斯EVIS 290系统及内镜,在准备过程中,首先确认所使用的设备是处于正常的工作状态,包括调节负压吸引、送气;设置参数,调节白平衡;调试内镜角度,挑选弯曲角度合适的内镜,利于充分观察;体现准备好检查过程中需要的液体及附件的准备等,包括活检钳、喷洒管等。

规范的内镜检察技术非常重要,其中需要注意的包括:
1、持镜方法:手持奥林巴斯内镜示范,详细讲解左手持镜的2种方式及其优势,检查姿势要注意放松左手关节,夹紧左上臂,避免检查时间长导致操作不稳定,可通过在左上臂和躯干间夹住一张纸加以训练;操作中手腕关节旋转,必要时肘关节辅助,右手轻握镜身,随时回复自然,保持放松状态;
2、进镜观察顺序:内镜观察时不仅观察胃与食管,同时要重视下咽部观察,循腔进境,进退有序;观察无盲点,采圈无漏点;重点观察贲门、胃体下部及胃角后壁、胃体大弯等易漏诊部位;通过不同部位图片采集,展示白光下与NBI模式下不同部位的观察变化与观察顺序,最终完成进镜、退镜、再进镜的观察顺序;
3、内镜下冲洗:保持视野内清洁,从高位向低位冲洗,注意禁止出现任何黏液和气泡,以便及时发现早期病变;
4、内镜拍照方式:要固定画面后拍照,禁止动态直接拍照;拍照需近景与远景相结合,局部与整体相结合;每张照片需带有标志性部位;
5、内镜下染色技术:染色前需反复冲洗食管、胃及病变部位,以保证染色剂与病变部位充分接触;染色结束后需将胃内染色剂抽吸干净;以食管染色为例介绍碘染色及靛胭脂染色的方法及优势;
6、内镜下活检:要注意直视下活检,禁忌盲目活检;养成活检前、活检时、活检后留照片的好习惯;
7、止血及处理并发症处理:活检导致的出血一般可自行止血,或可选用肾上腺素生理盐水冲洗创面、内镜压迫等方法。
总结:治疗方式的选择、治疗技术规范化操作以及术后判定、随访或追加治疗都是临床工作中需要面临和解决的重要问题。
王贵齐教授点评:
上消化道内镜检查看似基础,实则至关重要。通过提高内镜术前准备、持镜方式、检查操作、进镜退镜观察顺序、活检、报告书写等方面的规范化水平,提高内镜检查质量。在规范中实现精准,在精准中发现早癌,最终提高治疗效果。
刘勇:内镜下黏膜剥离术是消化道早癌的检查及治疗方法
上消化道早癌的内镜分型,通常参照巴黎分型,按照上皮类型,通过鳞状上皮、柱状上皮对病变进行分类。治疗前的术前器械准备:奥林巴斯GIF-Q260J(或H260Z、2TQ260M)、二氧化碳及附送水装置、 注射针(25G)和粘膜下注射液、 奥林巴斯一次性粘膜切开刀Dual knife、IT knife2及止血钳。

头颈部表浅癌内镜黏膜下剥离术 头颈部表浅癌的诊断要点是明确病变部位、大小、分型,以及咽部组织学特点。内镜治疗时建先切开最难的部位,易出现侧切缘阳性。应用支撑喉镜辅助治疗下咽表浅癌时,建议对累及梨状窝内侧壁和环后的病例应用(非必需)经鼻插管+可视喉镜替代支撑喉镜。
食管内镜黏膜下剥离术 早期食管癌诊断要点是对浸润深度的评估,据此判断是否适合进行内镜治疗。内镜治疗时注意从最难、最低位进行预切开及剥离;C字形切开后,尽快将口侧及病变低位侧进行充分剥离;沿肌层表面进行剥离,同时尽量保持肌层的完整性。对于全周病变的早期食管癌,建议采用双隧道的治疗方法。
胃内镜黏膜下剥离术 对于贲门癌的治疗,当病变累及齿状线,需警惕病变上皮下浸润,标记≥1 cm。反转位开始预切开及剥离,尽量剥离至或近食管胃交界线。正位预切开,先和胃底侧切缘会师,正位剥离易切除过浅或伤及黏膜侧(剥离要贴着固有肌层)。
对于贲门、胃底、胃体病变的治疗,先反转位预切开及剥离,再正位切开、剥离。
对于胃体下部小弯、胃角、胃体下部至胃窦小弯,治疗先从口侧进行C字形充分预切开,切开线需跨过胃体窦交界;由口向肛剥离时需充分吸气,剥离至跨过胃角;当剥离线跨过胃角后,再对肛侧进行切开,由肛向口进行剥离,上下会师。
对胃窦大弯、前后壁,胃体大弯、后壁的治疗,需充分预切开,尤其是肛侧;预切开后优先对口侧、前壁/小弯侧进行剥离,剥离线保持V字形。
对于幽门早癌内镜下粘膜剥离术治疗,若条件允许,反转位开始预切开及剥离,尽量剥离至幽门环再正位预切开、剥离,正位及反转位剥离在幽门环附近会师。
早期胃癌治疗适应症分为绝对适应症、扩大适应症、相对适应症。根据不同病变淋巴结转移情况与随访情况制定相应的适应症。需要注意,术前与术后判断适应症标准不同。
总结:内镜下黏膜剥离术是消化道早癌诊断、治疗、再诊断、再决策的一项检查及治疗方法。
王贵齐教授点评:
刘大夫的课题分享,虽然时间很短,但涉及多个部位器官,内容广泛,且清晰的结合了国内外的操作规范,理念非常清晰。通过他今天的讲课,最重要是让大家领会到应该如何去做。内镜下ESD技术的规范化非常重要,不仅要做到规范化操作,同时要通过规范化的操作水平与国内外的共识,既能够达到质量控制的目标,又能达到对自身工作的评价,从而实现从诊断到治疗再到评价的治疗策略与内镜临床应用体系。
窦利州:建立早期大肠癌诊断与分型标准,及规范化诊断体系
规范的术前准备方面,结肠镜与上消化道、胃镜检查的术前准备近似,均包含患者与器械两方面。
患者准备:区别在于需要在术前2~3天进行患者宣教,控制饮食;在检查过程中不断调整患者体位,便于进镜与观察肠腔,提高观察效果。器械准备:充分调试操作设备,除了常规检查试水、试气、调试等准备,还可以通过运用UCR辅助设备,用二氧化碳代替空气促进肠管吸收气体,缓解患者腹胀情况。通过奥林巴斯内镜先端的操作实例,在对于困难病例,专家在操作时辅助设备前端会带有透明帽,做放大结肠镜前会带有黑帽,可极大提高辅助效果。同时,下消化道结肠镜建议选用带附送水功能的内镜,可将粘膜表面附着粘液以及粘膜出血一起清除,治疗时保持视野清晰。


2019欧洲消化内镜学会(ESEG)肠道准备指南中,有几项更新要点值得注意:
建议增加口服祛泡剂西甲硅油用于肠道准备;
推进分次给药肠道准备方案用于择期肠镜检查;
推荐在肠镜检查前5个小时内开始最后一剂肠道准备;操作开始前至少2~4个小时完成肠道准备。
为了提高下消化道早癌内镜检查的检出率,建议在检查中注意冲洗,仔细观察;在检查时变换体位,扩大内镜观察范围;运用结肠镜的反转操作技术;规范化采集图片,固定画面后拍照,注意远景和近景相结合等,或可采用窄带成像技术NBI和内镜下黏膜染色等技术。
关于内镜分型,临床上,将白光内镜、NBI+放大内镜、染色+放大内镜、超声内镜和活检病理用于术前诊断,然后参考JNET分型、工藤分型或NICE分型标准进行术前分期及分型,再通过ESD术后病理金标准不断进行学习、总结和提高,评价诊断标准的准确性及有效性,以建立诊断与分型标准及规范化诊断体系。
王贵齐教授点评:
我国结直肠癌发病率仅次于肺癌,且发病率增长迅速,已构成巨大的疾病负担。一些发达国家通过规范的早筛早诊早治,显著降低了结直肠癌的发病率及死亡率。因此,我国要做好癌症防控,提高国人的健康水平,最重要的是需要以质量、规范为生命线,提高以结直肠癌等恶性肿瘤为主的筛查和早诊早治水平。窦医生从三方面介绍如何早期发现病变、早期诊断病变、如何在诊断基础上通过病变的性质及深度的确定来提高内镜下诊断及治疗的效果,并且通过体系建立,更好的规范化我国结直肠的诊断。
柯岩:胰胆系统线阵超声内镜检查,遵循α、β、ξ路线图
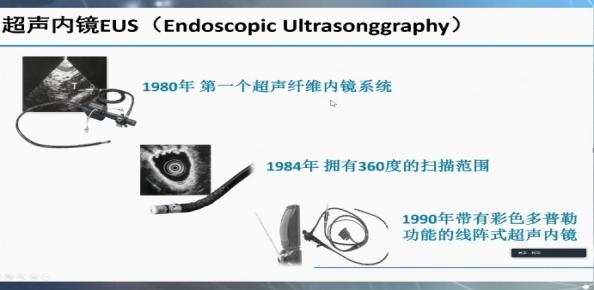
关于线阵超声内镜的发展历史,1980年奥林巴斯公司建造了第一条超声纤维内镜系统,在1984年拥有了360度环扫超声内镜,在1990年拥有了带了彩色多普勒功能的线阵式超声内镜。
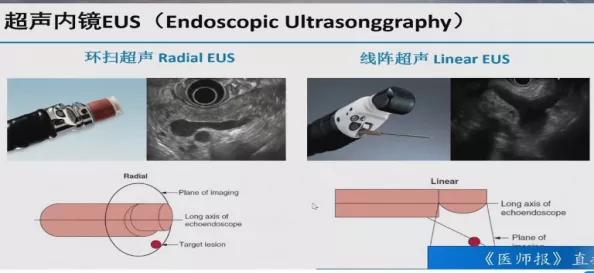
从成像原理看到环扫超声内镜扫查平面是以内镜长轴成垂直状态,线阵超声内镜扫查平面与内镜长轴方向是平行的扇面,线阵超声内镜因其特殊成像角度导致同样的结构,在胰胆系统扫查中具有探测深度深,清晰度高的优点,因此线阵超声内镜观察下与环扫超声内镜与ct观察是截然不同的,这也是初学者的困难之一。因此我们在进行胰胆系统线阵超声内镜检查时要明确需要扫查的位置都有哪些,这些位置间的扫查顺序是什么,以及如何从一个位置调节内镜至另一个位置。
医生在超声内镜检查前首先需要检查内镜设备,判断是否出现球囊漏水、撕裂、打不开;进水管道是否被卡死;水瓶中是否有水;内镜主机air项调节是否为“on”等情况。
临床上,需要在不同情况下完成对胰胆全部解剖结构的检查。但面对不同的部位时,初学者经常感觉无从下手。因此,亟需一套规范、易行的超声内镜检查操作流程,确保胰胆系统线阵超声内镜检查的质量。
胰胆结构较复杂,以及胃和十二指肠管腔结构不规则等原因,导致临床上胰胆超声内镜检查难度相对更高。胰胆系统线阵超声扫查流程,根据解剖结构,将规范化检查区域分为三部分,即胃体区域、胃窦及十二指肠球部区域、十二指肠降部区域。不同区域有不同的内镜检查路径:胃体区域检查可采用“α路径”;十二指肠球部区域检查可采用“σ路径”;十二指肠降部区域可采用“ξ路径”。(操作视频详见直播)
在胰胆系统线阵超声内镜检查中,提醒需要注意以下方面: 在检查前,医生的头脑中一定要有清晰的“检查路径地图”;
始终保持追踪结构在超声内镜的6点钟方位,以此明确内镜的旋转和进退程度;
检查动作要轻柔,既可以通过挤压排掉腔内空气,也要避免过度充气造成目标器官的挤压变形;
始终保持超声内镜的灵活性、稳定性,以便于沿着α、β、ξ路径进行不同区域的胰胆系统线阵超声内镜检查。
王贵齐教授点评:
超声内镜与传统的CT、核磁检查不同,受医生的操作习惯、思维方式等影响较大。虽然超声内镜检查不是全身检查,但是通过遵循检查路线图、操作动作轻柔、使内镜画面相互关联、进镜退镜等可以完整地展示胰胆系统病变情况。
贺舜:联合多种技术进行胆管恶性狭窄内镜下诊断
胆管恶性狭窄内镜下诊断比较困难。研究显示,20%的胆管狭窄最终难以确诊,25%的狭窄患者手术后证实为良性病变。造成这种情况的原因很多,譬如实验室检查特异性差,细胞学诊断阳性率低,活检操作难度较大等。
胆管内超声检查术的优势在于,可以检查胆管长轴的横断面图像;更有利于贴近病变部位;频率高,图像质量清晰;可以反复探扫等。胆管恶性病变的影像学特征包括正常胆管壁结构破坏、胆管壁偏心性增厚、低回声团块影边界不规则等等。
实现胆管恶性狭窄内镜操作的规范化难度较大,而且在临床上存在争议。现分享一些胆管恶性狭窄内镜规范化操作的经验:
在影像学检查判断病变胆管内/外病变时,选用的组织学获取技术非常重要;
选取针对性的阳性率高的技术,譬如EUS-FNA,ERCP;
提高取检准确性,除了可以采用造影方法外,还可以采用IDUS;
尽量多的获取标本,譬如细胞学标本、组织学标本等;
保证获取细胞组织标本的质量,进行分离送检等;
对细胞组织标本进行后期处理,多种技术相联合以提高敏感性。胆管良恶性病变的诊断是临床工作中的一个难题。医生要根据胆管狭窄的特点选择合适的技术组合,提高诊断敏感性。ERCP下活检、细胞学刷检,以及EUS-FNA均为胆管恶性狭窄最有效的诊断方法。同时,需要完善组织细胞标本获取技术,提高标本数量与质量,以提高胆管恶性狭窄诊断敏感性。如何能够获取满意的胆管组织标本是确诊的胆管病变的基础,如何综合应用多重技术相结合,实现胆管病变组织的规范化获取是提高胆管病变诊断准确性的关键。
王贵齐教授点评:
胆道疾病诊断由于它的位置及解剖学特点等原因,其诊断的敏感性和特异性相对较低。贺教授非常全面的阐述了目前现有的胆道诊断技术及其各自的优劣。通过规范、合理的应用这些技术,可明显提高胆道狭窄疾病内镜下的诊断率,这对于提高临床工作的质量非常重要。
