二尖瓣疾病外科治疗的发展始于1902年,当时Brunton1对二尖瓣狭窄患者的病态预后感到沮丧,并提出了手术治疗明显狭窄的二尖瓣的可行性。当时,医生们驳斥了他的概念,因为人们认为,二尖瓣狭窄的心力衰竭是由于心肌衰竭,而不是机械问题。在本世纪初,有许多外科医生为实验性二尖瓣狭窄的产生和缓解做出了贡献。例如,艾伦和格雷厄姆,2岁,在20世纪20年代初使用心电镜进行动物实验,在没有体外循环的情况下观察瓣膜。1923年,在马萨诸塞州波士顿的Peter Bent Brigham医院,Cutler使用肌腱切开刀对一名患有终末期二尖瓣狭窄的12岁女孩进行了经室连裂切开术。3然后他开发了一种使用心脏瓣膜刀的手术,20世纪20年代又有6名患者使用这种手术,由于产生严重的二尖瓣返流,最终被证明是致命的。1925年,Souttar4用经典的手指扩张技术治疗了一名二尖瓣狭窄患者,打开融合的连合,这一技术最终成为第二次世界大战后的首选技术。同样在第二次世界大战之后,Harken等人和Bailey和Hirose6描述了在不使用体外循环的情况下缓解二尖瓣狭窄的方法。但直到1954年,吉本发明了第一台成功的心肺机器后,心内技术才能在相对无血的领域直接看到和治疗二尖瓣狭窄。
在20世纪50年代末,Lillehei等人,7 Merendino等人,8和Mcgoon9设计了使用体外循环的二尖瓣成形术,其中一些元素至今仍在使用。
自1961年第一个成功的人工二尖瓣(斯塔尔·爱德华兹,爱德华兹实验室,加利福尼亚州欧文)问世后,10二尖瓣置换术迅速成为二尖瓣关闭不全的首选手术。与二尖瓣完全切除和植入假体装置相关的容易重复的技术相比,二尖瓣重建技术退居次要地位。然而,在大量患者接受二尖瓣置换术后,发现了与人工瓣膜相关的血栓栓塞症、抗凝、对乳头肌索切除问题的日益认识以及导致低心输出量的相互作用。尽管这种瓣膜手术在20世纪60年代非常流行,但许多外科医生继续进行二尖瓣重建术,坚持认为修复后的瓣膜结构完好,消除了与瓣膜切除和假体或生物假体置换相关的所有问题。例如,Woolel等人,11岁的Kay和Egerton以及12岁的Reed等人都发展了他们个人的二尖瓣成形术,其中一些至今仍在使用。这是由于这些技术报道的令人满意的长期结果,以及心功能的维持,在某些情况下,由于保留了乳头肌,心功能得到了改善。
Carpentier等人在1971年14岁,Duran和Ubago在1976年15岁,他们是第一个使用重建技术结合人工瓣膜成形术稳定重塑环的人。这些环现在已被证明增加了修复的稳定性,最重要的是,这些操作的重复性。因此,可重复性和作为重建基础的假体框架极大地增加了这些技术的普及和使用。与此同时,用于二尖瓣置换的生物瓣膜的开发,在许多情况下避免了人工瓣膜的血栓栓塞和抗凝并发症。然而,人们很快就发现,这些设备存在耐用性问题,需要随着时间的推移重新操作。Carpentier是1982年美国胸外科协会的特邀讲师,16他和他的同事总结了10年来在二尖瓣修复技术方面的工作,引用了长期的结果,并基于非常坚实的病理解剖数据巩固了重复性,激励了许多美国外科医生参与到二尖瓣反流的全面和前瞻性的修复治疗中。从那时起,美国的一些单位,包括布里格姆和妇女医院,开始以越来越积极和有效的方式开始常规治疗粘液性软性瓣膜、缺血性二尖瓣反流、风湿性二尖瓣反流和感染性二尖瓣反流。
从1984年开始,布里格姆妇女医院的大约1000名患者接受了二尖瓣修复术,不包括再次手术或瓣膜周围渗漏。其中约50%的患者曾接受过软性二尖瓣粘液瘤样变性的修复。17约250名患者曾接受过缺血性二尖瓣关闭不全的手术,其中18例主要是由于二尖瓣环的功能性扩张所致,其余的则分为风湿性、心内膜炎和少数先天性病变。
二尖瓣修补术是软性或粘液瘤样变性瓣膜的首选治疗方法,在大约95%的病例中应该能够完成,无论是否累及前叶、后叶或两叶。缺血性二尖瓣反流,通常继发于功能性扩张,但偶尔也是孤立的解剖异常的结果,在90%以上的病例中也应该是可修复的。随着患者病情的加重,修复的可能性降低,尤其是二尖瓣装置的基本解剖成分因钙化或双叶病变而变形。无论如何,许多患有链球菌性心内膜炎且仅有脊索破裂的患者可以采用与其他修复患者类似的方式进行治疗。即使是有马蹄形环状钙化的软性瓣膜,也可以通过二尖瓣修复术进行治疗,这将在《外科技术》中展示,该技术可以有效地去除钙质,然后进行常规的重建技术。
本报告中所示的二尖瓣修复术将强调二尖瓣两瓣叶高度的近似值,通过各种技术减少严重脱垂(无论它可能发生在哪里),并通过放置瓣环成形术来支持这些修复技术。对于是否所有接受二尖瓣修补术的患者都需要瓣环成形术,仍然存在一些争议。19确实,在某些情况下,特别是在非常急性的二尖瓣反流时,可以进行没有瓣环的一期修复术。这在心内膜炎患者中也很常见,因为心内膜环不会扩张,并且希望避免在感染区域使用假体材料。大多数二尖瓣修复术专家的系列研究表明,这些瓣环提供的支持有助于修复期的延长和二尖瓣环的稳定,由于严重的二尖瓣返流继发于长期的扩张,二尖瓣环可能在许多方面发生巨大变化。
1996年引入了二尖瓣修补术的新概念,在没有冠状动脉疾病的患者中,这种修补术可以通过微创切口进行。20、21已经描述了各种不同的方法,但我们将展示我们目前的技术--右胸骨旁隔入路。微创二尖瓣手术的趋势一直在增长,并可能成为未来的典范,因为它似乎可以改善患者的预后,降低成本,但仍保持手术质量不变。这些数据将在最后一节中讨论。
外科技术
手术准备、体外循环插管和切开。接受二尖瓣手术的患者的术前准备通常包括40岁以上患者的冠状动脉造影术。然而,在大多数年轻患者中,充血的临床症状和/或显示二尖瓣脱垂或左心室增大和左房内径的严重二尖瓣反流的超声心动图表现是手术的指征。新发的房颤、全身血栓和心内膜炎病史较少见,但也是二尖瓣修补术的有力指征。
编辑
二尖瓣成形术
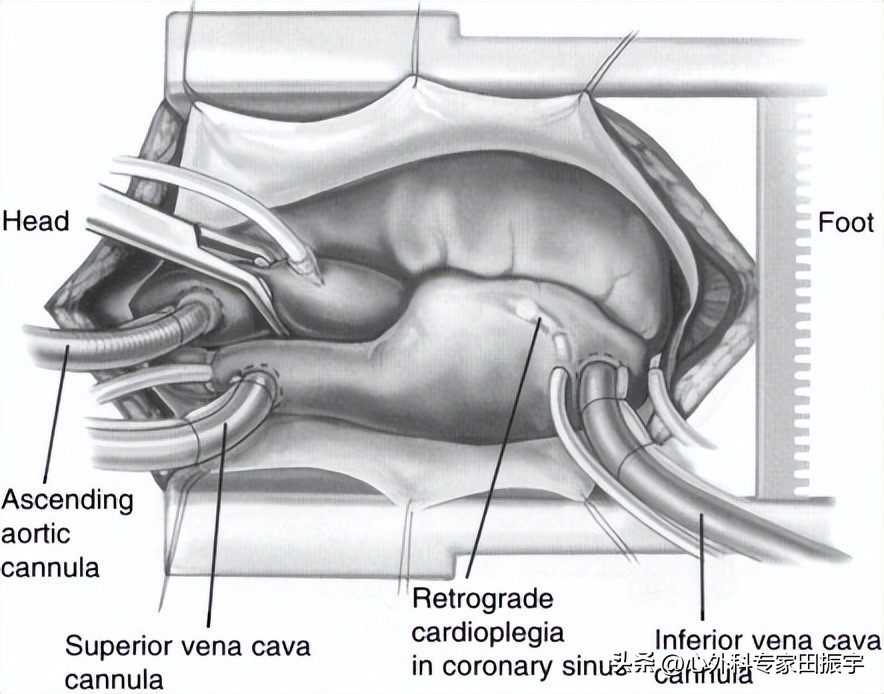
1 标准切口:胸骨正中完全切开。体外循环是通过标准的滚柱泵、氧气发生器和静脉储液器完成的。无论是通过经左心房的标准开放技术还是微创途径,包括右心房和左心房的间隔入路(后述),双腔静脉插管对于完全减压返回右心房的静脉是很重要的。开放入路中左心房后缩将阻碍上腔静脉(SVC)引流,除非上腔静脉被插管。心肌保护采用顺行和逆行冷高钾血停搏液相结合的方法。对于主动脉瓣关闭不全或并发冠状动脉疾病的患者,经冠状静脉窦逆行停搏液是强制性的。

编辑
二尖瓣修复术
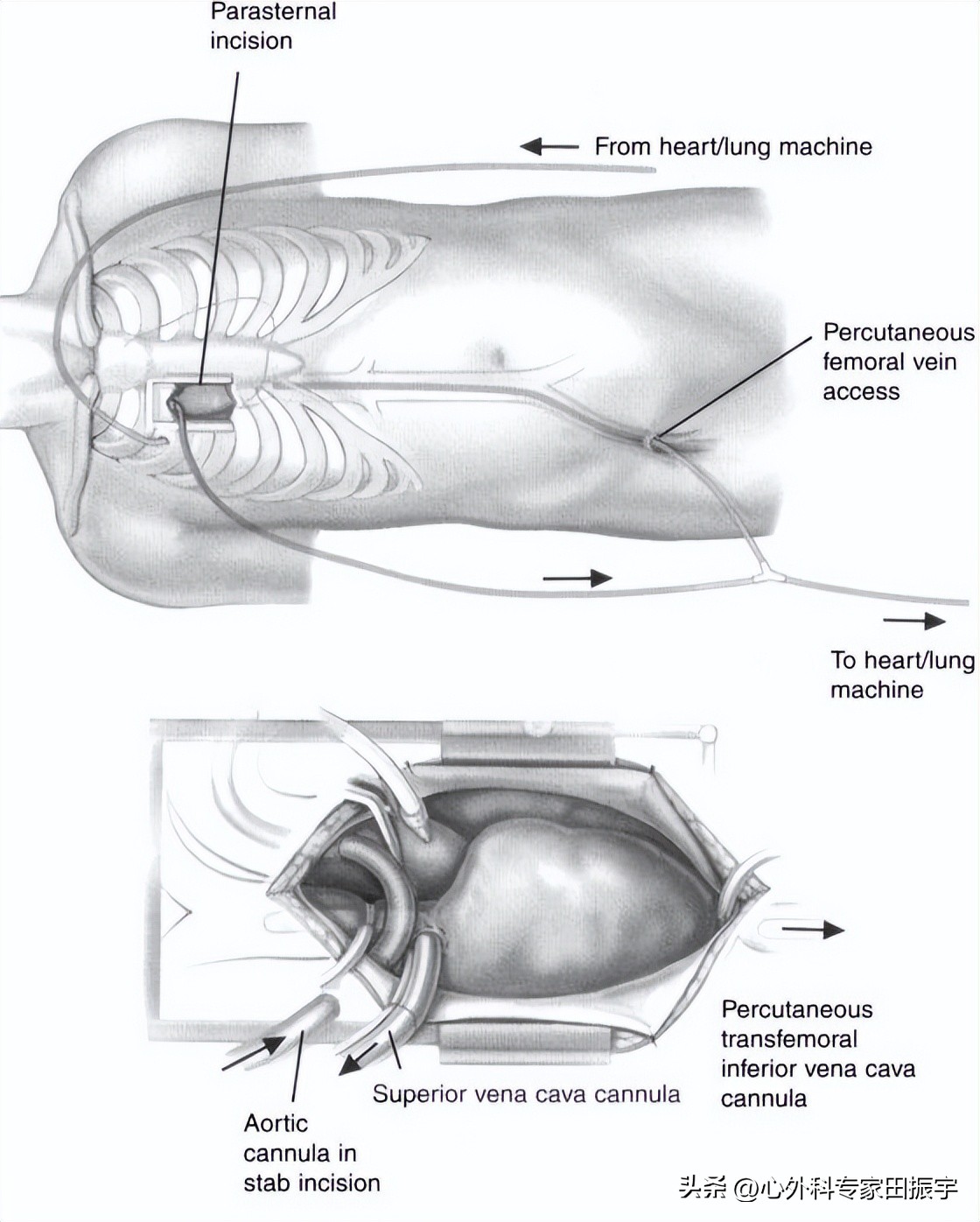
2 微创切口:右侧胸骨旁。从1996年开始,微创二尖瓣手术已用于无胸壁畸形、冠状动脉疾病或IV级功能状态的患者的二尖瓣修复和置换。我们采用右侧胸骨旁切口,切除3、4肋软骨的一小部分(A)。使用微创技术,腹股沟血管(股动脉和股静脉)插管已被频繁地进行,但已进行了修订,以允许最小的创伤和血管并发症。腹股沟切口(B)现在被放置在与腹股沟皱纹平行的位置,只有5厘米长。暴露动脉和静脉,在肝素化后,使用钱包缝合和Gensini类型的导管插入静脉,在导线上引入25F钢丝增强的BioMedics导管,然后是扩张器。这避免了静脉血管的横断。动脉插管可以通过小的横向切开引入。这些新技术的并发症,特别是更小、更薄的钢丝加强套管,大大减少了并发症(不到1%)。
编辑
二尖瓣成形术
3 最近,随着灌注技术的进步,我们目前(1998年2月)使用经皮股下腔静脉插管(21F,Biomedicus,Minneapolis,MN)、上腔静脉小直角插管(24F,Research Medical,盐湖城,UT)和灵活的经主动脉插管(美敦力,明尼阿波利斯,明尼阿波利斯,MN)通过一个单独的小切口放置。这种主动脉插管采用了柔性薄壁钢丝加强插管的概念,并被推进到弓形和下行胸主动脉。最近,Cosgrove(Personal Communications,1998年5月)建议使用静脉抽吸辅助微创技术的灌注插管,因为它有助于引流,并允许安全地使用较小直径的静脉导管。
编辑
二尖瓣修复术
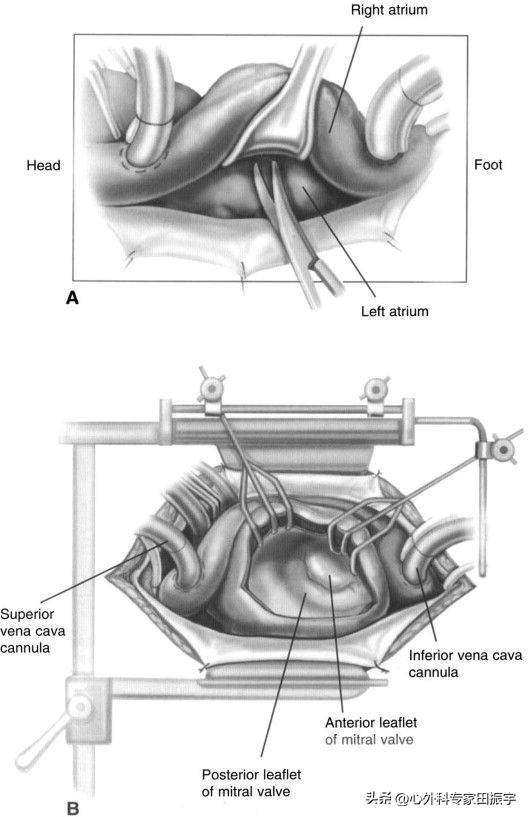
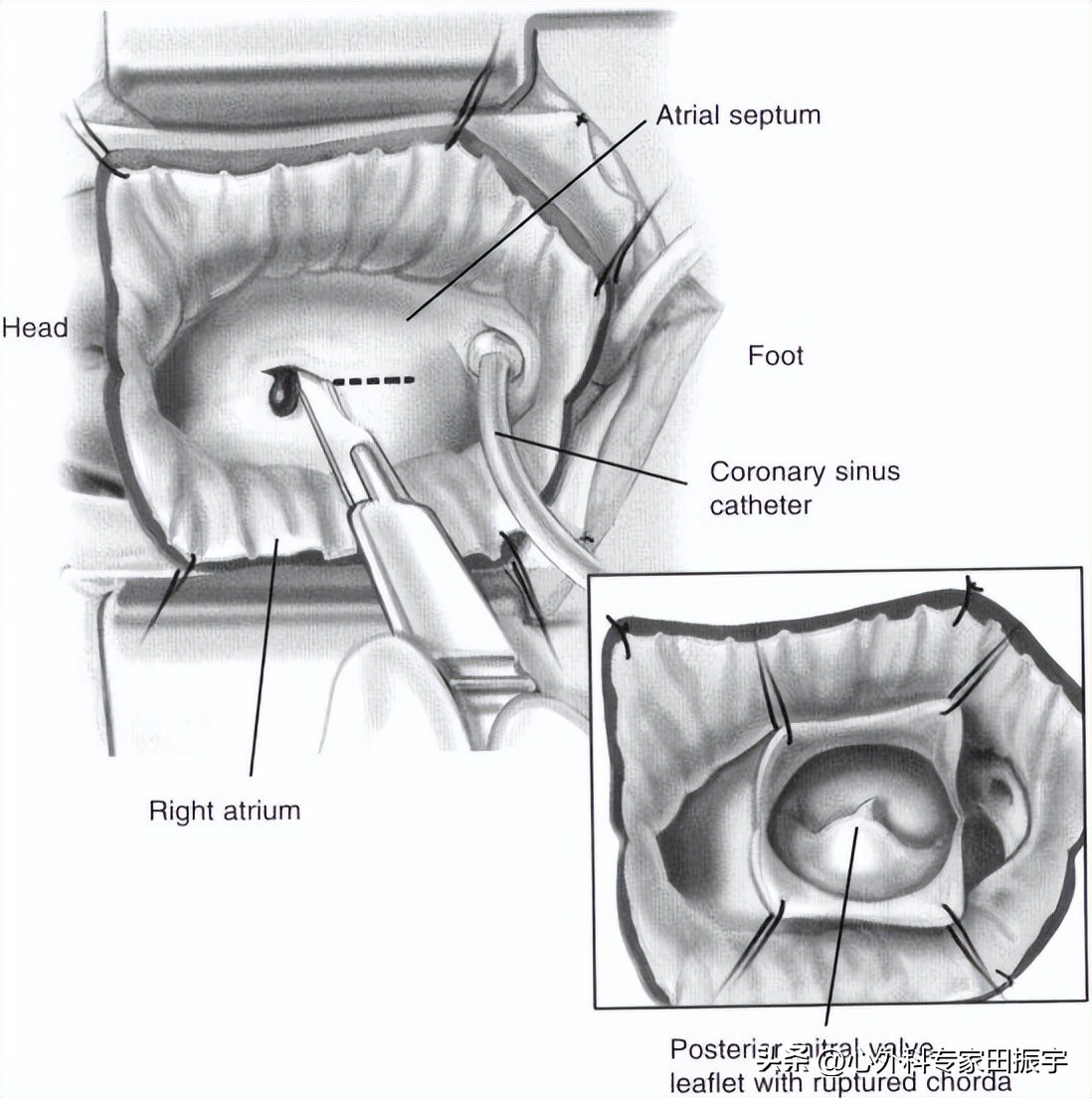
4 二尖瓣显露。使用标准的正中胸骨切开术,二尖瓣的最佳手术暴露是通过左心房的穹顶,通过钝性和尖锐的分离形成Sondergaards平面。22从左心房分离右心房使操作者更接近二尖瓣并增加暴露(A)。使用这种方法,我们永远不会因为暴露不当而使用额外的切口术。Sondergaard在20世纪50年*开代**发了这种切口术,作为一种技术,使操作者更接近房间隔,用于闭合性房间隔缺损术。23(B)显示了通过左房切口处暴露的二尖瓣,并用Cosgrove固定牵引器回缩。
编辑
二尖瓣成形术
5 采用微创入路,在排除下腔静脉和上腔静脉后,采用右房切开。
编辑
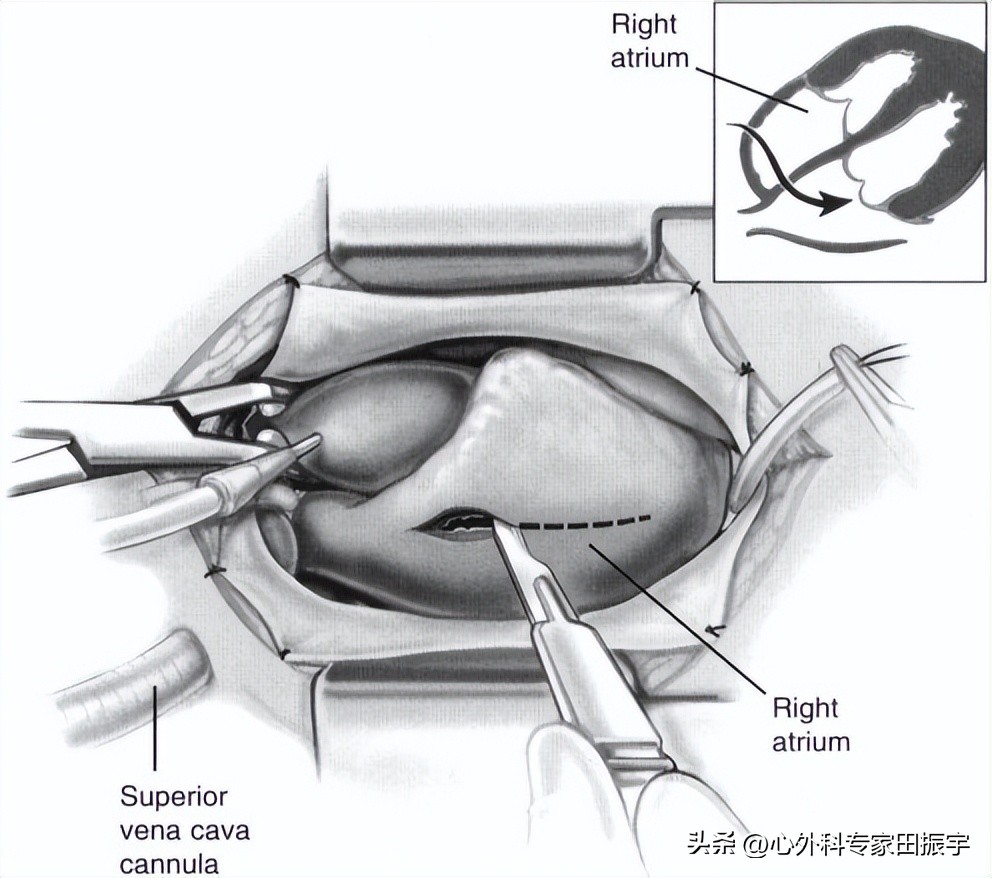
二尖瓣修复术
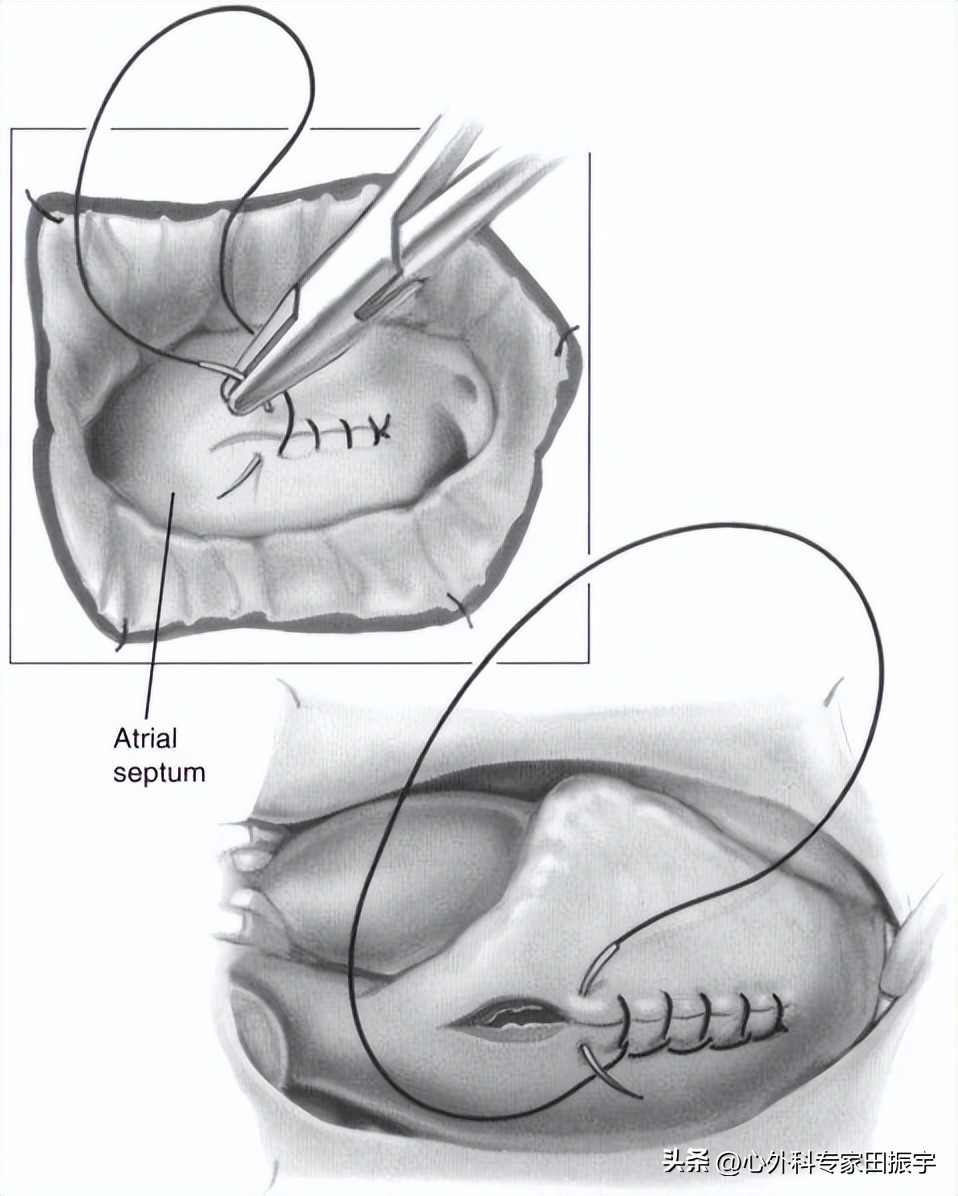
6 右心房切开时,通过卵圆窝在房间隔内切开。然后用2-0丝绸的右房和房间隔上的缩回缝线来抬高房间隔,保持左房开放。然后二尖瓣就会暴露出来。
编辑
二尖瓣成形术
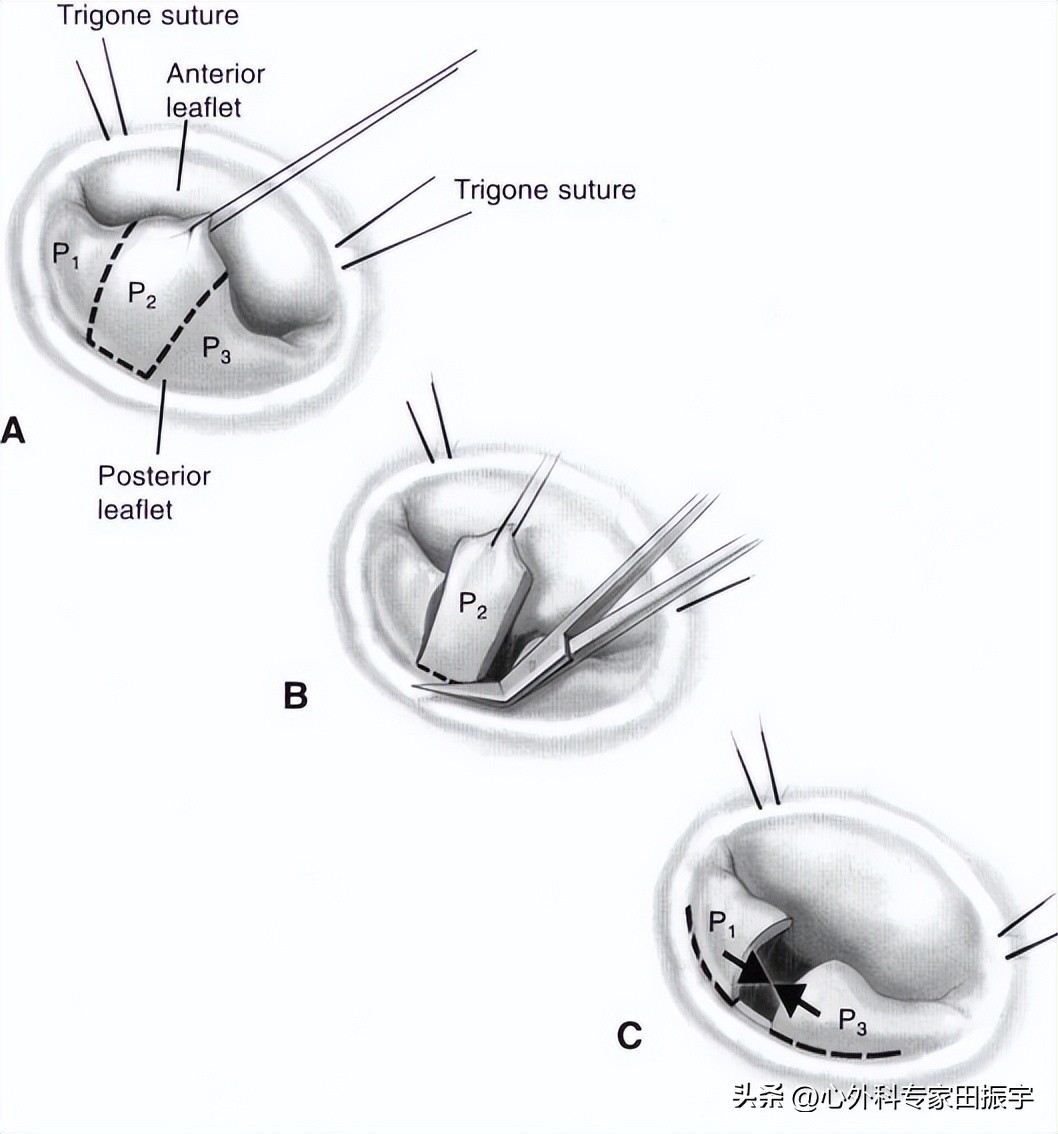
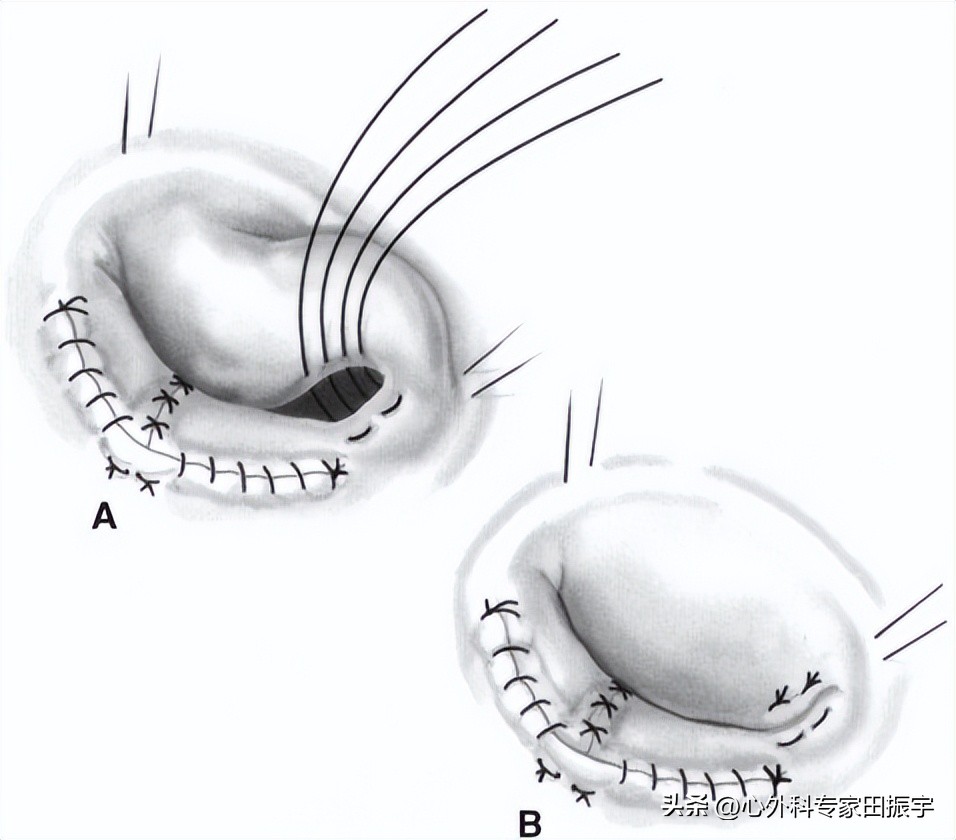
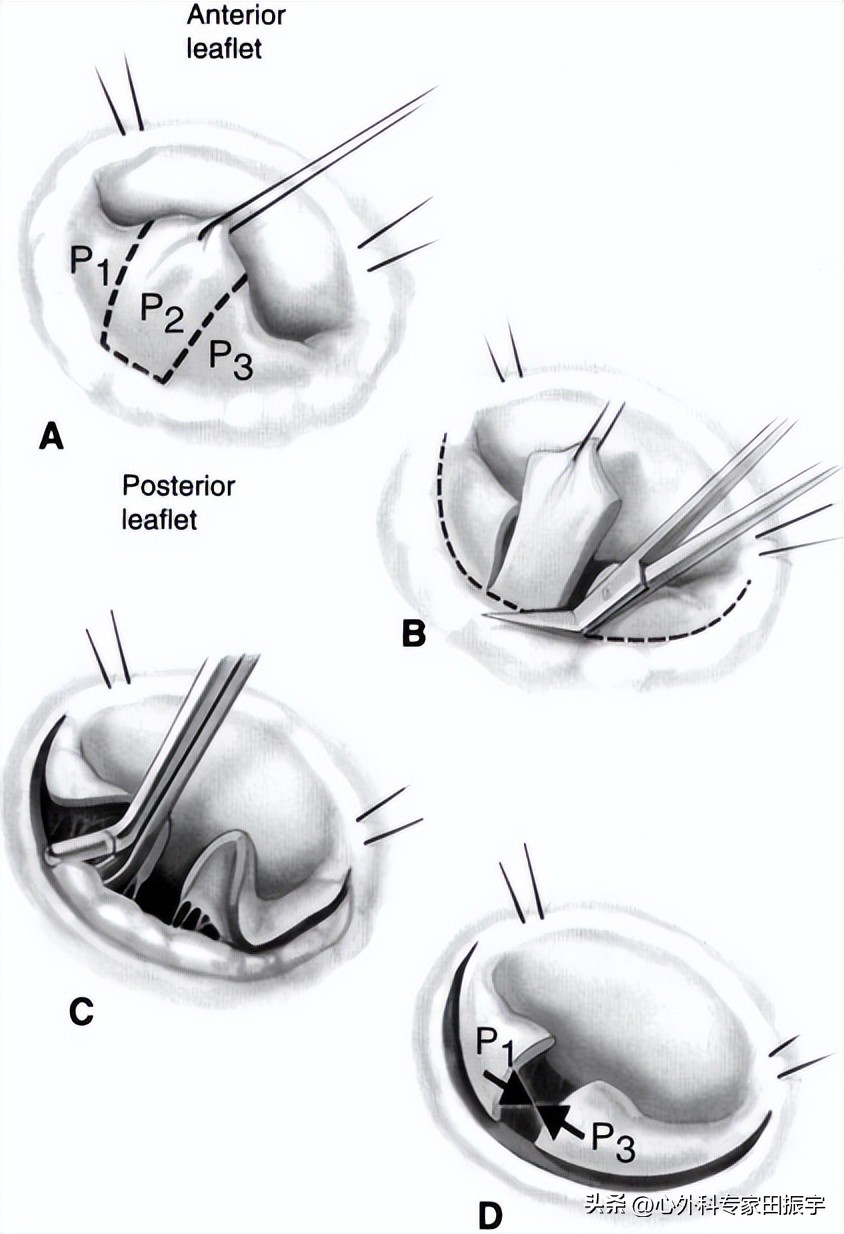
7 将断裂的脊索修复为脱垂的后叶。脱垂后叶的脊索断裂是当今二尖瓣修复术中最常见的实体。这与二尖瓣脱垂有关,大约90%的病例都有这种情况。这种疾病实体在90%以上的病例中应该是可修复的,并且是最具重复性的。修复性手术是首选的治疗方法,应该由所有的心脏外科医生用目前可用的技术进行。根据解剖边界,二尖瓣可分为3段,A1、A2、A3为前叶,P1、P2、P3为后叶(A)。P2是脱垂后叶最常受影响的节段,涉及叶、索和环状病变。切除是最常见的技术。我们在节段的前缘采用4-0Prolene缝线,使节段处于张力状态。我们尽可能地用直剪刀剪断P2,把所有的脊索都留给P3和P1(B)。Carpentier告诉我们,二尖瓣修复术后的收缩前移是由于后叶高度过高所致,因此修复技术必须将后叶的残余高度降低到1厘米左右。为了适应这种大小,并不在瓣叶上留下任何明显的张力,我们在每次瓣膜修复时都进行改良的瓣叶推进,除非要切除的部分在宽度(C)上非常小。手术方法是将P3从环部切开一小段距离,然后用4-0Prolene缝线将小叶重新近似到环部,并消除P1和P3之间的间隙。

编辑
二尖瓣修复术
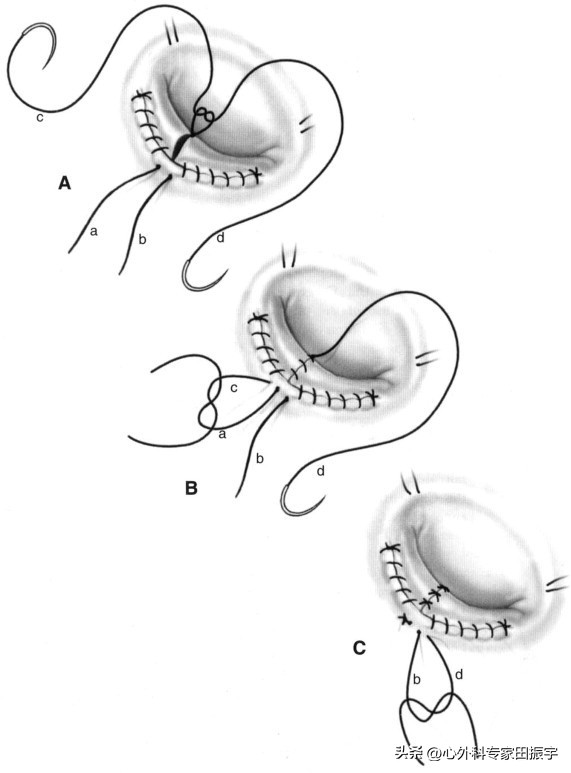
8 从小叶的侧缘开始,我们通过将小叶的切割边缘近似于环形来降低小叶的高度。这缩短了环状结构,降低了小叶的高度。这是在P1和P3上完成的,每个都用一条4-0Prolene缝合线(A)。然后我们有两个叶的汇合处和两个运行的4-0缝线放置在环(B)上的张力。然后,为了接近现在彼此并列的小叶的切割边缘,我们使用额外的4-0Prolene缝线,或者如果小叶非常脆弱,则使用5-0Prolene缝线,并在后小叶的前缘打一个三抛结。
编辑
二尖瓣成形术
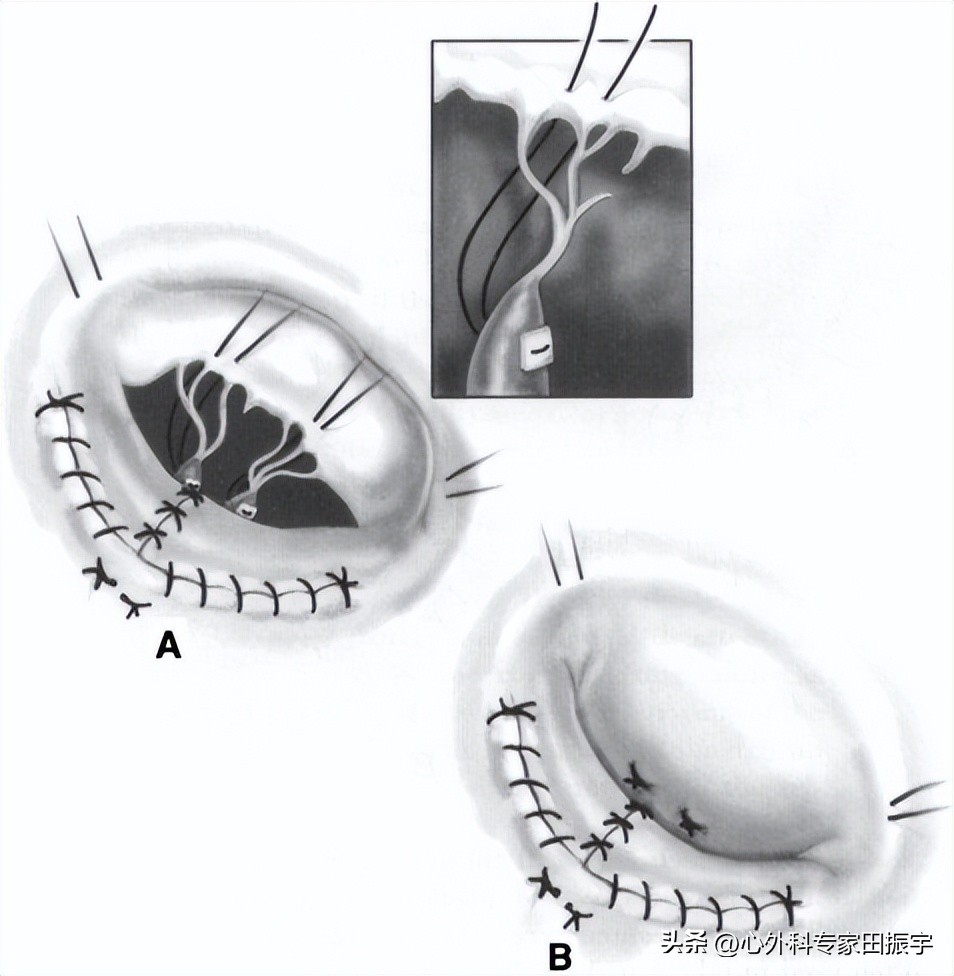
9 然后用两根针将这两条缝合线从中央开口向下延伸到环隙,并将其与用于完成叶推进(A-B)的相应的4-0Prolene缝线*绑捆**在一起。因此,在结论中,只有两个结在切割边缘和重新接近的后叶导致非常平滑的缝合区都运行普理林缝合(C)。我们认为这有助于降低术后血栓栓塞症的发生率,因为叶状物光滑,没有结节、绒毛或其他外来异物。
编辑
二尖瓣成形术
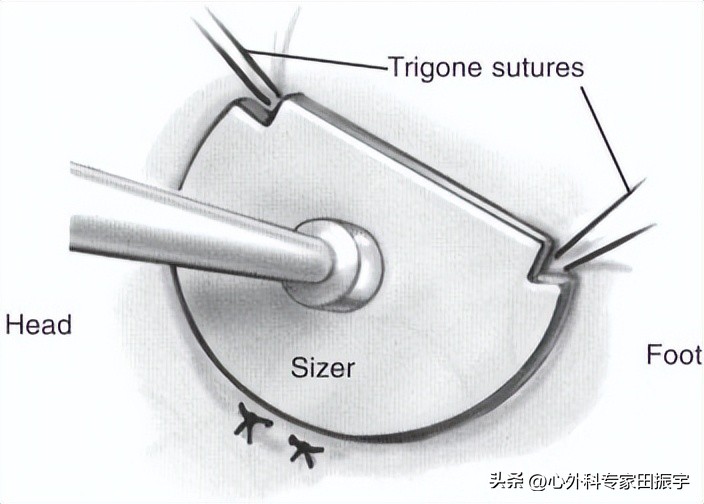
10 之后,我们检查修复后的后叶与前叶(Carpentier)的对应边缘的高度,以评估叶的对抗性。如果这些是合理的相似,我们然后计划放置瓣环成形术。目前,我们使用Cosgrove-Edwards瓣环成形术环25是因为生理学原理认为二尖瓣环的扩张主要在后环,因此,这种后部重塑的瓣环成形环应该可以防止这一重要区域的扩张和变形。前环相对固定于主动脉瓣膜的三角区,很少需要注意。为了确定后瓣环的大小,需要在二尖瓣帘幕的三角区两侧放置一条缝合线。然后用它来匹配Carpentier-Edwards尺寸器的凹槽和三角缝合线。

编辑
二尖瓣成形术
11 完成后,沿着后环从三角区到三角区的环行一系列间断的床垫缝合(A)。缝合线是在瓣膜环交界处深入脑室的咬合口。然后缝合线穿过弹性环状成形术环。环已就位,缝合线系好并切断(B)。此时,将生理盐水注入左心室,以确定一个或多个节段脱垂是否存在任何反流。
编辑
二尖瓣修复术
12 特殊的技术。如果有残留的二尖瓣返流,通常是由于前叶脱垂,特别是在连合处。关节囊成形术通常用来在最接近前连合的脱垂部分缝合一次。(A)这往往会使前叶收紧,特别是在大型软性瓣膜中。(B)通常在一个或两个连合处是必要的,作为一种减少前叶松弛的技术就足够了。如果手术不合适,且前叶病变过度脱垂,无论是由于前叶中的脊索断裂或组织体积过大,我们的下一步技术是使用策略性放置的戈尔克索来降低前叶的高度,并将其与后叶相匹配。这是一种由Zussa等人,26 Frater等人,27和Davi.颁布的技术。28与其他缩短至二尖瓣前叶的索的技术,如Carpentier沟法29或将后叶移至前瓣的翻转技术相比,使用戈尔克索的创伤更小,更具可重复性。
编辑
二尖瓣成形术
13 (A)使用5-0带质地的Gortex缝合线。它们在后内侧乳头肌和前外侧乳头肌(插图)的乳头肌上附着在多个地方,数量约为2至4个,并穿过前叶的前缘。(B)在左心室充液的情况下,确定前叶的高度,并将缝线固定在直角钳上。在大多数情况下,最好让这些缝线保持较长时间,而不是将戈尔特斯缝线打得太紧(当心脏呈氟化酸时可能会发生这种情况)。我们现在更喜欢这种方法,而不是任何切除前叶的技术,或者通过各种乳头肌操作来缩短脊索。
编辑
二尖瓣修复术
14 最后,还有一些技术用于更广泛的情况,例如钙化的环伴脱垂。31在后一种情况下,如(A-B)所示,马蹄形钙化实际上位于二尖瓣室侧面下的环下,可以作为一个完整的块移除。在这样做时必须格外小心,因为左心房可能会与左心室断开,心脏后部可能会分离。如(C-D)所示,我们倾向于通过切断整个后叶的连接,然后用垂体钳一点一点地去除小叶关闭和推进时可能产生过大张力的部位的钙。
编辑
二尖瓣成形术
15 左房关闭。在标准的开放技术中,左心房闭合,在两端放置一条3-0Prolene流水线,向中间缝合。为了帮助排出左心房的空气,缝合线一直处于松开状态,直到移除主动脉夹子为止。在跨间隔最小入路中,房间隔与4-0Prolene缝线相似,并保持开放,直到主动脉阻断被移除,空气被排出。在任何一种方法中,在移除交叉夹之前,都应该在左心室充满液体,以帮助清除室内空气。一旦交叉夹被移除,空气从左心房通过隔膜或左心房本身被有力地排出,缝线被*绑捆**。
经食道回声在帮助监测心内结构的空气清除方面是非常重要的。它在开放技术中非常有用,但在微创技术中是强制性的,因为在这种技术中,进入整个心脏结构的途径受到限制。使用这项技术,在过去的10年里,临床空气栓子实际上已经被消除了。
胸骨正中切开的标准是在出血的纵隔放置胸管并放置胸骨钢丝后关闭。对于微创入路,我们也使用4-0普理灵缝合法来结束手术。拔除外周血管,关闭升主动脉通气口。关闭胸骨旁切口的方法是尽可能靠近已切除的肋间软骨小区域,然后在该区域上紧紧闭合胸筋膜,以防止任何肺突出。然后用可吸收的皮下缝线闭合皮下和皮肤。胸管被放置在乳房下切口处,非常小心地穿入右胸腔和心包腔。在关闭前,将心包切开到右侧膈神经上方约1厘米处,这样心包就能很好地引流到右半胸腔,以防止术后心包积液。
讨论
二尖瓣修补术患者的术后护理与所有心内直视手术患者相似,注意通风、电解质和术后出血。患者通常可以在返回重症监护病房后4至6小时内立即拔管。血液稀释体外循环证实,利尿治疗对于减少肺和体水总量是重要的。术后超声心动图检查在患者出院前进行,胸片检查也是如此。房颤患者重新开始口服抗凝,而窦性心律患者每天服用一片阿司匹林。如果这些患者发生房颤,他们会被口服华法林迅速抗凝,然后被送回家进行心脏复律或在医院接受治疗。术后窦性心律患者新发房颤的发生率约为20%。
目前,单纯二尖瓣修补术的死亡率为1%,如果与冠状动脉旁路手术相关,死亡率不到4%。这两种方法的伤口并发症发生率都非常低,但在微创手术中几乎不存在。术后需要再次探查的再手术出血率约为1%。在绝大多数患者中,通常的住院时间为4至6天,但在那些具有最小升降切口的患者中,住院时间往往较短。