·肾综合征出血热(hemorrhagic fever with renal syndrome,HFRS),过去称流行性出血热(epidemic hemorrhagic fever,EHF),简称出血热
·由汉坦病毒属病毒引起的以啮齿类动物为主要传染源的自然疫源性疾病
·主要病变为全身小血管和毛细血管广泛损害,临床以发热、低血压、出血及肾损害为特征
病原学
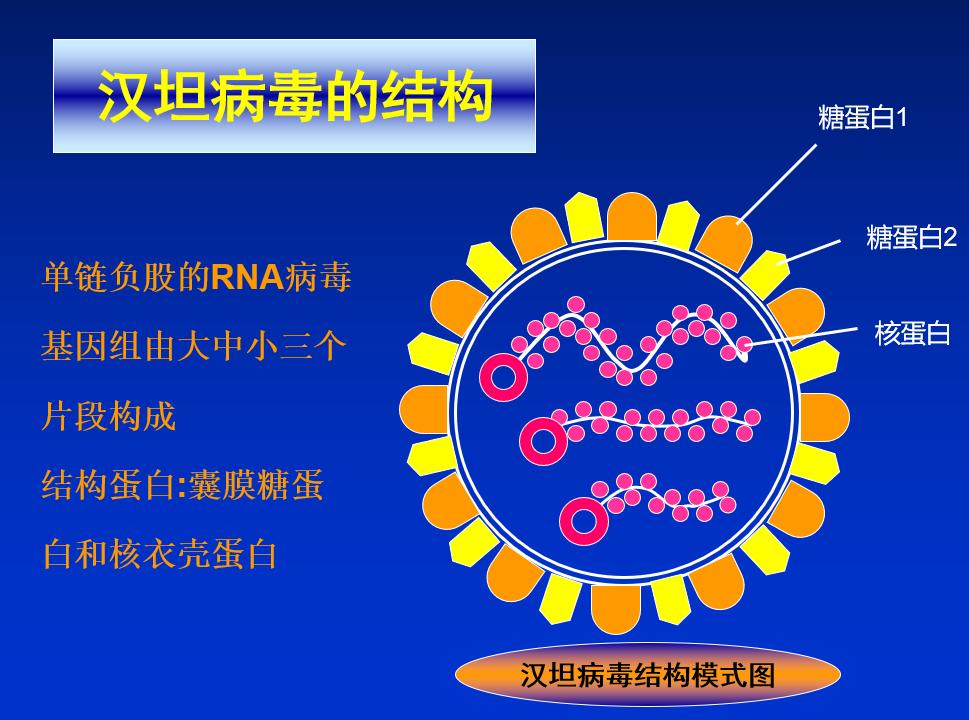
·汉坦病毒:布尼亚病毒科,汉坦病毒属
·圆形或卵圆形,双层包膜,负链单股RNA病毒,直径平均122nm
·发现13种血清型,我国流行者有I型(汉滩病毒型,姬鼠型),其次为II型(汉城病毒型,家鼠型)
·L、M、S:聚合酶、膜蛋白、核衣壳
流行病学:传染源
·主要为鼠类
·黑线姬鼠:农村
·大林姬鼠:车北林区
·褐家鼠:城市
·大白鼠:动物实验室
·野鼠型、家鼠型及实验动物型
·病毒的动物宿主:猫、兔、猪、狗和鸡等
流行病学:传播途径
·动物源性(主要)
- 接触传播:动物体液或排泄物污染皮肤或黏膜
- 呼吸道传播:排泄物污染尘埃后吸入
- 消化道传播:排泄物污染物或水源
·虫、螨传播 革螨和恙螨通过吸血传播(尚有不同意见)
·垂直传播 母→胎儿
·人群易感性 普遍易感,但多见于青壮年,感染后终身免疫
流行病学:流行特征
·地区性
- 主要见于欧亚大陆,我国大部分地区可见,有相对固定的疫区
- 农村多,常见村庄或城镇边缘地带,尤其见于野外作业者(如看渔塘、看田、 看鸭等)
·季节性
- 野鼠型多在秋冬季,家鼠型则在春夏之间
发病机制:病毒直接作用学说
·HV 可侵犯全身几乎所有脏器,并有直接损伤的依据
·主要靶细胞有小血管、毛细血管内皮细胞、骨髓巨核细胞、免疫活性细胞
·病变轻重与病毒数量有关
·病毒感染细胞发生病变
·早期进行抗病毒疗法可获较好疗效
发病机制:免疫学说
·I、II、III(循环免疫复合物)及Ⅳ型(CTL)变态反应有重要作用
·体液因子变化
- IL-1、TNF→发热
- TNF、IFNγ→毛细血管通透性↑
- 内皮素、血管紧张素Ⅱ、TXA2→肾血流量和肾小球滤过↓
发病机制总结
·原发性损伤 · 一次性打击 · 自限性经过
病理改变
·基本病变:全身小血管(包括小动脉、小静脉和毛细血管)损害
·血管内皮细胞的变性,管壁坏死及破裂等
·出血明显的脏器:右心房、肾脏、气管和肺、脑垂体、胃肠道
·肾脏肿大,髓质极度充血、出血和肿胀,呈暗紫红色、肾小球血管充血、肾小管上皮细胞变性坏死
·组织较疏松处水肿明显,如腹膜后胶冻样水肿,球结膜水肿
临床表现
·潜伏期:8~39日(一般7~12日),平均2周
·三大症状:发热、出血、肾损害
·五期经过:发热期、低血压期、少尿期、多尿期、恢复期
临床表现:发热期
·共5~6日
·畏寒,发热呈弛张或稽留,全身中毒症状(恶心、呕吐、腹痛、腹泻、嗜睡,谵妄
·三痛(头痛、腰痛、眼眶痛),部分有腹痛
·三红(面红、颈红、上胸红)即酒醉貌,结合膜、软腭充血,球结膜水肿
·出血倾向(球结膜、软腭、腋下),重者见瘀斑
·部分出现肾损害(蛋白尿、血尿、管型尿)
早期临床表现总结
·发热面红酒醉貌
·头痛腹痛眼眶痛
·皮肤黏膜出血点
·恶心呕吐蛋白尿
临床表现:低血压期
·第4~6日出现
·持续1~3日
·热退后病情加重
·血压↓,休克、尿少
临床表现:少尿期
·第5~7日出现
·少尿倾向(24h<100ml)
·尿少(24h<400ml)
·尿闭(24h<50ml)
·尿毒症:口渴、呃逆、呕吐、舌炎、腹痛、谵妄、昏迷等、酸中毒、高钾血症、高血容量、心衰、肺水肿 ·出血症状(咯血、呕血、经血等)
临床表现:多尿期
·始于第10~12日,肾小球滤过功能上升,但肾小管重吸收功能仍差,加上体内潴留的尿素等代谢产物的排泄,构成渗透性利尿。尿量2500ml/d进入多尿期,可达 3 000~6 000ml/d
·常见夜尿(氮质血症继续加重,浓缩功能不良,易出现电解质紊乱、感染等)
临床表现:恢复期
·第四周开始
·尿量逐渐恢复正常,精神、食欲基本恢复;体力完全恢复需3~6个月
·少数患者可遗留高血压、肾功能障碍、心肌劳损和垂体功能减退等症状
临床表现:病程、病期重叠及分型
·病程约1~8个月
·五期不定每一例都有,也可有二期重叠和越期现象
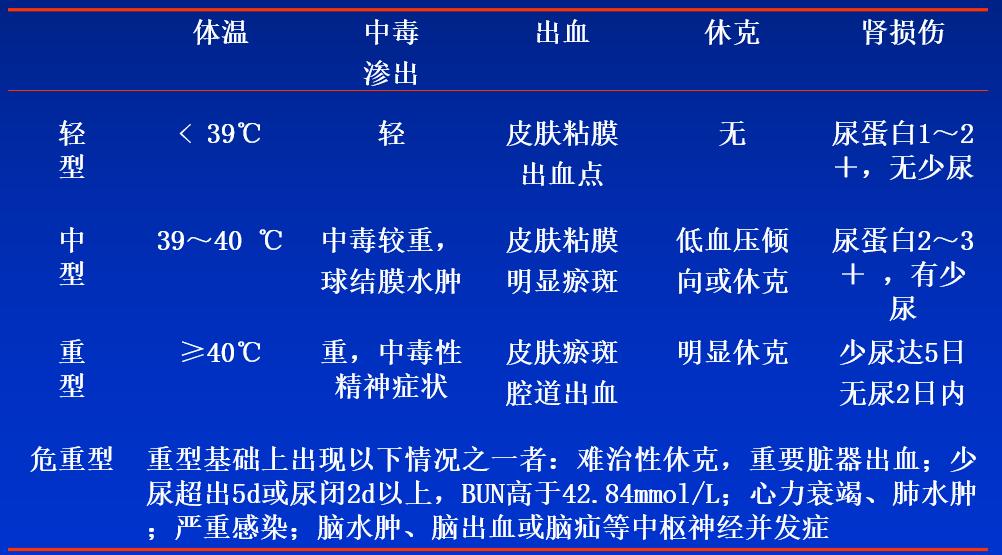
·可根据体温、血压、出血、尿量、中毒症状程度及并发症分为轻、中、重、危重型
·野鼠型较典型
·家鼠型不典型,病情轻,病程短
临床表现—分型
实验室检查
·血象 WBC↑,早期中性粒细胞↑,核左移;以后淋巴细胞增高,异淋有早期诊断意义,红细胞及Hb均↑(血液浓缩)
·尿常规 蛋白尿、血尿、管型尿、尿中膜状物(凝血块、蛋质及坏死脱落上皮细胞)
·血液生化检查 BUN和Cr↑,低血压期pH↓
·凝血系统检测
- DIC: 血小板↓;PT延长;Fbg↓,三项中二项阳性时加鱼精蛋白副凝试验(3P试验)
- 继发性纤溶亢进: 血小板 ↓; Fbg↓;出凝血时间↑;
FDP(纤维蛋白降解产物)↑;纤溶酶原↑
·血清学检查 HV的IgM、IgG抗体,测病毒RNA
并发症
·腔道大出血 ·颅内出血 ·心功能不全 ·肺水肿 ·ARDS ·肝损害 继发感染等
诊断
·流行病学资料 野外作业及留宿史,与鼠类接触史流行季节
·临床表现
- 发热后症状加重
- 三症状、三痛、三红(酒醉貌)
- 出血
- 肾脏损害
- 五期经过
·实验室检查 血WBC↑,异淋↑,血小板↓,蛋白尿,尿中膜状物等
预 后
·病死率5 %~10%
·死亡原因有休克、尿毒症、肺水肿、出血等
·近年出血死亡者相对↑
治疗:原则
三早一就·早诊断 ·早休息 ·早治疗 就近治疗
治疗:抗病毒和免疫治疗
·早期(短于5日内)进行抗病毒治疗。常用利巴韦林、单克隆抗体、特异性Ig、免疫血清等
·联合抗过敏治疗法 针对Ⅰ、Ⅲ型变态反应,强调早期治疗。方法:阿糖胞苷(抗病毒)、654-2(活跃微循环)、肠溶阿斯匹林(抗血小板黏附聚体)、赛庚啶(抗过敏)
·皮质激素 最初3日使用,可降热,减低中毒症状、减轻病情
·甘草甜素制剂:具有皮质激素样作用而无副作用,还有抗过敏作用
治疗:液体疗法
·是最重要的治疗措施
·原则:“缺多少、补多少、缺什么、补什么”,“不同病期,区别对待 ”
·发热期:“平”即平衡。补液量为每日尿量加1 000~1 500ml,口服为主,以平衡盐液为主
·低血压期:“扩”即扩容。要“一早、二快、三适当”,仍用平衡盐液,2000~3000ml/d,渗出明显者可输胶体液,有酸中毒者纠酸;如输入过多,少尿期时回进血管的液体量↑,易诱发高血容量综合征
·少尿期:“限”即限制液量。由于大量组织液回流到静脉,故应适当负平衡,24h出液量+400~700ml;发生高血容量综合征者可放血
·多尿期:“欠”即宁少勿多。初期只补排尿量的75%,否则易使多尿期延长;注意补K+和Na+,个别也有死于高血钾者
治疗:抗休克治疗
·原则:扩容、纠酸、调整血管舒缩功能,防止RBC、血小板聚集及DIC形成
·胶渗压多降低,慎用大量晶体液
·近年来强调使用低右血浆、白蛋白及新鲜全血
治疗:出血的治疗
·主要原因:血小板↓和功能障碍、血管损伤、DIC、纤溶、肾功能损害及凝血因子↓
·可输新鲜血、输血小板、消化道出血用云南白药、去甲肾上腺素、肝素(DIC时)、对羧基苄胺(抗纤溶)
治疗:肾衰竭的治疗
·心得安:β-受体阻滞剂→抑制肾素释放,降低AT-II浓度
·苄胺唑啉:α-受体阻滞剂、扩张血管
·多巴胺:扩张肾动脉
·可采用血液透析及血液透析/滤过等
·血液透析及血液透析/滤过适应证:少尿持续4d以上或无尿24h以上,并存在以下情况之一者
- BUN≥28.56mmol/L
- 高分解状态,每日BUN升高≥7.14mmol/L
- 血钾≥6mmol/L、ECG有高耸T波
- 高血容量综合征或伴肺水肿者
- 极度烦躁不按或伴脑水肿者
预防
·防鼠、灭鼠是关键 ·疫苗
- 沙鼠肾细胞灭活疫苗(Ⅰ型)
- 地鼠肾细胞灭活疫苗(Ⅱ型)
- 乳鼠脑纯化汉滩病毒灭活疫苗(Ⅰ型)
- 经临床试用,有88%~94%能产生中和