故事还得从2周前的一次分娩镇痛说起。
那是个手术不多的周五,下午三点左右自己的手术已经收尾了,正准备访视下周一的患者,这时住院总指示待产室有位产妇需要分娩镇痛,我接到命令迅速准备必要的物品赶往产房。
分娩镇痛在我们医院已经全面开展一年多了,自认为自己属于穿刺干净利索、一击就中。产妇24岁,160 cm/58 kg,穿刺条件很不错,我迅速与产妇及家属谈话后开始操作。
硬膜外针穿刺到韧带后缓慢进针,直至出现突破感,同时出现压力消失感,此时产妇开始宫缩,我嘱咐会暂停操作等待宫缩消失,随即转身准备硬膜外导管,但几秒后,我转身回来发现,大量液体从硬膜外针奔涌而出!
真的,那一刻,我吓坏了...
随即拔出硬膜外针,同时触碰到流出的液体温度,确定为脑脊液无误,硬膜外打穿了!很快脑子里闪过很多念头,要不要和患者沟通是否继续、术前有没有谈硬膜穿破引起头痛、是否应该换间隙重新穿刺置管、大量硬膜外药物进入蛛网膜下引起全脊麻怎么办...
思索一阵后,决定与患者坦白,但提示分娩镇痛仍可以做,甚至效果更好;但患者明确拒绝了,并陷入崩溃。后来静下心想来,此时坦白确实有待商榷,有推卸责任之嫌。
经过详细的解释与沟通后,产妇逐渐平静情绪;3小时后产程进程加速,疼痛更加明显,我主动与产妇沟通仍可以穿刺,她也表示愿意,但产科医生检查发现宫口已经开大到6指,估计很快就会生产,建议暂不穿刺,果然产妇在2小时内顺利顺产。
产后开始去枕平卧、大量补充液体,由于一直未出现明确的头痛,在产妇产后48 h开始尝试头摇高10度,10分钟后出现了明显的头痛,摇平后疼痛消失,典型的低颅压表现,该来的终究还是来了。与患者沟通后,决定再保守治疗24 h,如果无效就采用硬膜外腔自体血填充(EBP)。果不其然,第二天在头摇高10度后再次出现硬膜穿破后头痛(PDPH),于是开始进行EBP。
推患者进入手术室,签好知情同意书,侧卧位下上级医生决定在同一穿刺点进行穿刺,过程顺利,取外周静脉血20 ml,缓慢推入后拔针改俯卧位10 min,整个过程无明显不适,送回病房。患者自诉头痛较明显改善,24 h后再次头摇高未再出现头痛,2天后出院,随访无不适。
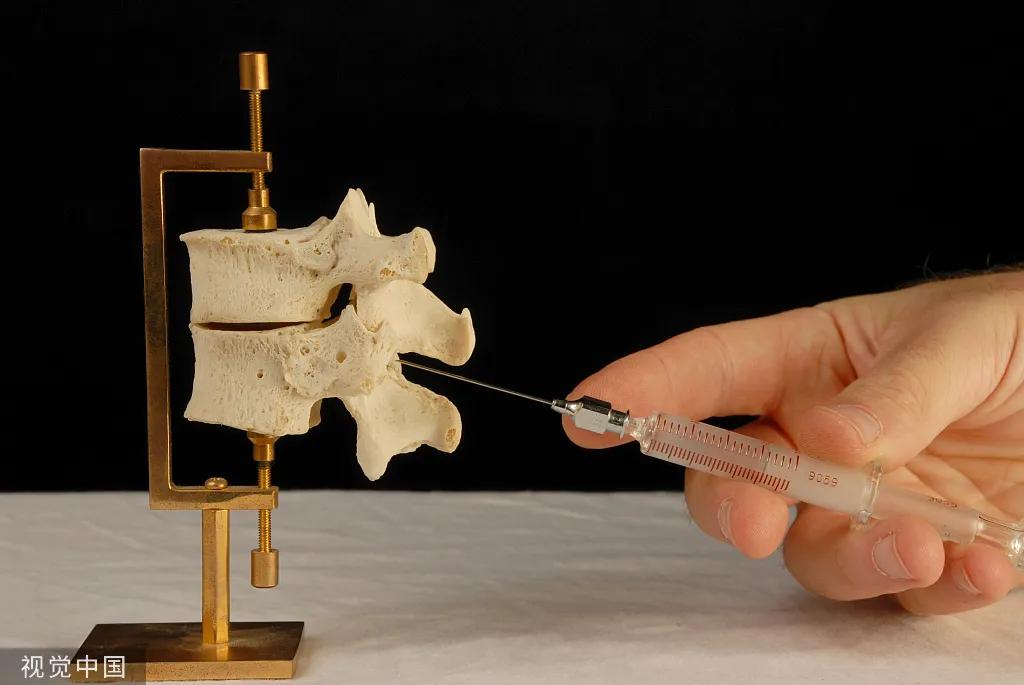
关于PDPH,在临床上并不新奇,常在河边走哪有不湿鞋,穿刺多了终究会遇到,本文不讨论PDPH的机制与治疗(点击文末“阅读原文”详细了解),而是想聊聊出现这种情况麻醉医生该如何抉择?
1、第一种选择
术中发现硬膜外意外穿破(UDP),肯定要置管给药,毕竟手术还是要完成,同时患者也一直在自己的监测下,可能会出现的麻醉平面过高也可以及时发现,但分娩镇痛有所不同,多数医院并没有麻醉医生一直留守,留置硬膜外导管继续给药可能造成阻滞平面过高,同时也可能影响产程,所以此时留置导管继续给药需观察1~2 h甚至更长时间。
近年来,硬脊膜穿破硬膜外穿刺技术(DPE)被发现安全有效应用于分娩镇痛,效果介于硬膜外与蛛网膜下给药,即进行正常的联合穿刺,但不给腰麻药,硬膜外的局麻药可以通过硬膜上的小孔更有效的渗入蛛网膜下,产生更快、更好的效果。似乎,这项技术与UDP后继续分娩镇痛原理相似,但UDP留下的孔明显更大,产生的腰麻效果明确会更强,此时降低输注速度或局麻药浓度很有必要。
2、第二种选择
如我上述,分娩镇痛并不是为手术需求,并无一定需要置管产生麻醉镇痛,可选择放弃置管,特别是患者明确拒绝。
3、第三种选择
其实是不是还有第三种选择?介于以上两种的中间状态,穿破后仍然硬膜外置管但只泵入生理盐水或胶体液,减少脑脊液的漏出,进而降低PDPH的发生率。但此种方法仍没有得到大量、严格的临床研究证明,有效性仍需验证。
以上的三种选择并不只是针对麻醉医生,患者也有知情权,合适的告知时机非常重要,当然术前谈话提及头痛风险必不可少,否则会让你处于非常被动的境地。发现问题后,我第一时间告知该患者,但给她带来了明显的心理压力,这种压力持续到产后好几天才接受。如果选择第二或第三种方法,属于分娩镇痛失败,患者可能由于镇痛失败出现并发症,意见更大。相对来说,第一种选择达到满意镇痛可能让患者更能接受PDPH。
当然,我也想过先不告知患者,出现PDPH后再慢慢解释,虽有侵犯知情权之嫌,但对于普遍焦虑的产妇来说,我觉得也是可取的,徒增焦虑可能让产后焦虑更严重,这也是临床医生应该考虑的问题。
并没有一劳永逸的方法,选择第一种意味着需要你更多守候、承担更高风险。选择第二或第三种需要你更好的做好沟通工作,自己与患者更能接受哪一种情况因人而异,但不管你选择是什么,一定要尽早告知上级医生与主管医生。
最后,对于这次硬膜穿破事件,我感到很抱歉,在此非常感谢这位产妇及家属的理解与配合。
附:EBP治疗的几个关键点
- 最好在硬膜穿破后24~48 h以后进行;
- 目标血容量20 ml,但患者诉明显腰部疼痛或压迫感则停止注射;
- 完成后平躺1~2 h,尽可能少动;
- 有研究表明,侧卧位EBP,注射20 ml血液后45 min行MRI,血液平均扩散4.6个间隙,其中自注射部位向头侧扩散3.5个间隙、向尾侧扩散1个间隙;
- 首次成功率65%~98%,需要的话24 h后可进行第二次。
来源:麻醉逻辑
作者:江建峰
围术期医学论坛(zhwsyxlt)