在慢性肾脏病(CKD)患者中,高血压发生率近 90%。随着肾功能减退,患者血压通常会升高,并进一步加快病情进展。
在我国,高血压是除糖尿病肾病与肾小球肾炎之外导致终末期肾病(ESRD)最常见的病因。因此,高血压的诊断和治疗在 CKD 患者中尤为重要。
一、高血压诊断标准与血压测量方法比较
2018 年欧洲高血压协会 ESC/ESH 指南对高血压进行了分级。
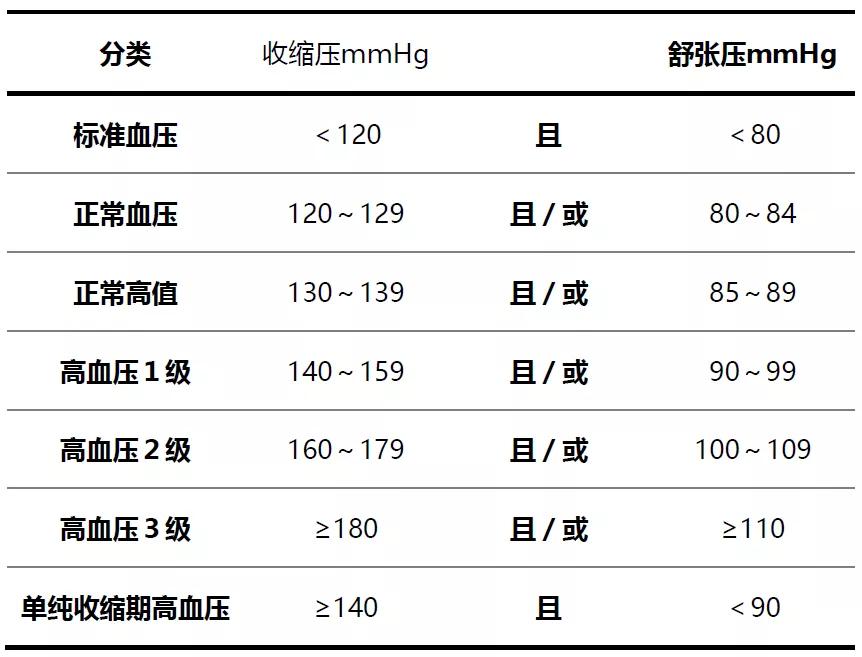
2017 年美国心脏协会 ACC/AHA 指南对高血压的诊断标准与 ESH 指南不同。

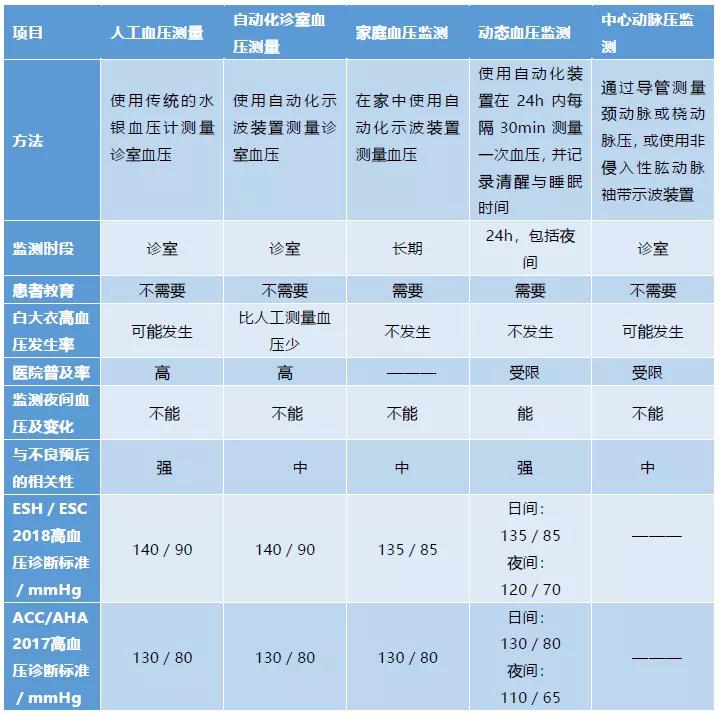
各种血压测量方法的比较总结如下表。
二、CKD 合并高血压的治疗
1. 饮食限盐
有研究表明,对合并有高血压的 3-4 期 CKD 患者限制盐摄入可有效降低血压。低盐饮食还可以增强血管紧张素转化酶*制剂抑**(ACEI)在治疗高血压及蛋白尿中的作用。
在接受透析或肾移植治疗的 ESRD 患者中,盐限制同样是控制高血压的辅助手段。AHA 指南建议每天饮食钠摄入量不超过 2.3 g。
2. ACEI/ARB 类降压药
该类药物能降低肾小球内压进而减少蛋白尿,对肾功能有一定的保护作用。此外,ACEI 和血管紧张素 Ⅱ 受体拮抗剂(ARB)还能阻断 RAAS,抑制 CKD 进展。
临床上有时会联合应用 ACEI 和 ARB 以达到双重阻断 RAAS 的目的。与单独用药相比,联合用药使血压下降与蛋白尿减少更明显。但近期临床研究发现,联合用药可能导致高钾血症和急性肾损伤。
3. α 受体阻滞剂
通过阻断血管平滑肌的 α 受体,舒张小动脉和静脉,降低外周阻力,且不影响心排出量。临床上主要用于顽固性高血压尤其肾性高血压的治疗。
4. β 受体阻滞剂
分为非选择性 β 受体阻滞剂(如普萘洛尔)和选择性 β1 受体阻滞剂(如美托洛尔、阿替洛尔),可拮抗交感神经活性并作用于肾脏球旁器,减少肾素释放,降低血压。主要用于 CKD 合并缺血性心脏病或心力衰竭。
但是,这类药物在降压的同时可减少心排出量,引起 eGFR 和肾血流量降低。
5. 钙通道阻滞剂(CCB)
分为二氢吡啶类和非二氢吡啶类,前者具有更强的抗蛋白尿作用,在 CKD 高血压患者中有效。CCB 与 ACEI 联合应用能更好地延缓 CKD 进展。
6. 利尿剂
袢利尿剂对 CKD 患者可起到利钠降压的作用。然而在晚期 CKD 患者中,过度利尿会加速病情向透析发展,这一风险远大于血压控制带来的益处。
此外,许多袢利尿剂作用周期短,对血压的长期控制效果不明显。
7. 醛固酮受体拮抗剂
适用于接受 3 种或以上药物治疗的顽固性高血压患者。但是,这类药物有导致高钾血症和急性肾损伤的风险。
8. 严格控制夜间血压
服用抗高血压药物的时间会影响血压的昼夜节律。有研究指出,与只在日间服药相比,睡前加服至少一种降压药,能显著降低 CKD 患者的夜间血压,减少夜间血压不下降的概率并减轻蛋白尿。
此外,控制夜间血压还能降低 CKD 患者发生心肌梗死、中风甚至死亡的风险。
高血压既是 CKD 的病因,也是它的并发症之一。及时诊治高血压能减少心血管事件发生风险并改善 CKD 预后。