眼睛是人体活动最频繁、最为敏感的器官,各个年龄段可能会遇到的眼病。从幼儿到老年,都可能面临各种各样的眼病烦恼,根据不同的年龄段,我给大家梳理了以下这些情况:
第一阶段:0-3岁
0-3岁是许多严重眼病的高发病阶段,常见的具有严重危害性眼病有:
☆ 先天性白内障
☆原发性婴幼儿型青光眼
☆早产儿视网膜病变
☆视网膜母细胞瘤
这些疾病如果能够被及时发现、及时治疗,可以很大程度地避免其严重危害;延误治疗,将会给患儿的视觉健康甚至生命安全造成严重威胁。
目前我国多数婴幼儿保健项目没有将眼科保健列入其中。我建议家长能够带领孩子到有条件的医院进行系统的眼科检查,在孩子出生1周、1月、三月时进行1次眼科检查,以后每年进行一次眼科检查,保证孩子视觉的健康发育。
1、先天性白内障
先天性白内障有两种情况,一种是出生时即有的白内障,称为先天性白内障,另一种是出生后数周或数月才发生的白内障,称为婴儿性白内障。
婴幼儿在出生后6个月内是视觉发育的关键时期。出生后2—3个月固视反射形成,立体视觉及色觉分别在出生后3-4个月形成,出生后 6个月视力迅速提高。若在这个阶段发生白内障,不仅会造成视力损害,同时也会破坏双眼视功能及色觉的发育。因此,先天性白内障必须及时治疗。
为了恢复视力,获得完善的视功能,对单眼遮挡视轴明显的白内障应在出生后2个月内手术,否则会发生形觉剥夺性弱视。双眼白内障已明显影响视力者也应尽早手术。
如果白内障不严重,小儿尚有一定视力可正常生活,手术时机应慎重考虑,不要急于手术,但必须采取促进视觉发育的措施(如矫正弱视的训练等),待小儿稍大些后再手术。

2、原发性婴幼儿型青光眼
原发性婴幼儿型青光眼是一种危害极大的眼病,原则上应尽早手术治疗。国外有些学者主张,如果出生时即发现青光眼,可在生后2到3天内手术。短期的药物治疗是必须的,但药物降压对婴幼儿青光眼的降眼压效果较差,还有一些不良反应,故一般不选择长期药物治疗。
青光眼常常会引起进行性眼球扩大,角膜和前房角永久性改变,角巩膜缘扩大,巩膜变薄。这些变化基本上是不可逆转的,轻度外伤即可使眼球出血或眼球破裂,眼内容脱出。
有的病例角巩膜缘环增大导致虹膜萎缩、晶状体不全脱位或全脱位、白内障等病变。长期眼压增高使 视神经趋于萎缩,导致患者失明。由于个体情况各异,视功能的预后极不一致,但控制眼压是首要的手段。因为在患者的一生中,任何时候眼压均可突然失控,必须 及时予以治疗。
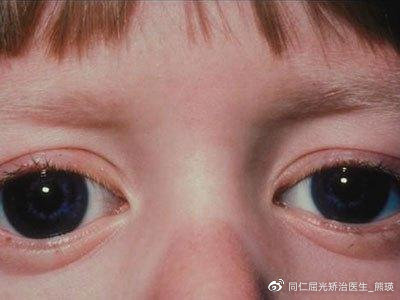
原发性婴幼儿型青光眼常常有如下临床表现:
☆泪溢、畏光及眼睑痉挛。严重者在一般光线下即表现畏光,强光下患儿面部隐藏 在母亲怀中,以避免因畏光而致的眼痛。在婴幼儿及幼年儿童,上述的任何一个症状就应高度怀疑青光眼的可能。
☆角膜扩大、眼球扩大:如果发现孩子眼睛过大,异于常人,家长不要高兴太早,先到眼科检查,是否有青光眼。
☆视神经乳头凹陷:原发性婴幼儿型青光眼的视神经改变与成人青光眼不同,视盘凹陷可在婴幼儿患者中迅速发生,且可能随眼压正常化而逆转。
先天性婴幼儿型青光眼
3、早产儿视网膜病变
早产儿视网膜病变是指未成熟或低体重出生婴儿的增生性视网膜病变。严重的患儿双眼会发生不可逆的增生性视网膜玻璃体病变,甚至导致完全失明。
早产儿视网膜病变的诊断通常并不困难,根据早产儿、低出生体重及给氧史和患儿眼底的改变,就可以作出诊断。由此可见,早期的检查与及时的发现,对治疗疾病意义重大。
4、视网膜母细胞瘤
在婴幼儿眼病中,视网膜母细胞瘤是危害性最大的一种恶性肿瘤,多发生于5岁以下,可单眼、双眼先后或同时罹患,本病易发生颅内及远处转移,常危及患儿生命,因此早期发现、早期诊断及早期治疗是提高治愈率、降低死亡率的关键。
第二阶段:3-7岁
这个年龄阶段是儿童屈光不正、弱视、斜视的高发病阶段,也是这些眼病治疗的关键时期。因此,建议家长能够带领孩子到有眼科医疗条件的医院进行有规律的系统眼健康检查。
这个时期的孩子活泼好动,又缺乏卫生及安全意识,因此,也是眼部感染和眼外伤的高发病阶段。家长要培养孩子良好的卫生习惯,不用手指揉眼,不用别人的手巾擦 眼睛,以防感染及传染性眼病(如沙眼)的传染;要避免孩子玩弄尖锐物品或使用可射出*弹子**的玩具枪,防止意外伤害的发生。
有一些上一阶段的眼病也是在这个时期发现的,尽管已经失去了这类疾病治疗的最佳时期,但如果发现这些疾病,还是应当进行积极的治疗。
1、儿童屈光不正
与成人的屈光不正相比,儿童时期的屈光不正具有非常特殊的性质。儿童屈光不正常常会导致斜视和弱视,是儿童斜视、弱视的重要原因之一。儿童屈光不正应当进行及时、正确的治疗,否 则会对儿童的视觉发育造成不可逆转的严重危害。因为儿童的睫状肌很有力,调节能力强,儿童的验光检查必须经过充分睫状肌麻痹后进行;未进行睫状肌麻痹或睫 状肌麻痹不充分所进行的验光检查是不准确的,按照不正确的验光检查结果配戴眼镜对儿童的视觉健康是有危害性的。鉴于儿童屈光不正的复杂性,儿童屈光不正的诊断和治疗都应当在具有良好眼科医疗条件的医院里进行。
2、弱视

弱视是指眼球没有发生器质性病变,但最佳矫正视力又达不到正常视力状态的情况。实际上,弱视患者的大脑视皮层存在着器质性的改变。
导致弱视的原因有很多,有斜视、屈光参差(双眼度数悬殊)、上睑下垂或白内障等原因造成的形觉剥夺性弱视,屈光不正(近视长期得不到矫正)等等。
弱视的人一般只有单眼视力,没有立体视觉,视野狭窄,因此,弱视的患儿长大以后不能从事需要需要立体视觉和精密视力的工作,甚至不能进行安全的汽车驾驶工作。
弱视的治疗效果与年龄密切相关,年龄越小,治疗效果越好,三、四岁的学龄前儿童是弱视治疗最佳时期, 7岁以后再治疗就很困难了,12岁以后再治疗就基本上没有什么效果了(但也不应当轻易放弃)。对于多数弱视患者,只要能够及时、正确的治疗,就可以达到非常满意的治疗效果。
遗憾的是,由于人们对弱视的危害和治疗的意义缺乏正确的理解,使许许多多的患儿失去了良好的治疗时机,造成了患者终生的痛苦。
3、斜视

斜视的种类很多,儿童斜视以集合过强型共同性内斜视最为多见,此外还有外展不足、基本内斜等不同类型。斜视的患者多数伴有屈光不正和弱视,会严重影响患儿的视觉发育,应当及时治疗。
因为屈光不正(调节因素)引起的斜视,可以通过 配戴正确的眼镜进行治疗。由高度远视引起的斜视儿童,配戴正确的眼镜可使眼的调节过度得以纠正,辐辏力恢复正常,许多儿童只需戴眼镜治疗一段时间,内斜视就能完全矫正。
由于儿童视力发育的特殊性,早期发生的大角度先天性内斜视,在确定无调节因素时,就应尽早手术。
第三阶段:7-20岁
这一年龄段面对的主要问题还是近视。
近视主要通过减少用眼、户外活动、佩戴角膜塑形镜等等方法来控制。18岁前,主要通过佩戴眼镜来矫正视力,等到18岁以后,可以通过近视手术来矫正。平时微博上说的最多的也是近视,在此不多赘述。

第四阶段:20-40岁
这是眼的健康状况比较稳定的时期,这段时期身体已经完全发育成熟,身体健康状况较好。
在这个年龄段的人,工作和生活压力都比较大,用眼过度的朋友要多注意:
1、中心性浆液性视网膜病变
2、视网膜静脉周围炎,也是这个年龄阶段常见的致盲性眼病
3、工作中眼的意外伤害也是这 各 年龄阶段较常见的问题
4、原发性开角型青光眼在这个年龄段开始出现
青光眼是一种常见的致盲性眼病,通常以眼压慢性升高、视神经永久性损害和视野永久性丧失为特征。

其最大特点是隐匿性,有些病人可能会有一些眼部胀痛不适或眼疲劳的症状,但许多青光眼患者在早期可能没有任何症状,多数患者是到了疾病的晚期视野基本丧失后才被发现的。基于原发性开角型青光眼的这个特点,眼科健康查体对于青光眼的早期发现、早期治疗非常重要。由于原发性开角型青光眼的高发病率和严重危害性,这个年龄 阶段的人群仍有必要进行定期的眼科健康检查。
下列人群是原发性开角型青光眼的高发人群,应当引起高度注意:
☆糖尿病患者和高度近视患者;
☆家族中有青光眼患者;
☆家族中有不明原因视力丧失者的人群;
☆经常存在不明原因眼胀、眼疲劳者;
☆长期使用激素眼药水或全身应用激素治疗者可以导致青光眼,应当进行排除青光眼的检查。
第五阶段:40岁以后
许多眼病都发生在40岁以上人群中。对于这些疾病,特别是发病率很高、危害极大、而治疗效果又是十分确切的疾病,及时的诊断和正确的治疗至为重要。
40岁以上人群中,最常见的眼病有:
☆老视(老花眼)
☆老年性白内障
☆青光眼
☆糖尿病视网膜病变
☆血压性视网膜病变
☆年性黄斑变性
☆视网膜脱落(高度近视并发症)
我着重介绍以下几种:
1、老视(老花眼)
老视,俗称称老花眼。是由于眼球晶状体随年龄增长而逐渐丧失弹性,使眼的调节力降低,导致近距离内不能有清晰视力的现象。
老视患者自觉视近不清,常将书籍推至远处来阅读。随着老视的加重,即使将书本拿到远处也无法看清。如果勉强阅读或做近距离工作就会出现眼困、眼痛、字迹模糊甚至头痛等视力疲劳症状。
老视现象可借助凸透镜片(老花镜)矫正。配制老花镜时,首先考虑的应是戴用舒适,而不是片面追求近视力的清晰度。配镜应兼顾使用者的每个人近距离工作的习惯、两眼的屈光状态及调节力;要注意留有适当的调节储备,因为成人读书时,常需保留1/3调节力不用,以防视疲劳。对于有屈光不正的病人,应在矫正屈光不正所用镜片度数的基础上,再按每个人的实际情况给予应戴的老视镜片。

2、老年性白内障
老年性白内障现在又叫年龄相关性白内障,一般来说,只要活得够久,就一定会得。
老年性白内障的主要原因是晶状体老化后产生浑浊,就像蛋清变成蛋白一样,此时光线被混浊晶状体阻扰无法投射在视网膜上,导致视物模糊。
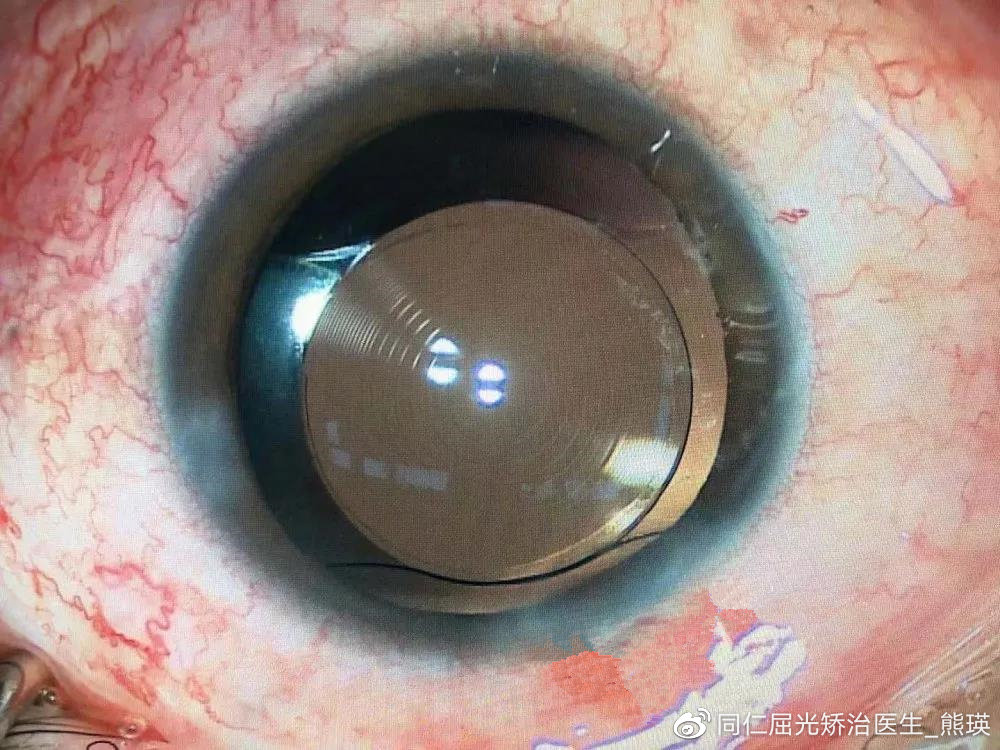
白内障目前不能通过药物治疗,唯一有效的治疗手段就是手术。超声乳化手术是最常使用的手术方式,利用超声波将晶状体核粉碎使其呈乳糜状,然后连同皮质一起吸出,术后保留晶状体后囊膜。人眼自身的晶状体没了以后,眼睛会形成高度远视,因此,超声乳化手术结束后,一般需再在眼内植入一枚人工晶状体。
一些有老花、近视、散光的白内障患者,可以通过选择植入双焦点晶体、三焦点晶体等功能性晶体来实现一次性解决多种眼部问题,实现术后摘镜的目的。
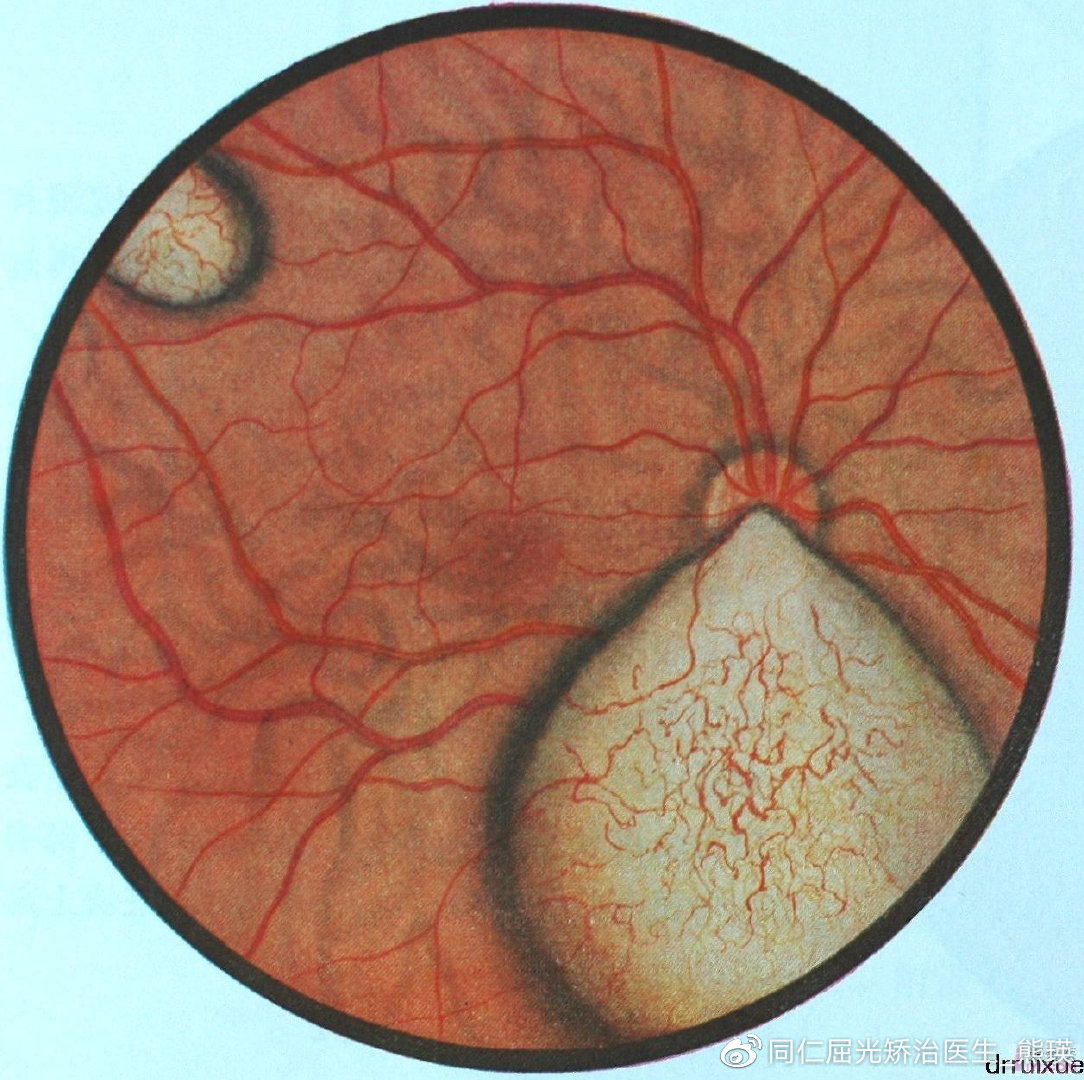
2、高血压性视网膜病变
高血压是引起视网膜病变的最常见全身病之一,而通过眼底检查(包括荧光素眼底血管造影检查),我们可以确切地了解高血压的严重程度,指导高血压的有效治疗。
急性高血压性可以引起视乳头水肿、视网膜水肿、火焰状视网膜出血、硬性渗出、棉绒斑等视网膜改变。急性高血压病情严重,需要进行及时的抢救性治疗。
3、老年性黄斑变性
这种疾病常常发生在视网膜最敏锐的黄斑区,分为干性和湿性两种。
干性老年性黄斑变性以黄斑区视网膜色素上皮萎缩为主,同时伴随着相应区域视细胞和脉络膜毛细血管的萎缩。对于这种类型的老年性黄斑变性,目前还没有确切有效的治疗措施。
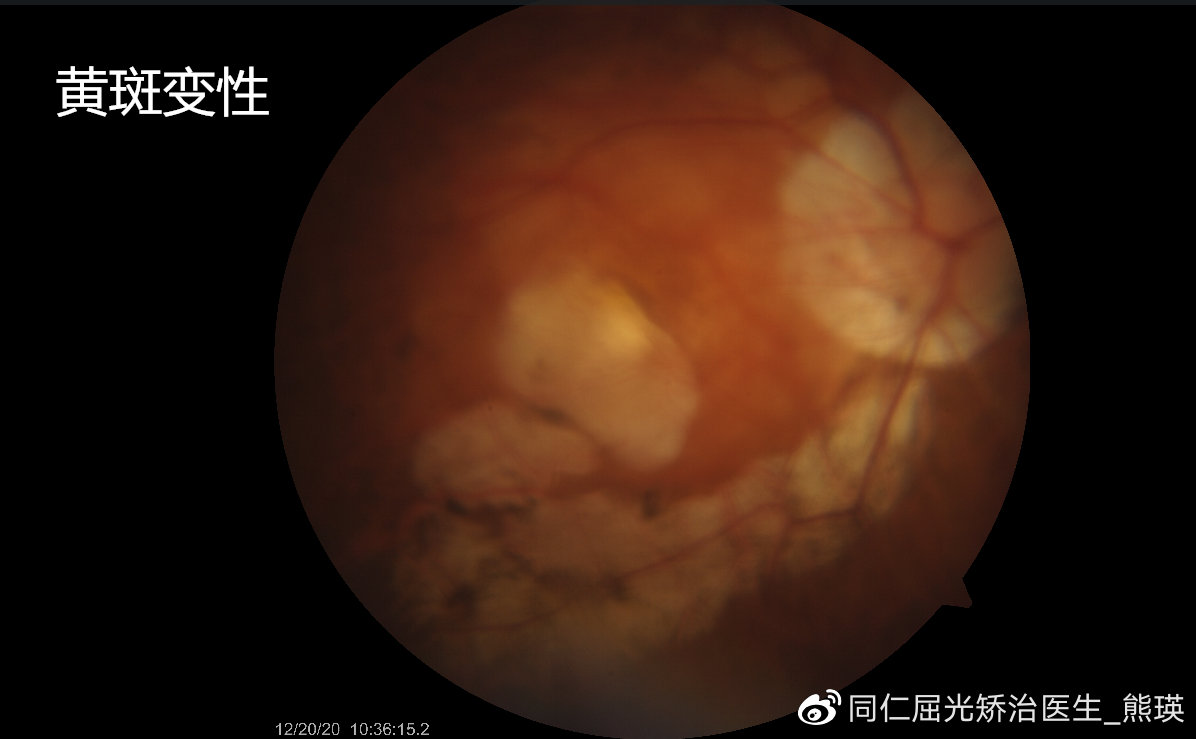
湿性老年性黄斑变性是欧美等发达国家老年人的首位致盲性眼病。随着我国人口的日益老龄化,老年黄斑变性的患病率亦呈上升趋。湿性老年性黄斑变性以黄斑部视网 膜下新生血管形成为主要特点,可以引起反复黄斑出血和瘢痕形成,严重影响患者的中心视力,引起阅读和书写的困难。激光治疗(PDT)对部分早期患者有一定的治疗效果。
减少紫外线照射,多食各类新鲜蔬菜以及服用一定量的维生素类药物对预防这类疾病的发生、发展可能具有一定帮助作用。