脑胶质瘤是指起源于神经胶质细胞的肿瘤,是最常见的原发性颅内肿瘤,目前治疗手段主要依靠手术和术后辅助放化疗,但是多数患者对传统治疗并不敏感,预后不良。免疫和靶向治疗作为新型的治疗手段可能有利于延缓肿瘤复发,提高肿瘤的治疗效果。由于第一版中国中枢神经系统胶质瘤免疫和靶向治疗专家共识在国内引起较大的反响,而且过去两年多来胶质母细胞瘤( glioblastoma,GBM)治疗领域Ⅱ/Ⅲ期靶向治疗、免疫治疗以及相关的联合治疗形式都有了新的实质性进展,本次牵头人依托中国医师协会脑胶质瘤专业委员会和上海抗癌协会神经肿瘤分会,组织国内有关专家,经反复讨论和修改,依据表1中所示不同级别循证医学证据进行更新,形成第二版《中国中枢神经系统胶质瘤免疫和靶向治疗专家共识》(以下简称“第二版共识”),对不同治疗策略的应用范围进行评价和推荐,具体推荐级别标准见表2,供广大临床医务工作者参考和应用,希望能有助于该治疗方法的规范化,以推动我国胶质瘤的综合诊治,最终造福广大患者及其家属。


基于AVF3708g( BRAIN研究)和NCIl06-C-0064E两项Ⅱ期临床试验研究的结果,美国FDA于2009年首次批准BEV用于复发胶质母细胞瘤(rGBM)的治疗。此外,BEV联合其他化疗药物如洛莫司汀、伊立替康(CTP-11)、TMZ可部分延长rGBM的总生存期(Os)(Ⅱ级证据)。2013年美国临床肿瘤学会(ASCO)年会上,公布的一项标准一线放化疗联合BEV来治疗新诊断胶质母细胞瘤(nGBM)的Ⅲ期随机临床试验结果显示,BEV能够适当延长患者的无进展生存期(PFS),但并不能改善OS(Ⅰ级证据)。 Vaglio临床研究的数据发现低表达MMP9的nCBM应用BEV可延长OS安慰剂组和BEV治疗组0S分别为13.6个月和18.8个月(I级证据)。此外,TCGA分型前神经元型中IDH野生型nGBM应用BEV可以延长OSBEV组OS17.1个月,安慰剂组128个月(I级证据)。2020年SNO和EANO成人胶质母细胞瘤诊疗专家共识也提出通过表达分析或基于MRI特征分析定义的前神经元型GBM可能对BEV治疗有益。同时,BEV还能有效控制水肿且不会产生免疫抑制,在未来的免疫治疗和其他治疗的临床研究设计中具有重要的作用(详见“联合治疗”章节)。
BEV推荐用法: 推荐剂量为5mg/kg或10mg/kg,上述两种治疗剂量产生的疗效类似。每2周静脉注射1次直至疾病进展。BEV常见并发症包括高血压(发生率高达42.1%,高血压危象的发生率可达1.0%,一般可通过口服抗高血压药物来进行有效控制)、疲乏或乏力、腹泻和腹痛。而严重的不良反应则包括胃肠道穿孔、伤口愈合相关并发症、重度或致死性出血、血栓栓塞、尿蛋白增高、超敏反应、输液反应、中性粒细胞减少症、感染概率增加等,临床上值得关注。由于使用BEV者短期内(1个月内)可能影响伤口愈合,故短期内不推荐再手术。颅内肿瘤手术、输液泵植入术等手术后亦不推荐短期内(1个月内)行BEV治疗。
推荐建议: 对于nGBM患者,除有明确分子标志物等检测结果指导的情况外,在使用标准治疗方案基础上,不推荐联合BEV,因为该药物仅延长PFS,不延长OS。对于rGBM患者,推荐使用BEV,特别是水肿范围大的患者。
(二)脑胶质瘤抗表皮生长因子受体(ECFR)的治疗进展
EGFR基因突变或扩增常导致EGFR过度激活,成为肿瘤细胞增殖失控的重要因素。GBM中的EGFR突变集中在胞外结构域,包括框内缺失突变(如常见的“ EGFR VⅢ”变异)和错义突变。单克隆抗体治疗以EGFR胞外结构域为靶点,以防止配体结合和随后的EGFR激酶结构域激活。靶向EGFR扩增与胞外结构域变异是脑胶质瘤抗EGFR治疗的方向。
国内外大型机构均已进行抗EGFR治疗GBM的临床研究,目前尚未获得理想疗效。对于nGBM患者, Schuster等t3在标准放化疗后2~3周联合tindopepimut肽疫苗(针对 EGFRVⅢ突变体)发现试验组PFS在第55个月达到66%,0S达21.8个月Ⅱ级证据)。 Westphal等在nGBM中标准放化疗后12周加入尼妥珠单抗治疗,患者的OS差异无统计学意义,其中残余肿瘤组的中位OS试验组为19.5个月,对照组16.7个月(P=0.7061),肿瘤全切组OS试验组为23.3个月,对照组为21个月(P=0.4068)(Ⅰ级证据)。Wen等应用埃罗替尼联合替西罗莫司治疗rGBM,42例GBM患者中12例29%)病情稳定,PFS-6为13%,16例间变性胶质瘤患者中2例(125%)病情稳定,PFS-6为8%。受限于药物毒性,最大耐受剂量并没有取得预期效果Ⅳ级证据)。2019年5月 Abbie宣布了抗体偶联药ty depatuxizumabmafodotin( Depatux-m, ABT-414线治疗EGFR阳性GBM的Ⅲ期 INTELLANCE-1研究,其中期分析结果显示,接受ABT-414+标准治疗(放疗+替莫唑胺)的患者相比安慰剂+标准治屴没有生存获益。因此独立的数据监测委员会建议该研究提前终止。
推荐建议: 不推荐nGBM和rGBM患者常规使用抗EGFR药物治疗。该类药物的使用需进一步结合分子标记物的筛选,从中找出可能的受益者。
(三)其他靶向治疗
中国胶质瘤协作组首次在GBM中发现了多次重复出现的 PTPRZI-MET融合基因及其4种不同的融合方式,推动靶向于 PTPRZI-MET融合基因治疗IDH突变型GBM(继发性GBM、sGBM)的药物——伯瑞替尼的产生,这是中国第一个从大数据模拟、靶点验证到高通量筛选中研究得到的潜在治疗药物,也是国际上第一个针对sGBM特异亚型的靶向小分子化合物。目前该研究已在国内多中心开展Ⅱ-Ⅲ期随机对照临床试验。
BRAF改变在各级胶质瘤中均存在,包括GBM、星形细胞瘤(AA)、多形性黄色星形细胞瘤(PXA)和青少年毛细胞型星形细胞瘤(JPA)。一项Ⅱ期(n=122)、开放、不依赖组织学的ⅤE- BASKET研究。1(NCTo1524978),探讨了选择性BRAF激酶*制剂抑**维罗非尼在BRAF突变胶质瘤中的作用。4例间变性PXA中有1例对药物产生了完全反应2例产生了部分反应,但在所有患者中,3例GBM患者和1例间变性室管膜瘤患者均观察到未达到反应标准的肿瘤复发,提示该药物在BRAF-V600突变的PXA患者中治疗效果最为理想。
泛靶点以抗血管生成为主的抗血管酪氨酸激酶*制剂抑**(TKIs)作用于肿瘤细胞内的酪氨酸激酶阻断肿瘤细胞内的MAPK、PI3K等信号通路,达到控制肿瘤生长的目的。目前大部分结果还处于Ⅱ期临床试验阶段,尚无可靠的Ⅲ期临床数据证明有效,如在rGBM中使用阿西替尼联合TMZ方案等的试验。TKs中的瑞戈非尼目前由于Ⅱ期临床试验结果令人瞩目,其治疗复发GBM已被2020年NCCN指南及2020年SNO及EANO成人胶母细胞瘤诊疗专家共识所推荐,目前该药已进入Ⅲ期临床试验。
IDH突变是低级别胶质瘤(LGG)和sCBM的重要分子标志物,IDH1突变可使α-KG水平下调,HG水平升高,并可通过后续的一系列反应促使肿瘤发生。一项包括66例胶质瘤患者的Ⅰ期临床试验结果表明,靶向IDH的药物AG120( ivosidenib)在高复发性肿瘤中没有显著的活性,但可以稳定病灶强化不明显的低级别胶质瘤的生长。此外,其他靶向IDH突变的药物尚在临床前或早期临床研究阶段,包括AG-881( vorasidenib,血脑屏障通过性高)、BAY1436032、IDH305等。
推荐意见:在rGBM中,存在相应靶点的患者可推荐尝试相关靶点的临床试验。
二、胶质瘤免疫治疗进展
(一)抗PD-1/PD-L1治疗进展
PD-1/PD-L1是肿瘤细胞逃离机体免疫*伤杀**的重要免疫抑制靶点。临床使用的PD-L/PD-L1抗体包括 pembrolizumab、 nivolumab、 durvalumab等。日前PD-1/PD-L1单抗治疗GBM的Ⅲ期临床试验均以失败告终,包括针对rGBM的 CHECKMATE143(与BEV组相比, nivolumab组OS无延长),MGMT启动子非甲基化nGBM的 CHECKMATE498( nivolumab+RT组OS与TMZ+RT组相比无延长)及针对MGMT启动子甲基化nGBM的CHECKMATE548( nivolumab+RT+TMZ组PFS与TMZ+RT组相比无延长,OS结果未公布CHECKMATE143的亚组分析中发现对于接受nivolumab治疗的rGBM患者来说,基线未使用糖皮质激素和MCMT启动子甲基化是OS延长的独立预后因子,但受样本量的限制,该部分患者是否能从nivolumab治疗中获益仍需进一步研究。但值得注意的是:新辅助PD-1单抗治疗能成功逆转rGBM微环境的免疫抑制性,增强局部及全身的抗肿瘤免疫应答,提高局部免疫细胞浸润。Schalper等在Ⅱ期临床试验中对rGBM患者术前2周结合术后每2周使用 nivolumab(3mg/kg静脉输注),成功激起免疫应答,增强了趋化因子的转录表达,提高了免疫细胞浸润数量。总体中位PFS为4.1个月,中位OS为7.3个月,且有一部分患者明显获益,其中2例患者PFS达到28.5及33.3个月。
推荐建议: 不推荐在MGMT启动子非甲基化nGBM患者中使用抗PD-1治疗。不推荐在rGBM患者中使用抗PD-1治疗。抗PD-1新辅助治疗可推荐用于rGBM患者的临床试验。
(二)细胞免疫治疗进展
细胞免疫治疗是采集人体自身免疫细胞,经过体外培养,使其数量成千倍增多,增强靶向性*伤杀**功能,然后再回输到人体以打破免疫耐受,激活和增强机体的免疫能力。这类技术包括过继免疫细胞治疗( adoptive cell therapy,ACT)、肽疫苗( peptide vaccination)、树突状细胞免疫治疗dendritic cell-based therapy )等。
1.ACT :ACT是指向肿瘤患者体内转输具有抗肿瘤效应的免疫活性细胞,特异性或者非特异性*伤杀**肿瘤细胞或者激发体内抗肿瘤免疫应答。ACT能够扩增活化具有抗肿瘤反应的宿主细胞,如NK、LAK、T细胞等。应用于GBM的ACT治疗从非特异性NK和LAK细胞发展到肿瘤特异性免疫系统如肿瘤特异性CTL和CAR修饰T细胞(CAR-T细胞单独阐述)。
2.肽疫苗: 此类疫苗产生基于代表肿瘤抗原特异性靶标的肽序列。多肽疫苗包括靶向 EGFRVⅢ、survivin、DH等的单靶点疫苗、多靶点的复合疫苗及个体化疫苗。靶向 EGFRVⅢ位点的 Rindopepimut疫苗联合应用TMZ治疗 EGFRVⅢ表达阳性的nGBM患者,其Ⅲ期临床试验宣告失败:与单药TMZ相比并未延长患者的生存期。
Survaxm是全球首创的针对 survivin靶点的模拟肽肿瘤免疫疫苗。2019年的ASCO最新数据显示,对nGBM患者治疗的多中心Ⅱ期临床试验(NCT0245555)里中位PFS以及中位OS分别达到了15.5和30.5个月。此前,nGBM的5年生存期低于5%,中位OS为14.6个月。
首个个体化多肽疫苗 GLIOVAC(自体抗原加异体抗原)的Ⅰ期临床试验初步结果于2015年公布,6个月OS为100%,10个月OS为77%,且其Ⅱ期临床试验也已开展。目前,由美国主导的NEOVAX和欧洲主导的 GAPVAC3均靶向患者肿瘤的新抗原或肿瘤过表达抗原,且Ⅰ期临床试验证实均可激发较强的免疫反应。 NEOVAX治疗的中位PFS为7.6个月,中位OS为16.8个月; GAPVAC的中位PFS为142个月,中位0S为29个月。总体而言,目前肽疫苗的研究蓬勃兴起,Ⅲ期临床试验无效,Ⅰ期临床试验部分有效,还需进一步发展。
3.DC疫苗: DC是重要的抗原提呈细胞并启动获得性免疫。DC转运至淋巴结,通过MHCⅠ类和Ⅱ类分子提呈肿瘤抗原给CD8+T细胞和CD4T细胞,诱导肿瘤特异性免疫反应。因GBM的肿瘤相关抗原(TAA)范围过于广泛,多采用肿瘤裂解物等荷载DC。华山医院DC疫苗治疗GBMⅡA临床试验(NCT01567202)数据表明DC疫苗治疗胶质瘤的安全性可行,分子病理为IDH1野生型、TERT突变和B7-H4低表达的患者能从干细胞抗原负载的DCV所激活的特异性主动免疫中获益(Ⅲ级证据)。UCLA一项国际多中心临床Ⅲ期试验(NCT0045968)表明DC疫苗能够提高GBM中位生存期,该试验中90%患者接受了DC疫苗,其中30%病例存活超过30个月,242%病例超过36个月,预计中位生存期为46.5至882个月。
推荐建议: 对于rGBM,可推荐参加DC相关临床试验。
4.CAR-T细胞疗法: GBM CAR-T细胞临床试验的常用靶点包括 EGFRVⅢ、erbB2/HER2以及13Ra2等。首个CART临床试验采用 EGFRVⅢ作为靶点,在I期试验中对10例MGMT启动子非甲基化的rGBM患者静脉输注CAR-T细胞,总体中位OS为8个月,临床获益并不尽如人意。另研究较多的靶点为I-13R2。首个靶向Il-13Ra2的I期临床试验纳入了3例rGBM患者,在术后瘤腔内注射CAR-T细胞。2例患者产生应答:其中1例出现肿瘤细胞I-13Rα2表达量下调,另1例则注射部位肿瘤坏死体积增加。但由于纳入患者过证据级别不高。 Ahmed等使用抗HEhCAR-T治疗rGBM,在此I期试验中,中位OS为第次T细胞输注11.1个月和诊断后245个月,提示临床获益。CAIX在极度缺氧的GBM中表达上调它通过维持细胞内pH值的稳定保证肿瘤细胞在缺氧环境中正常生长。研究发现CAIX为靶点的CAR-T细胞联合BEV在GBM动物模型中取得了可喜效果,为GBM患者带来了新的希望。
CAR-T疗法的主要阻碍为肿瘤的异质性、长时间维持局部CAR-T细胞水平、有效输注细胞等,还需进一步研究攻克。
(三)溶瘤病毒
目前胶质瘤临床研究中使用的病毒种类多样,包括腺病毒(如DNX-2401、ADV-TK等)、风疹病毒(如 MV-CEA等)、单纯疱疹病毒(如HsVG207等)、重组非致病性脊髓灰质炎-鼻病毒嵌合体(PⅤ SRIPO)、逆转录病毒(如TOCA511)等。PⅤ SRIPO的Ⅰ期临床试验结果于2018年公布,其对部分rGBM患者具有明显的生存获益:有21%患者在24个月和36个月时仍存活,生存期最长可达70个月。TOCA511治疗复发高级别胶质瘤患者的I期临床试验中,中位OS为11.9个月,但有部分患者长期存活(48个月OS为134%)。TOCA511+ TOCA FC的首个Ⅲ期临床试验近日宣告失败:对经过手术切除的复发高级别胶质瘤患者,该治疗方案未能延长患者的OS(试验组11.1个月,对照组12.2个月)。且所有次要终点(长期响应、长期临床获益、12个月OS)差异均无统计学意义。
VB-111是种搭载FAS-TNF受体1嵌合基因的腺病毒载体VB-111在抗肿瘤方面有两个作用机制:(1)抗血管生成作用;(2)诱导免疫反应。其Ⅲ期临床试验GLOBE一复发GBM应用VB-111+BEV比BEV,联合治疗组未达到主要或次要终点:mOS68个月比79个月,mPFS3.4个月比37个月,在肿瘤较小或发生治疗后发热的患者中,生存期有延长趋势。3~5级不良反应发生率联合治疗组较高,但总体安全性良好。此外,DNX-2401、Ad- RTS-HIL-12的研究也在多地开展。DNX-2401的第一个临床试验于2018年公布结果,在此治疗rGBM的I期临床试验中,病毒成功引起临床响应,瘤腔内注射的患者中20%生存时间达到3年,12%患者影像学上肿瘤缩小95%且3年无进展,且在肿瘤切除后的组织学分析中可见明显的免疫应答激活。Ad- RTS-HIL-12的I期临床试验于2019年公布结果:rHGG患者于术前及术后口服基因治疗启动系统的激活剂配体veledimex,术后瘤腔内注射Ad- RTS-HIL-12,可见免疫系统激活、T淋巴浸润增加。 veledimex及类固醇使用剂量不同的组中位OS不等,其中以 veledimexmg、类固醇≤20mg的组别最长(17.8个月)。总体而言,溶瘤病毒疗法目前大量临床研究正在开展,其对患者的临床疗效还需更高级别的证据支持。
总体来说,免疫治疗对于神经肿瘤患者是一个很有前途的治疗策略。早期进行免疫治疗引起的炎症反应可能引起独特的影像学改变(假性进展)。患者可以在最初发生影像学明显进展,甚至出现新的病变后取得包括长期生存和肿瘤消退在内的临床获益。
三、联合治疗进展
(一)免疫联合抗血管生成靶向治疗
临床前研究显示BEV可抑制VEGF介导的树突状细胞成熟障碍,促进抗原递呈与T细胞对肿瘤抗原的免疫应答,下调免疫抑制细胞 MDSCS与Treg的活性,促进肿瘤微环境从免疫抑制向免疫支持方向转化,同时通过肿瘤血管结构正常化,增加肿瘤组织内的T细胞浸润数量,活化肿瘤的局部免疫微环境。2019年BEⅤ与免疫联合治疗模式已在两项其他癌肿的Ⅲ期临床研究 Impowerl50和Imbravel50中取得阳性结果。这种模式的联合治疗在后续胶质瘤临床试验中的效果仍待证实。此外,BEV在rGBM治疗中的激素替代效应,可避免激素对人体的免疫抑制,增加了rGBM患者从免疫治疗中获益的机会。
目前还有许多正在进行的临床研究,旨在探索PD-l/PD-L1*制剂抑**与BEV联用是否能使rGBM患者取得临床获益(表4)。其中,还有一些临床研究付(新辅助)PD-1/PD-L1*制剂抑**+BEV联合放疗或手术的疗效获益进行了比较(NCT03890952,NCT03743662,NCT03661723,NCT02336165)。

(二)抗血管生成靶向治疗联合电场治疗( TTfields)
TTfields是一种新型的肿瘤辅助治疗手段,它运用中频、低强度的交变电场,引起胞内纺锤体微管亚单位的排列紊乱以及大分子的介电泳,干扰肿瘤细胞有丝分裂。目前两个已完成的Ⅲ期临床试验分别评价了 TTfields在rCBM(EF-11)和nGBM(EF-14)中的疗效并获得可喜的结果。在条件允许的情况下,国内外指南推荐 Ttfields可用于nGBM和rCBM。同时,结合电场治疗的各类联合治疗策略也正在积极探索中。
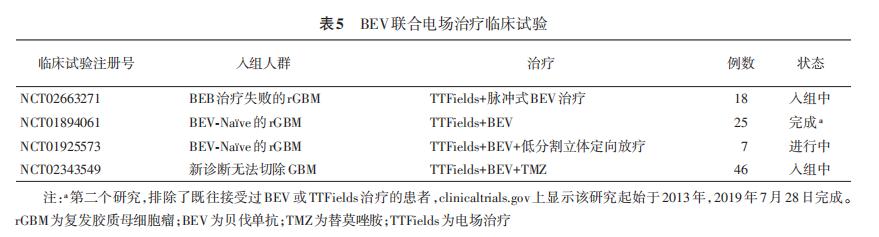
由于BEⅤ能够快速稳定部分胶质瘤进展,故可以与逐渐起效的 Ttfields联用。目前已有临床研究在进行这方面的探索。其中一项开放性单臂Ⅱ期临床研究(NCT01894061)显示 Ttfields联合BEV治疗的疗效及耐受性良好(表5),这一结果有待更多高级别循证医学证据进一步证实。
(三)Stupp方案基础上TTfields联合免疫治疗
一项在标准Stupp方案基础上再加上 TTfields和 pembrolizumab的多中心前瞻单臂开放性Ⅱ期临床研究(2-THE-TOP,NCT03405792)也正在进行中,计划入组29例,主要终点为与历史对照(EF-14)相比的PFS。2019年SNO公布了其中期分析的结果,截止2019年10月29日,共入组12例可评估的患者,入组患者中的8/12例(67%)未出现疾病进展,10例(83%)存活,目前中位PFS超过12个月,且安全可耐受,未来可望取得较好结果。
四、总结
众所周知,绝大多数胶质瘤不能通过手术治疗得到痊愈,而且肿瘤本身的异质性决定了其对单靶点疗法响应不佳,因此多重靶点、多重机制的综合序贯治疗是脑胶质瘤治疗的必然趋势。本文对靶向、免疫以及物理(电场)治疗这些方法进行汇总和推荐。随着精准医学的进展,越来越多国内外临床试验成果将问世,本共识将不断更新。
文献:中国中枢神经系统胶质瘤免疫和靶向治疗专家共识(第二版).中华医学杂志.2020 年11月