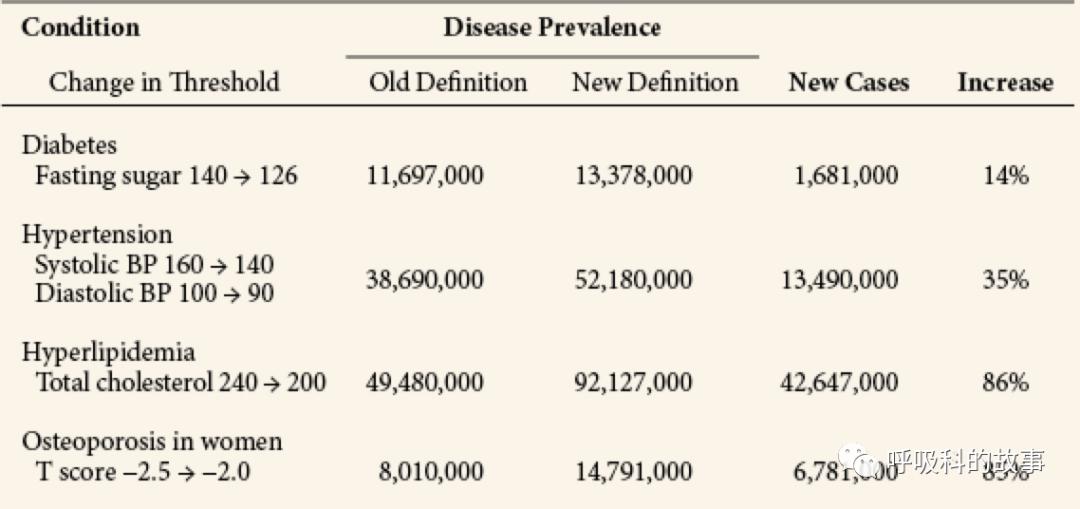
上次讲到随着诊断标准的调整,治疗的人群在不断的扩大,在越来越多人获益的同时,也导致了治疗获益人群的比例下降。有研究表明,仅仅在美国由于诊断标准的更改而增加的病人会明显增加,例如糖尿病人从1.17千万增加到1.34千万,高血压病人从3.869千万增加至5.218千万,分别增加了14%和35%;高脂血症和女性骨质疏松的增加的比例就更高了,分别达到了86%和85%。
那么问题来了,我们之所以用数字来定诊断规则,是希望超过这个界值的病人能从治疗中获益。当然不可能每个人获益,因为有些人虽然也有高血压糖尿病,但可能终生不出现并发症。通常这个风险是和疾病严重程度密切相关的,例如血压越高的患者发生脑中风、心脏病或者主动脉夹层的风险越高,因此获益的程度也就越高。举一个简单的例子,如果是重度高血压患者,如果不治疗的情况下在未来五年发生各种并发症的比例是80%,而经过治疗的重度高血压患者这个比例就下降到了5%,那么相比之下有75%的患者能从中受益,那么意向性治疗的人数=1/0.75=1.333,也就是说我们治疗1333个病人,会有1000个病人从中获益。可是如果是一个轻微高血压的不治疗病人,五年内发生并发症的比例只有5%,而治疗的病人发生并发症的比例为3%,那么只有2%的患者能从治疗中获益,那么意向性治疗的人数=1/0.02=50,换一句话说,我们需要治疗50个病人才能让一个人从中获益。
那么有些人可能会说,因为有些并发症会很严重,如脑卒中,一旦发生会有生命威胁,即使命救回来了还有可能会有后遗症,也要花费很多财力物力,相对于高血压药物本身的费用而言,提前治疗是值得的。我们且不说药费的问题,仅就药物治疗而言,都存在不良反应所带来的风险。降压药有时可能会导致患者低血压而诱发的头晕和晕厥,降糖药可能会导致低血糖,骨质疏松服用雌激素有诱发肿瘤的风险,收益和风险在这时相关可能很小,甚至对于具体病人来说,风险甚至大于收益,这个时候就要谨慎权衡了。
还有一个问题需要我们思考,那就是这些指标是如何制定的?例如我们现在判断病人是否有阻塞性通气功能障碍,是根据一秒率的预计值小于70%来规定的(FEV1/FVC%),但是要知道这个数值会随着年龄而变化,年轻人由于肺弹性较好增大而逐渐降低,如果患者80岁的老人,即使他没有任何症状,即使他的肺活量是正常范围,他的一秒率这个数值很有可能是68%或者67%。那么这种情况下是不需要接受治疗的。但是如果我们硬套70%这个标准,就有可能将其当成治疗对象。
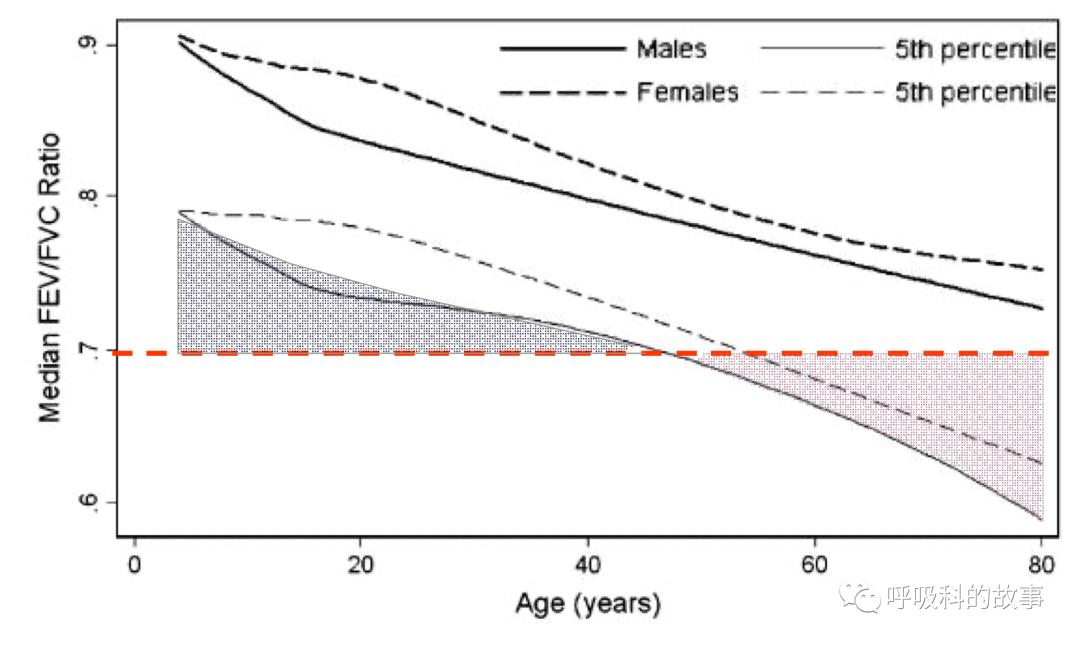
上图 一秒率随着年龄发生变化
那有人会说了,如果病人担心未来会发生不良事件,要求用药总可以吧?这当然可以,所以过度诊断和过度治疗不仅仅是医生的问题,也有患者的因素需要考虑。例如,我就曾见过因为恐惧肺部结节发生病变而要求每个月做一次肺部CT的患者。关于肺部结节的问题现在越来越多地困扰着很多人,这里也是过度诊断和过度治疗的重灾区,是什么原因导致肺部结节越来越多呢?我们需要为此忧心忡忡吗?下一节我们将谈谈因为技术发展导致的过度诊断。