编者按:近视与青光眼存在着千丝万缕的联系,高度近视是原发性开角型青光眼的高危因素。然而,近视人群常常会忽略青光眼的早期症状或将其误认为是视疲劳,错失就诊时间,且近视造成的眼底改变、视野损害往往会掩盖青光眼的病理改变,导致早期诊断的困难。在第一届北京同仁医院视光国际论坛上,复旦大学附属眼耳鼻喉科医院孙兴怀教授分享了关于近视与青光眼的观点,并对早诊早治这一难题给出了切实的临床建议。

警惕,近视人群更易罹患青光眼!
近视是青光眼的重要危险因素。国内外有研究报道了青光眼与近视之间的密切关联。数据表明,近视人群的青光眼发病率是非近视人群的2-3倍,且随着近视度数的加深,青光眼的发病率也逐步增高。在上海徐汇区的一项小规模眼病调查中发现,高度近视眼中原发性开角型青光眼(primary open angle glaucoma, POAG)的患病率(1.20%)显著高于正常人群(0.21%)。孙教授及其团队进行的一项研究发现,青光眼患者中近视眼的比例也明显高于正常群体。该研究调研的311例POAG患者中45.37%伴有近视眼。其中,轻、中、高度近视所占比例分别为7.81%、13.01%、24.55%,平均年龄分别为45.35岁、40.14岁以及40.86岁。研究表明,随近视加深,青光眼患病的危险性增大,且伴有中高度近视的青光眼患者普遍年轻。
高度近视是POAG的独立高危因素,近视进展较快是POAG的预警症状。高度近视眼的巩膜筛板薄弱,承受眼压能力差,更易发生青光眼损害。而且,与POAG相似,高度近视眼对糖皮质激素具有高反应性,研究报道的小梁网诱导性糖皮质激素反应蛋白基因(TIGR)在青光眼人群中的发现率高达3.9%,而普通人群仅为0.3%,因此推测可能此类青光眼致病基因会更频繁的出现在高度近视人群中。此外,高度近视与POAG有着共同的病理基础,如眼压偏高、杯盘比(C/D)较大等,这都使得高度近视患者发生POAG的风险更大。
近视人群青光眼的早期诊断,更具挑战性
虽然,研究发现近视人群更易罹患青光眼,但是,在这类人群尤其是中高度近视人群中,早期诊断识别青光眼较为困难,主要有以下四方面原因:
一
自觉症状不具备警示性
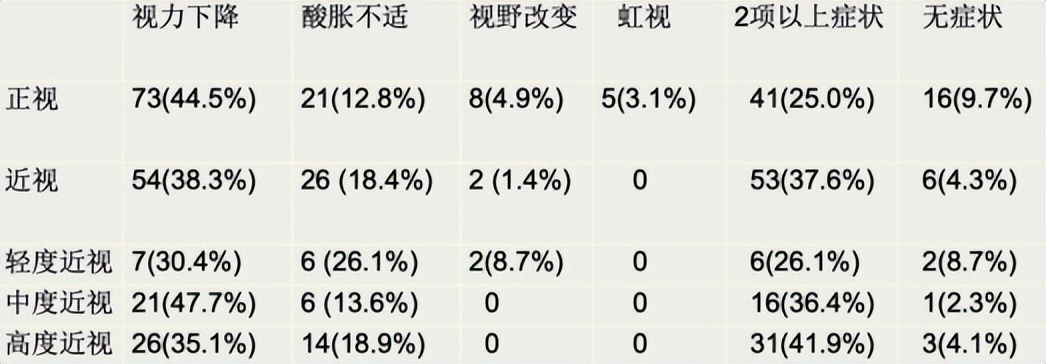
孙教授列举了在不同屈光程度人群中POAG患者的自觉症状,比较发现,近视组尤其是中高度近视组,无症状患者的比例低于正视组,且同时具有两种自觉症状的比例高于正视组,但是近视患者常忽略这些症状或将其视为视疲劳,未予重视。
表1. POAG患者自觉症状在不同屈光程度人群中比例
二
近视眼底改变干扰医生对青光眼眼底的判断
由于高度近视患者的眼球壁后部向后凸出,视网膜神经纤维在颞侧斜插入视盘,视杯浅淡而倾斜。过度牵引使得颞侧视网膜血管变直,视盘上血管屈膝和移位不明显。以上后极部病变与近视弧的扩大与青光眼性视神经病变常难以区分(图1)。

图1. 高度近视眼眼底照片:广泛脉络膜萎缩、视盘倾斜以及近视弧扩大。
三
近视眼视野损害复杂
伴有近视的青光眼患者,视野改变不典型。近视弧会造成生理盲点的扩大,而萎缩变性灶则会产生不规则盲点。视力的恶化常被归因于近视度数的加深。对比了不同屈光程度POAG患者的视野损害,观察发现,近视组早期视野损害的发现率仅为3.92%,大大低于正视组(16.51%);且非典型视野损害(7.19%)明显高于正视组(2.83%)。
表2. POAG患者在不同屈光程度人群中的视野损害
四
近视眼的假性低眼压
高度近视眼巩膜薄弱,眼球壁硬度系数较低,常导致眼压测量偏低(尤其是压陷式眼压计)。研究发现,每增加1D近视,眼压下降0.083mmHg。
面对挑战,临床工作应如何有效开展?
面对高度近视患者难以早期发现、早期诊断青光眼的问题,孙教授给出了几点临床工作建议:
1.详查眼底:高度近视是青光眼的高危因素,要仔细检查患者眼底,最好嘱被检者配戴自己的眼镜,以减少高度近视以及散光等因素的影响;检眼镜用无赤光减少红光干扰;同时定期随访眼底照片和OCT检查。
2.眼压测量:高度近视者就诊时,应常规测量压平眼压,减少巩膜硬度的影响。
3.视野评估:高度近视可能会导致视野不典型损害,但也并非完全无规律可寻。有研究发现,单纯高度近视者多表现为颞上方视野损害和生理盲点的扩大,而伴有青光眼的患者,中心视野更容易受损,多表现为偏下方的中心暗点。此外,还要结合眼底检查综合分析,排除高度近视病理改变的干扰。
4.慎用激素:能不用激素则不用,若必须应用则需注意眼压的变化,尽可能少剂量应用,并选择对眼压影响较小的药物。
5.患者随访:可疑的患者要定期随访眼压、眼底(OCT)和视野的改变,以便能早期发现支持青光眼诊断的证据。有研究发现,采用OCT仪器测量视乳头视网膜神经纤维层厚度(retinal nerve fiber layer, RNFL)和黄斑区神经节细胞复合体(ganglion cell complex, GCC)厚度,能够辅助诊断高度近视伴青光眼,常用于早期筛查和随访。
延伸思考:关于近视和青光眼,我们能做些什么?
最后,孙教授指出近视与POAG之间可能具有共同病理机制,如胶原组织和细胞外基质异常的学说等,这其中可以延伸出许多值得深思的课题。OCTA是一种非侵入性技术,可用于监测视网膜和脉络膜灌注情况,同时避免了与染料注射相关的不良反应。孙教授及其团队进行了两项关于OCTA的研究:
研究一:比较了不同近视程度人群眼底的OCTA情况,发现与正视眼相比,高度近视眼视网膜的周边血流指数和血管密度显著降低。
表3. 四组不同程度近视人群视乳头周围及中心凹旁毛细血管灌注情况

研究二:比较了非豹纹状眼底和豹纹状眼底的OCTA情况,同样发现,豹纹状眼底的视乳头旁RNFL和全层视网膜的周边血流指数和血管密度降低(见图2)。
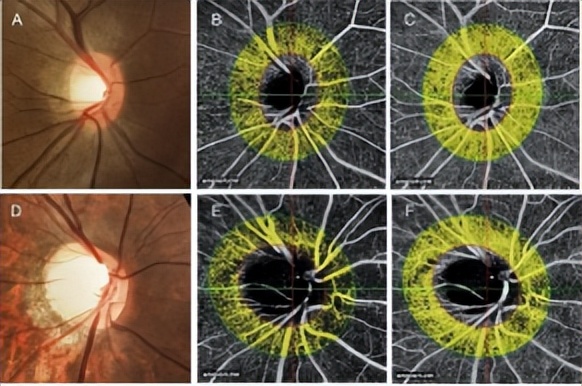
图2. 非豹纹状眼底和豹纹状眼底视乳头旁毛细血管密度示例。
非豹纹状眼底组(A-C)和豹纹状眼底组(D-F)的视盘照片(A,D)、RNFL OCT微血管成像(B,E)和全层视网膜OCT微血管成像(C,F)。豹纹状眼底组RNFL和整个视网膜的致密微血管网低于非豹纹状眼底组。
孙教授提出,近视的视网膜灌注改变与POAG视乳头旁的微血管改变类似,二者间有否关联值得人们进一步去研究和探索。
总结
近视是青光眼的独立危险因素,近视度数越高,罹患青光眼的风险越大。孙教授在此次会议中从解剖学、病理学以及遗传学等角度介绍了近视与青光眼的关联。由于近视伴青光眼患者自觉症状不具备警示性,眼底改变和视野缺损复杂以及假性低眼压的影响,导致早期诊断颇具挑战。同时孙教授给出了五点实用的临床建议,展望了未来关于青光眼和近视相关课题的热点方向,以期更好守护近视患者和青光眼患者的光明。
(来源:《国际眼科时讯》编辑部)
版权声明
版权属《国际眼科时讯》所有。欢迎个人转发分享。其他任何媒体、网站如需转载或引用本网版权所有之内容,须经本网同意并在文章顶部注明“转自《国际眼科时讯》”