关注“康怡每日健康”,在尽量不改变生活习惯的情况下提升健康!

2005年,40多岁的庄女士(化名)偏胖,在一次体检中发现血糖值很高,于是到中山一院进一步检查治疗。
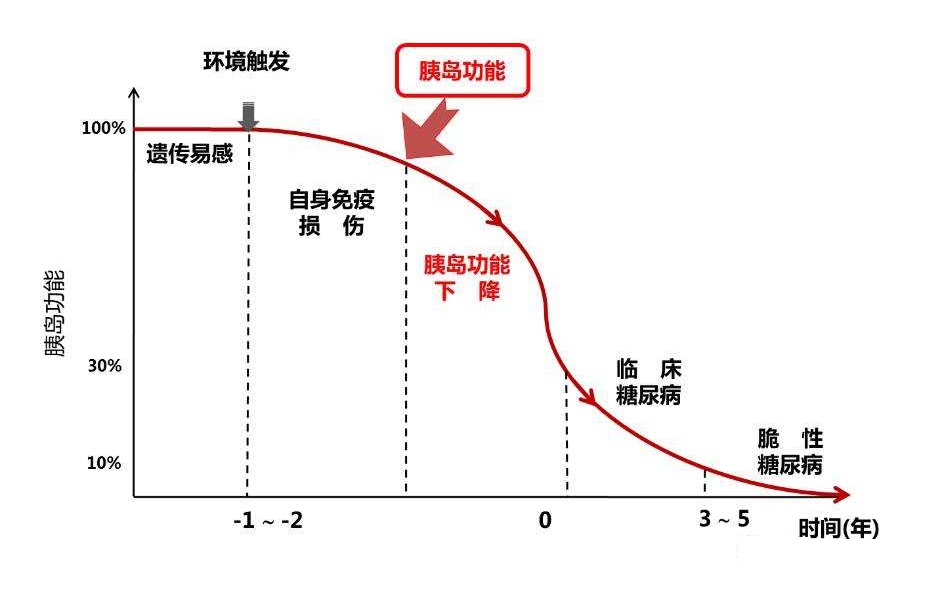
“糖化血红蛋白超过11%,空腹血糖值达十三点几,餐后血糖已经高达17、 18了”,中山大学附属第一医院内分泌科主任李延兵教授回忆,但她的胰岛残留功能还是可以的,当时就建议她“先强化,后简化”治疗。
1、打胰岛素一个疗程
打一个疗程即2~3周的胰岛素,很好地控制了血糖值,等检测到胰岛功能恢复,后面的治疗就简单了。
2、饮食控制和运动锻炼处方
鉴于庄女士的自律性较好,医生随后开出饮食控制、运动锻炼处方,让她严格坚持。
3、14年不用降糖药!
庄女士此后一年按医嘱复诊,没有用过降糖药物,血糖也控制得很好。直到2019年,她在社区医院查血糖,发现血糖值飙升的情况连续近2个月,连忙又回医院看病。
4、再打胰岛素:
最近年近六十的庄女士到中山大学附属第一医院内分泌科看病,了解到“先强化,再简化”疗法失效后,还可以二次甚至多次反复戴胰岛素泵,于是要求二次戴泵。
揭秘胰岛素误区
1、胰岛素并非一用就不能停
庄女士的病例可能让很多人不解:不是说用胰岛素代表到了糖尿病后期,就靠它来治疗胰岛素缺乏了吗?怎么还能停用呢?
“用了胰岛素就要长期用、用了会上瘾停不了等等,是临床上很大的误区。”李延兵指出,不仅病人有这样的看法,甚至一些非内分泌专科的医生也这样想。

造成这样的误解,主要是以前胰岛素治疗放在糖尿病最后治疗期使用,这时的病人胰岛功能太差,这时胰岛素作为不得已的手段,当然撤不下来。
也就是说,如果使用胰岛素的时间提前,不是胰岛细胞完全缺乏,胰岛功能还未受损到七七八八的阶段,那胰岛素作为治疗而非维持手段,当然可以撤下来了。
2、扭转“胰岛素最后阶段才用”的旧观念
在糖尿病治疗上,临床医生会按血糖状况来分层管理。
如果患者糖化血红蛋白一发现就超过8%的,使用单种降糖药物大概可以降一个百分点的糖化,就不可能降到7%以下,此时就会直接上联合用药了。
如果糖化值真的太高,比如高于9%,口服药哪怕是联合用药,可能几联都不一定很好地降糖,又该怎么办?
李延兵说,2000年左右,科室就开始钻研这种情况,既然能直接上联合,那直接上胰岛素可行吗?
持续18年研究:
2001年,一项持续至今达18年的临床随访研究启动了,中山一院内分泌科最早提出“先强化,后简化”的治疗观点。
发现新诊断的病人,如果平均糖化值在9%以上,直接先启用胰岛素,一个疗程持续2~3周,先把血糖严格控制好,帮助胰岛功能恢复,有一半以上的病人在未来1~2年内不用吃药,单纯饮食控制和运动就可以了;另外部分还需要用药的也可以简化治疗。
当然,治疗需要个体化,患者年龄、病程、胰岛功能残留程度、血糖高低、有没有合并症等都要综合考虑。

2001年至今,中山一院内分泌科团队已经有5000多例患者做了胰岛素强化疗程,其中一半左右是新诊断病人、一半左右是口服控糖失效后做该疗程的。
这项持续18年且至今还在继续的研究,扭转了“胰岛素最后阶段才用”的旧观念。
3、严重高血糖,越早用胰岛素,糖毒性越能尽快解除。
李延兵指出,严重高血糖刚刚诊断时,常常病人胰岛还是有相当功能的,只是在血糖飙升时胰岛不能发挥正常功能。这时用胰岛素,相当于人病了,干不了活儿,从外面请个帮工,从而降低血糖,解除高血糖导致的糖毒性,病人就趁机得到恢复。
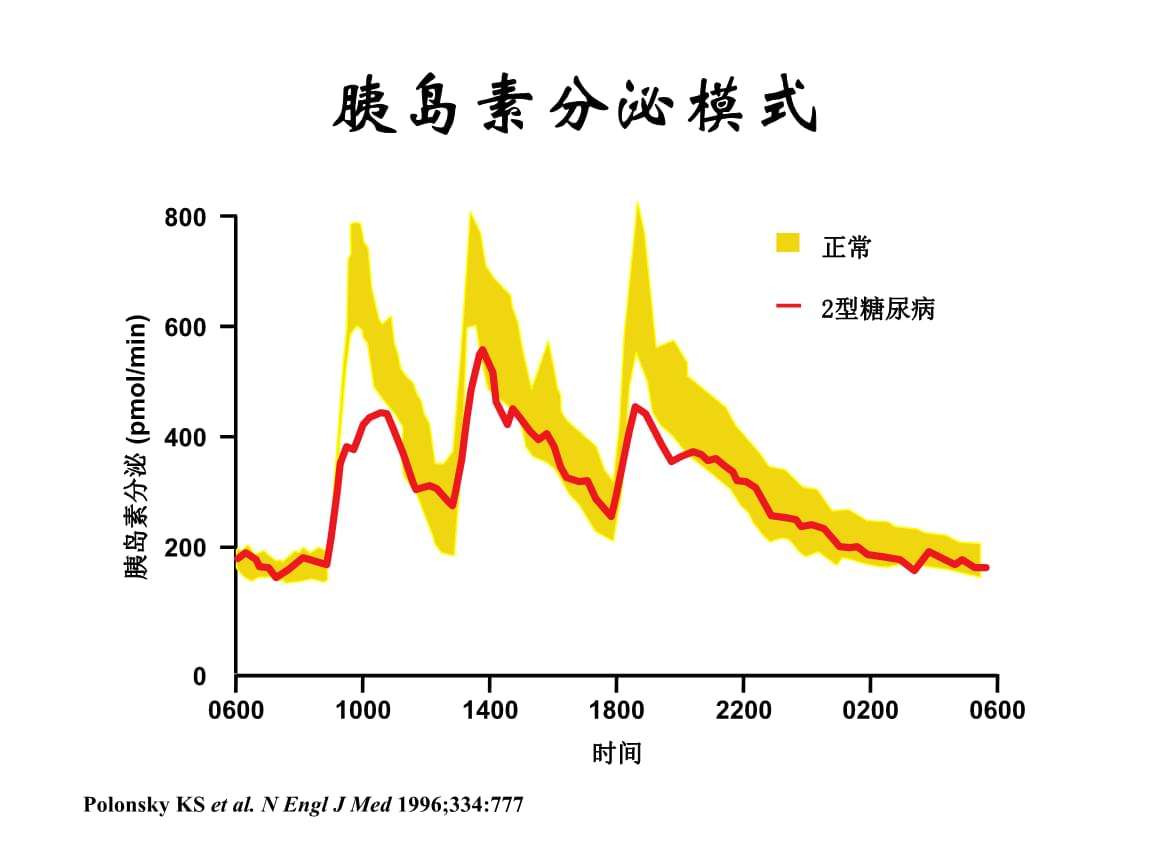
等胰岛功能有所恢复,又能分泌胰岛素了。而这个“帮工”过程,一般2~3周的一个疗程就够了。一确定严重高血糖,越早用,糖毒性越能尽快解除。
4、部分10~15年病程者胰岛细胞还有逆转机会
一般来说,如果糖尿病没有及时诊查出来,或者发病后一直血糖控制不好,15~20年基本上胰岛细胞数量就不够了。“临床研究中我们也有发现,10年病程左右一般胰岛细胞数量就较差了,但部分10~15年病程者还有逆转机会。”李延兵说。
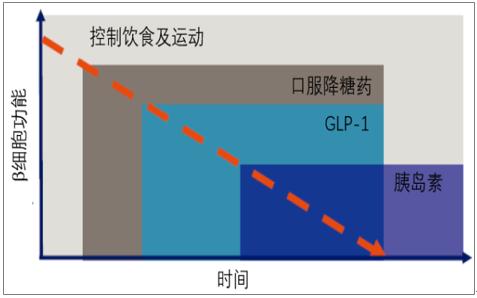
李延兵指出,如果血糖值不是特别高,用口服药也可以达到同样的目的,那就不用胰岛素了。尤其要注意的是,胰岛素强化治疗是短期疗程,不主张不合理地长期使用。来源:广州日报