指南推荐重症酒精性肝炎患者接受皮质类固醇治疗,但有可能增加感染以及肝损伤、肝肾综合征等风险。在皮质类固醇治疗基础上联合抗生素预防性治疗能否进一步提高患者生存率?近日,一项发表于《美国医学会杂志》(JAMA)的随机对照试验探讨了该问题,但得到阴性结果。

研究简介
既往研究提示,重症酒精性肝炎的2个月随访死亡率高达20%~30%[2]。目前EASL等实践指南推荐口服泼尼松龙以提高重症酒精性肝炎的生存率,但在皮质类固醇治疗期间,大约有25%~30%的患者可发生感染性疾病,并增加肝肾综合征和肝功能不全的风险[3]。其原因可能是肠腔进入肝脏的细菌化合物会导致肝脏炎症。已有动物研究提示,抗生素可改善酒精诱导的肝损伤,提示抗生素可以通过减少肝脏炎症和预防感染来改善重症酒精性肝炎患者预后[4]。AntibioCor研究旨在评价阿莫西林-克拉维酸盐或安慰剂联合泼尼松龙是否改善重症酒精性肝炎患者的预后。
这项多中心、随机、双盲研究,从2015年6月13日至2019年5月24日,在法国和比利时的25个中心入组经活检证实的重症酒精性肝炎患者,Maddrey功能评分≥32,终末期肝病模型(MELD)评分≥21。患者随机(1:1)接受泼尼松龙联合阿莫西林-克拉维酸(n=145)或泼尼松龙联合安慰剂(n=147)预防性治疗。所有患者随访180天。研究的主要结局是60天全因死亡率;次要结局是90天和180天全因死亡率;感染发生率、肝肾综合征发生率;60天时MELD评分<17的患者比例、7天时Lille评分<0.45(Lille评分>0.45表明患者对糖皮质激素治疗缺乏反应)的患者比例。
研究随机入组292例患者,平均年龄52.8(SD 9.2)岁,80例(27.4%)女性,最终有284例(97%)患者进行了结局分析。
抗生素预防治疗组的60天死亡率为17.3%,在数值上低于安慰剂组的21.3%,但没有显著差异( P =0.33) ,组间差异为4.7% (95%CI:14.0%~4.7%);风险比(HR)为0.77(95%CI:0.45-1.31)。
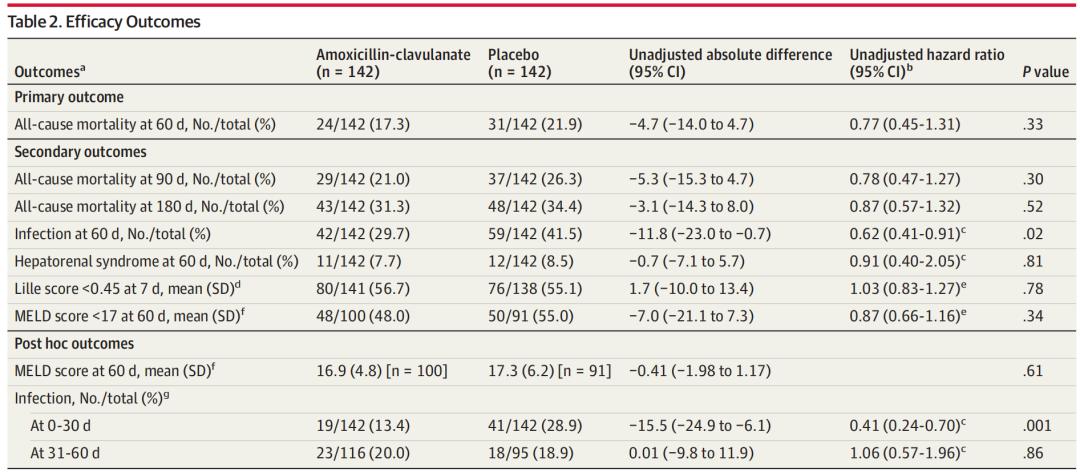
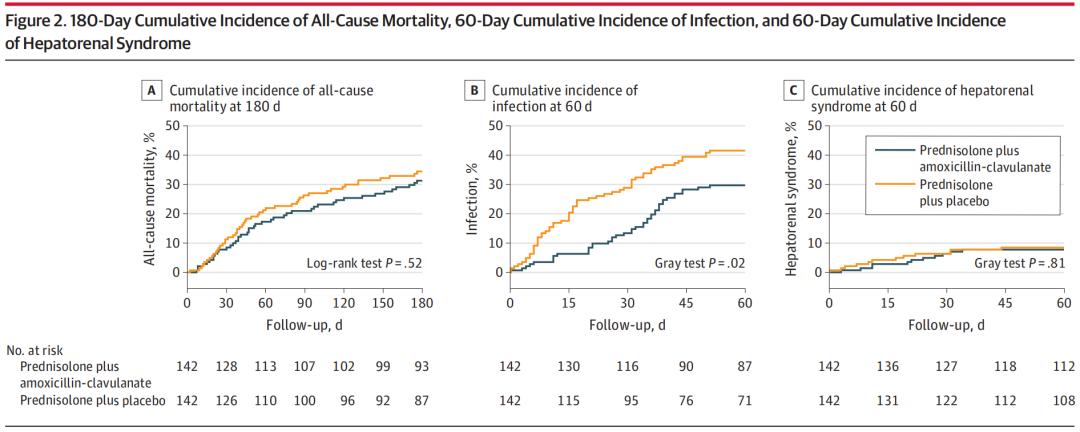
在次要结局方面,抗生素预防治疗组的60天感染疾病发生率显著低于安慰剂组(29.7% vs 41.5%;平均差异为11.8%,95%CI:23.0%~0.7%;亚危险比为0.62,95%CI:0.41-0.91; P =0.02)。其他次要结局均无显著差异。
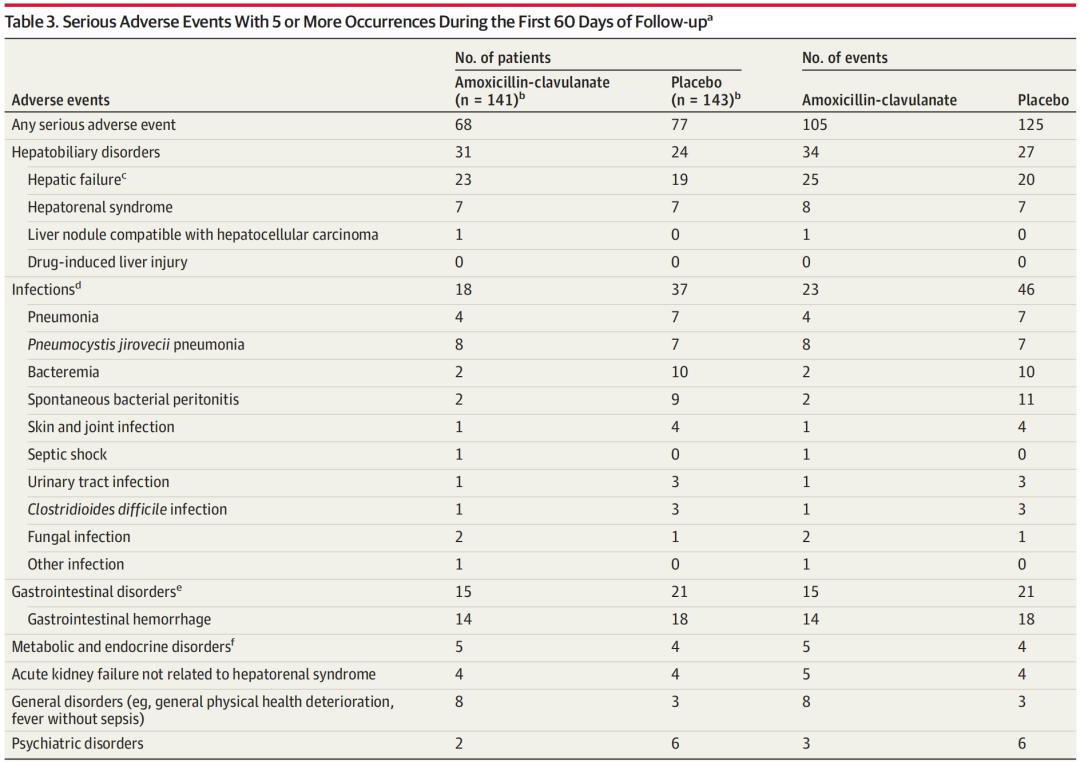
最常见的严重不良事件为肝功能衰竭(抗生素预防组25例,安慰剂组20例)、感染(23例和46例)和胃肠道疾病(15例和21例);肝肾综合征(8例和7例)、与肝肾综合征无关的急性肾衰竭(8例和3例)。
研究点评
这项研究表明,在重症酒精性肝炎住院患者中,阿莫西林-克拉维酸盐联合泼尼松龙相较于单独使用泼尼松龙,并不能显著提高2个月生存率,不支持在重症酒精性肝炎患者中使用预防性抗生素治疗。但作者认为酒精性肝炎住院患者的住院风险很高,临床医生应尽快发现感染、及时治疗;而且在该研究设计时,基于既往研究而预设抗生素可以减少肝损伤,并且无治疗反应的患者继续使用皮质类固醇对生存没有影响, 作者认为缺乏皮质类固醇的停药指征可能会影响研究结果 。
上述这项研究的结果与既往报道的ATTIRE研究事后分析结果相似。ATTIRE研究纳入777例因失代偿期肝硬化住院(其中有不少是酒精性肝病患者),抗生素处方相较于无抗生素处方患者的生存率并没有提高[5]。Ewan Forrest等人在述评中指出,对于酒精性肝炎患者,服用皮质类固醇时发生感染是预后不良的指标,应予以治疗;这可能与皮质类固醇治疗无生化反应(Lille评分<0.45)相关,无生化反应相较于有生化反应患者的感染率增加(42.5% vs 11.1%; P <0.001)[6]。 指南建议对Lille评分治疗无反应的患者停止使用皮质类固醇,但是需要继续密切观察感染情况,并对有记录的感染进行早期抗生素治疗 ,因为即使停止皮质类固醇治疗,感染风险尤其是肺部感染风险仍然很高[3]。此外,临床医生应评估所有酒精性肝炎患者的感染情况,并在开始使用皮质类固醇之前对已确定的感染进行治疗。 如果在基线感染治疗后仍有活动性、持续性酒精性肝炎特征,则可以考虑在抗生素治疗后序贯皮质类固醇治疗 。
参考文献
[1]Louvet A, Labreuche J, Dao T, et al. Effect of Prophylactic Antibiotics on Mortality in Severe Alcohol-Related Hepatitis: A Randomized Clinical Trial. JAMA. 2023;329(18):1558-1566. doi:10.1001/jama.2023.4902
[2]Louvet A, Mathurin P. Alcoholic liver disease. Nat Rev Gastroenterol Hepatol. 2015;12(4):231-242. doi: 10.1038/nrgastro.2015.35
[3] European Association for the Study of the Liver.EASL clinical practice guidelines: management of alcohol-related liver disease.J Hepatol. 2018;69(1):154-181. doi:10.1016/j.jhep.2018.03.018
[4]Adachi Y, Moore LE, Bradford BU, et al. Antibiotics prevent liver injury in rats following ong-term exposure to ethanol. Gastroenterology.1995;108(1):218-224. doi:10.1016/0016-5085(95)90027-6
[5]Kutmutia R, Tittanegro T, China L, et al.Evaluating the role of antibiotics in patients admitted to hospital with decompensated cirrhosis: lessons from the ATTIRE trial. Am J Gastroenterol.2023;118(1):105-113. doi:10.14309/ajg.0000000000001937
[6]Forrest E, Bernal W. The Role of Prophylactic Antibiotics for Patients With Severe Alcohol-Related Hepatitis. JAMA. 2023;329(18):1552-1553. doi:10.1001/jama.2023.1729