编者按: 2023年第33届欧洲临床微生物学与感染病学大会(ECCMID 2023)于当地时间4月15~18日在丹麦首都哥本哈根举行。ECCMID是临床微生物学、感染病学和感染控制领域极具影响力的国际盛会,汇集了来自多个领域的顶级专家,向世界各地同行介绍领域内最新的研究成果。近年来,抗生素过度使用问题日益严重,长时间的广谱抗生素治疗可能促使多重耐药的出现,导致重症感染性疾病发病率增高、患者病情加重、并发症增多、死亡率升高,使临床治疗更为困难,而抗生素降阶梯治疗是改善重症感染患者预后、避免广谱抗生素过度使用、防止耐药的有效策略。在本次ECCMID中,多项前沿研究报告了抗生素降阶梯治疗的最新成果。
改用口服抗生素治疗革兰阴性菌血症(SOAB):一项随机、开放标签的临床试验
A. Omrani等人开展了一项实效性、多中心、开放标签的随机非劣效性试验(NCT04146922),旨在比较改为口服(PO)治疗和继续进行静脉注射(IV)治疗在肠杆菌血流感染(E-BSI)患者中的应用效果。
纳入标准为年龄≥18岁,患有对口服β-内酰胺类药物、喹诺酮类药物或甲氧苄啶/磺胺甲噁唑敏感的菌株引起的单一微生物E-BSI,完成3~5天的微生物活*药性**物静脉治疗,无发热且血液动力学稳定≥48小时,没有不可控的感染源。排除处于妊娠状态、患有心内膜炎和神经系统感染的患者。
随机入组患者按尿路菌血症来源进行分层。将符合入组标准的受试者随机分为继续静脉注射(IV组)或改用口服治疗(PO组)。治疗药物和治疗时间由主治医生决定。主要终点是治疗失败,定义为在解决感染之前需要额外使用≥1种微生物活*药性**物进行抗菌治疗,以及在90天内死亡、感染复发或与感染相关的再住院。如果修订后的意向治疗(mITT)人群中,两组治疗失败的比例差异的95%置信区间(CI)的上限<10%,则可以得出改用口服治疗的非劣效性结论。
共有174名受试者,平均年龄56.6岁,51.1%为女性,60.3%为尿源性菌血症,将受试者随机分配至IV组(n=85)或PO组(n=89)。最常见的病原体是大肠杆菌(66.7%)。无论在所有受试者中还是在mITT人群中,IV组治疗失败率均高于PO组(28.2% vs 24.7%,RD=-3.7%,95%CI:-16.6~9.3;25.6% vs 21.7%,RD=-3.7%,95%CI:-16.6~9.2)(图1)。两组不良事件(AE)、严重AE及导致治疗中止的AE的发生率相似(图2)。

图1. 各组治疗失败比例

图2. 不良事件
小结: 对于经静脉抗菌治疗无发热且血液动力学稳定≥48小时的肠杆菌血流感染(E-BSI)患者,改为口服抗菌素治疗的整体疗效和安全性不劣于继续静脉注射治疗。
肠杆菌血流感染的结构化降阶梯治疗方案的有效性和安全性:一项多中心随机临床试验(SIMPLIFY)
虽然许多感染科医生认为降阶梯治疗是肠杆菌血流感染的标准策略,但临床实际应用的频率却远低于预期,缺乏充足的循证依据是降阶梯治疗应用的主要障碍之一。为此,L.E. Lopez Cortés等人开展了一项多中心、开放标签、实效性的随机试验,于2016年10月至2020年1月,在21家西班牙医院开展。
纳入标准:患肠杆菌菌血症的成年患者,接受抗铜绿假单胞菌β-内酰胺类药物(APBL)经验性抗感染治疗,并分离出对≥1种替代药物敏感。
排除标准:延迟招募>48小时,中性粒细胞减少或预期治疗时间>28天。
干预措施:将患者随机分为两组,一组继续使用经验性APBL治疗(对照组);另一组按照预设的窄谱抗菌药物分级表,降阶梯至非抗铜绿假单胞菌类药物治疗(试验组)(表1)。允许转为口服治疗。
主要结局是治疗结束后3~5天的临床治愈。次要结局包括60天的死亡率、复发率和不良事件。344例患者的样本量需要达到-10%的非劣效界值,80%的把握度,α<0.05,5%的脱落率。计算了95%置信区间(CI)的治愈率差异。

表1. 治疗分组
共有344例患者接受随机分组,其中331例为修订后意向治疗人群(mITTP),包括试验组164例和对照组167例,患者的基线特征见表2。试验组患者接受了降阶梯治疗,包括氨苄西林(14%)、阿莫西林-克拉维酸(14.6%)、复方磺胺甲噁唑(3.7%)、头孢呋辛(14%)、头孢曲松或头孢噻肟(31.7%)、环丙沙星(10.9%)和厄他培南(10.9%)。对照组患者接受了哌拉西林/他唑巴坦(64.1%)、美罗培南或亚胺培南(28.1%)、头孢他啶(4.2%)、头孢吡肟(2.4%)和氨曲南(1.2%)治疗。
主要结局方面,90.9%(149/164)的试验组患者和90.9%(155/167)的对照组患者在判断治愈(TOC)时达到临床治愈(RD=-1.96%,95%CI:-7.86~3.94, P =0.51)。次要结局方面,试验组和对照组的死亡率(4.6% vs 5.0%, P =0.88)、复发率(6.1% vs 10.8%, P =0.14)以及严重不良事件(22% vs 21.6%, P =0.93)均无显著差异。
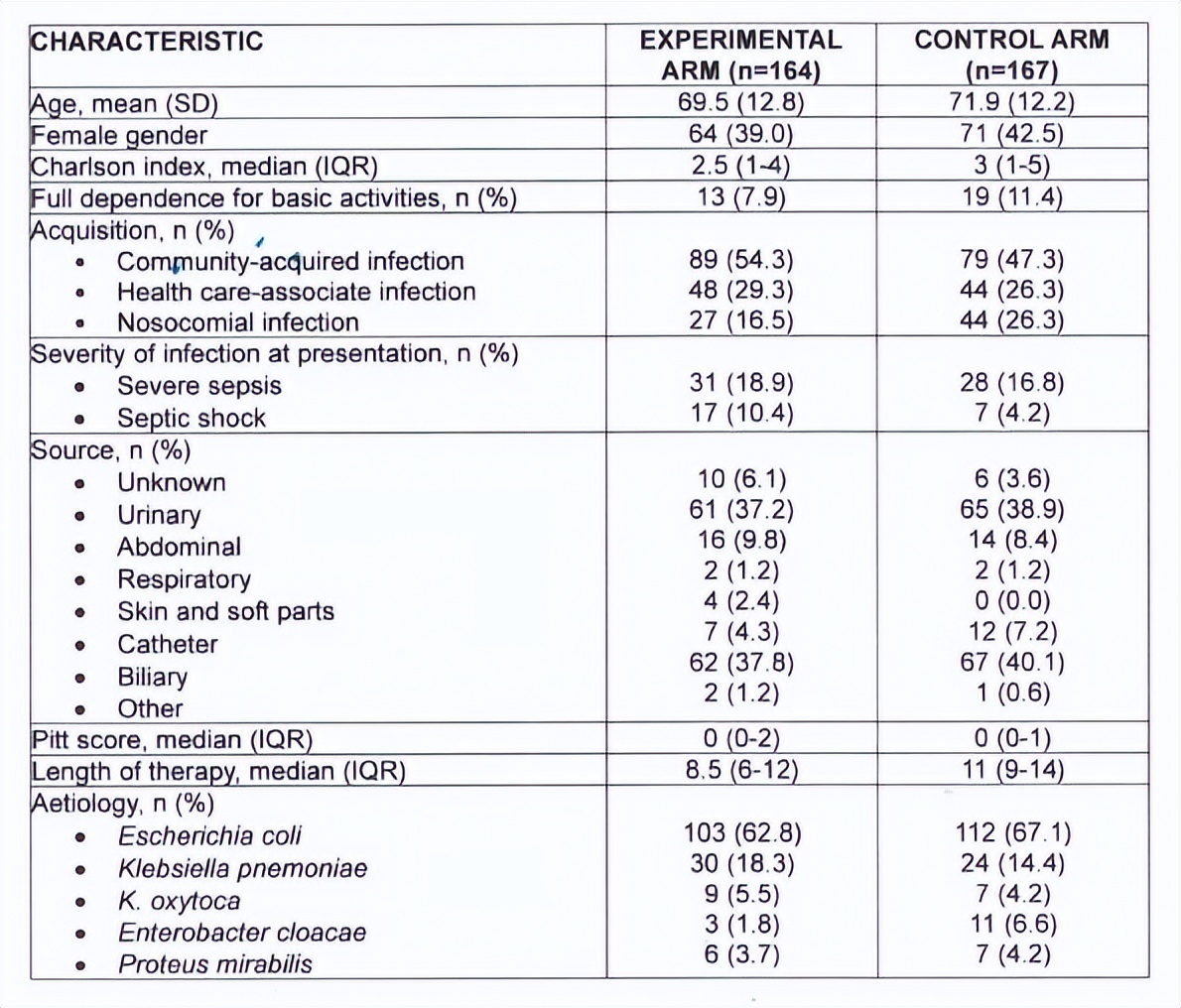
表2. mITTP患者的基线特征
小结: 在肠杆菌引起的菌血症中,按照预设的规则从APBL降阶梯治疗的有效性和安全性并不劣于继续使用APBL的经验性治疗,这将是该人群的标准治疗方案。
减少呼吸机相关性肺炎抗生素治疗时间(REGARD-VAP):一项多中心随机对照试验
呼吸机相关性肺炎(VAP)与抗生素的大量使用和耐药性有关。关于个体化和短疗程抗生素的研究不多,特别是对于由非发酵革兰阴性菌引起的VAP。
本研究为非劣效-优效分级试验,在泰国、新加坡、尼泊尔和巴西开展,招募符合美国CDC诊断标准的成年患者。每天对患者进行评估,直到发热缓解和血压稳定,然后将患者随机分配至短疗程组或标准疗程组。在短疗程组中,根据呼吸道分泌物培养结果,阴性患者于第3天停用抗生素,阳性患者在第5天。标准疗程组患者接受至少8天的抗生素治疗。主要结局为60天的复合死亡和肺炎复发。次要结局包括呼吸机相关事件,多重耐药菌感染或定植,以及抗生素暴露、机械通气和住院的总时间。为确定非劣效性,需要460例患者达到80%的把握度,非劣效性界限为12%。试验预估值是基于意向治疗(ITT)和符合方案(PP)人群的未调整和调整分析。
2018年8月至2022年12月,共有461例患者随机分组。最后一例随机患者的随访时间为2023年2月14日。研究者对345例患者进行了第三次中期分析(图1和图2)。从VAP中分离出的细菌主要包括非发酵革兰阴性杆菌(53%)和碳青霉烯类耐药细菌(28%)。在ITT和PP人群中,短疗程治疗对主要结局都是非劣效性的(调整后的ITT,RRD=0.008,95%CI:-0.057~0.074,图3A)。在ITT人群中,51%的短疗程组患者和44%的标准疗程组患者出现了主要结局。短疗程组患者的机械通气时间和住院时间相似(图3B)。
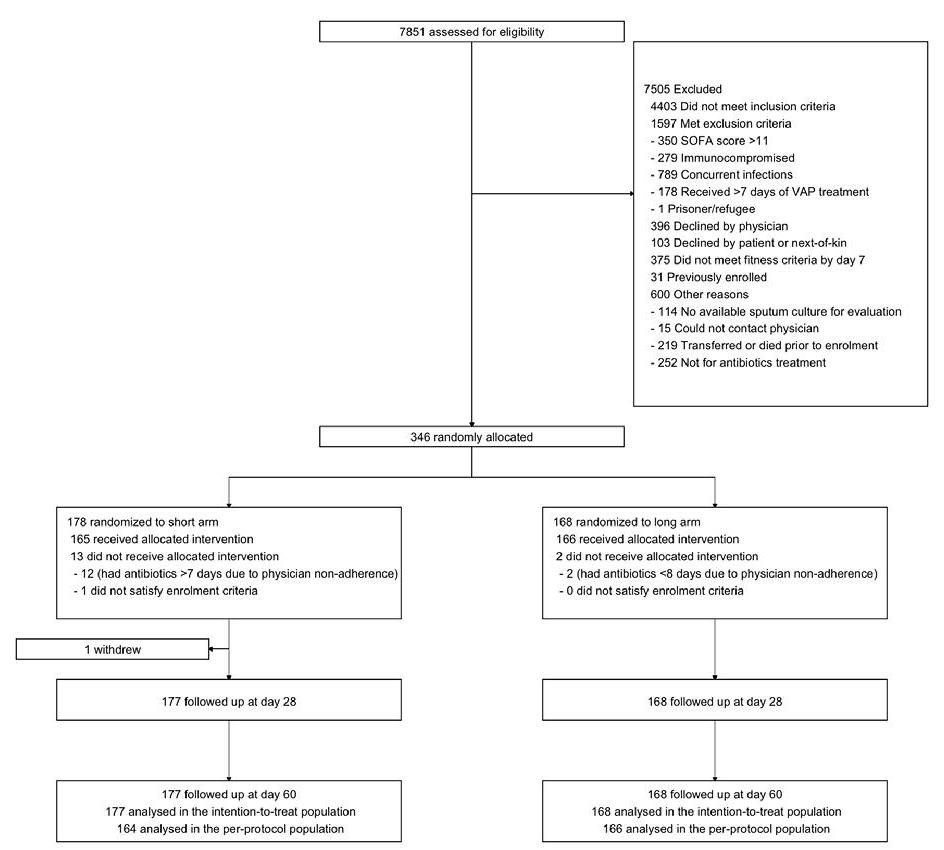
图1. 入组及随访流程图
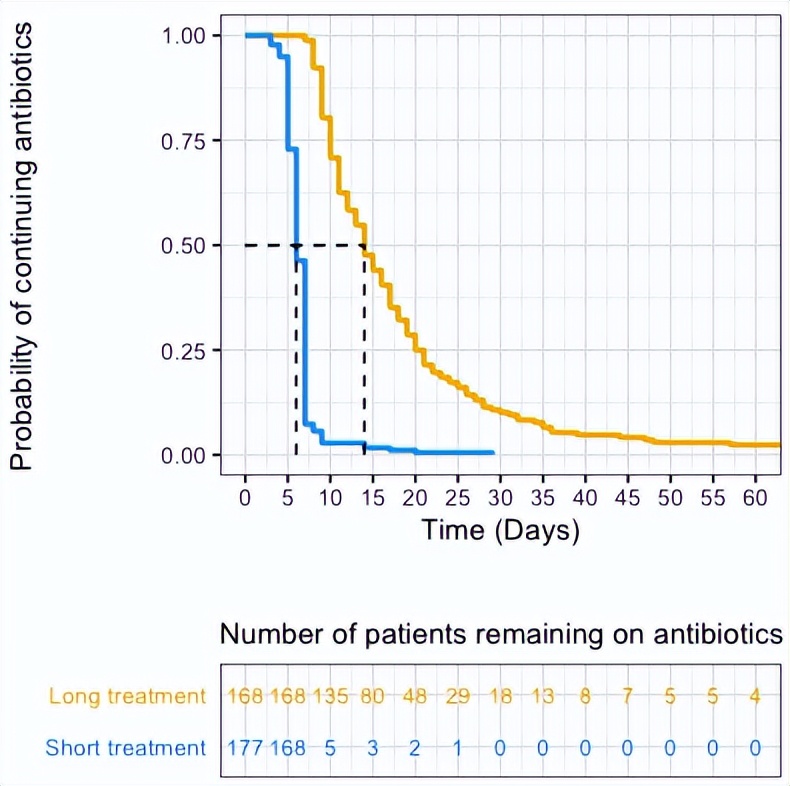
图2. 两组患者抗生素的使用时间

图3. 主要结局和次要结局
小结: 在主要由革兰氏阴性菌引起的VAP成人患者中,短疗程抗生素治疗的60天死亡率和肺炎复发率并不劣于标准疗程治疗。
▌参考文献:
[1]A. Omrani, S. Abu Jarir, F. Ben Abid, et al. Switch to oral antibiotics in Gram negative bacteraemia (SOAB): a randomised, open-label, clinical trial. ECCMID 2023, abstract O0328.
[2]L.E. Lopez Cortés, M. Delgado-Valverde, E. Moreno-Mellado, et al. Effectiveness and safety of a structured de-escalation protocol for bloostream infection due to Enterobacterales: a multicentre, randomised clinical trial (SIMPLIFY). ECCMID 2023, abstract O0329.
[3]Y. Mo, S. Booraphun, A.Y. Li, et al. Reducing antibiotic treatment duration for ventilator-associated pneumonia (REGARD-VAP): a multi-centre randomised controlled trial. ECCMID 2023, abstract O0330.