病情介绍:
患者潘XX,女40岁。因“服用农药、昏迷1天余”收入我院重症医学科。2016年8月17日患者服用农药(具体不详),被人发现时神志尚清。家属立即送往当地医院,约15分钟在赶往医院途中突然出现神志不清,呼之无反应,伴口吐白沫及唇绀明显。转至当地医院立即予洗胃、气管插管等急救处理,生化提示胆碱酯酶下降,予阿托品等药物处理,患者持续昏迷,血压进行性下降,尿量减少予血液净化、升压等对症处理,考虑患者病情危重,转入我科。
入院诊断:一、急性重度有机磷农药中毒:
1.昏迷
2.中毒性心肌炎并休克
二、肺部感染并I型呼吸衰竭
入院体格检查:
体温37℃,心率120次/分,呼吸24次/分(呼吸机辅助),血压108/59mmhg( 0.48ug/kg/min去甲肾上腺素维持下)。神志昏迷,GCS评分4分,两侧瞳孔等大同圆,直径约4mm,瞳孔对光反射消失,心律齐,心前区未闻及病理性杂音,双肺呼吸音清,未闻及明显干湿啰音,腹软,未触及包块,肠鸣音弱,四肢无浮肿,双侧巴氏征阴性。
入院辅助检查:
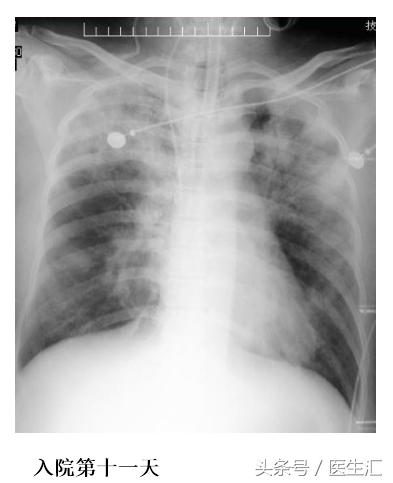
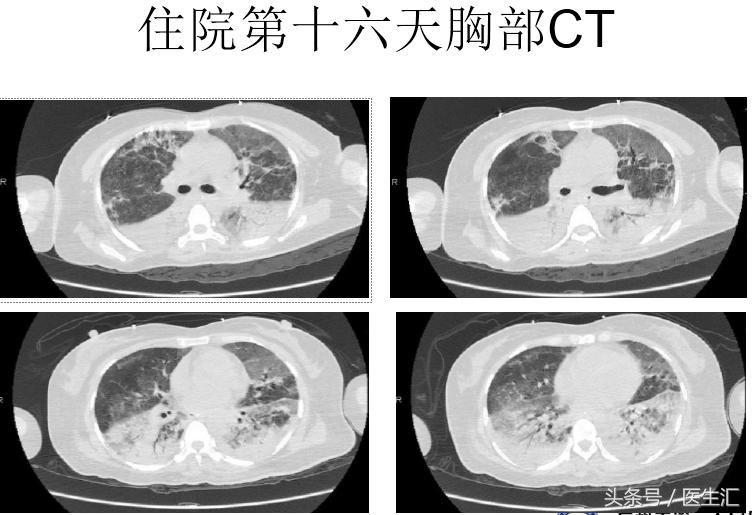
血常规:白细胞 28.49×10^9/L、红细胞 4.47×10^12/L、血红蛋白141.00g/L、血小板150.00×10^9/L,胆碱酯酶<200U/L,生化钾 3.27mmol/L、淀粉酶 315U/L、钠135.5mmol/L、氯 108.2mmol/L、肌酐 56.2μmol/L,脑利钠肽前体858.100pg/ml,凝血常规、凝血酶原时间 15.8s、活化部分凝血活酶时间47.5 s,D-二聚体 1185ug/L。胸片:拟右下肺野少许渗出灶。
入院治疗方案:
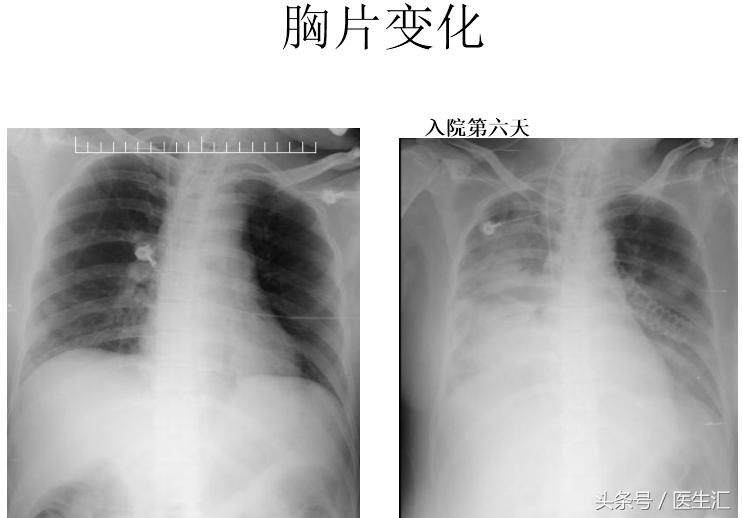
入院第一天
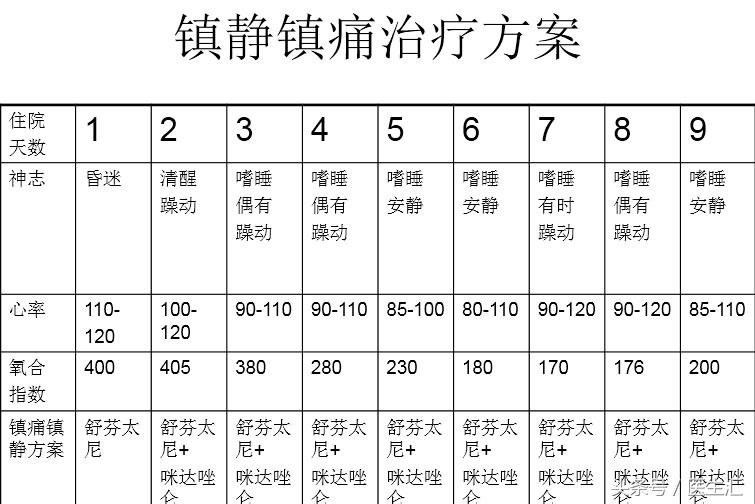

•呼吸机辅助通气
•阿托品
•解磷定
•血液灌流
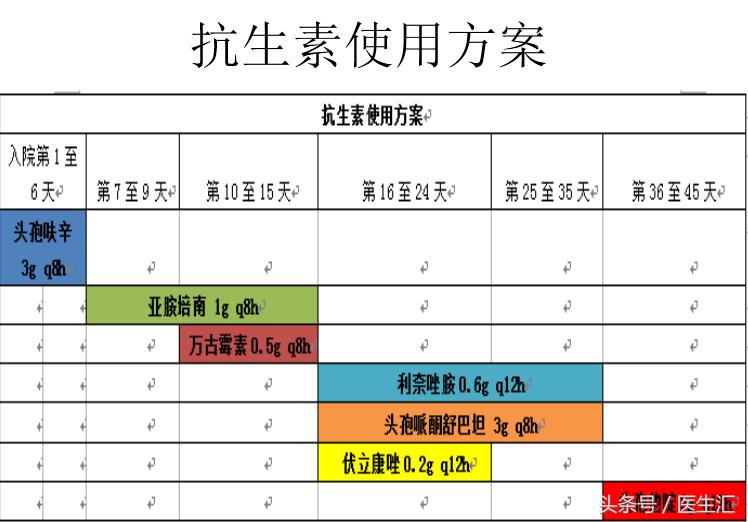
•抗感染
•去甲肾上腺素维持血压
•营养支持
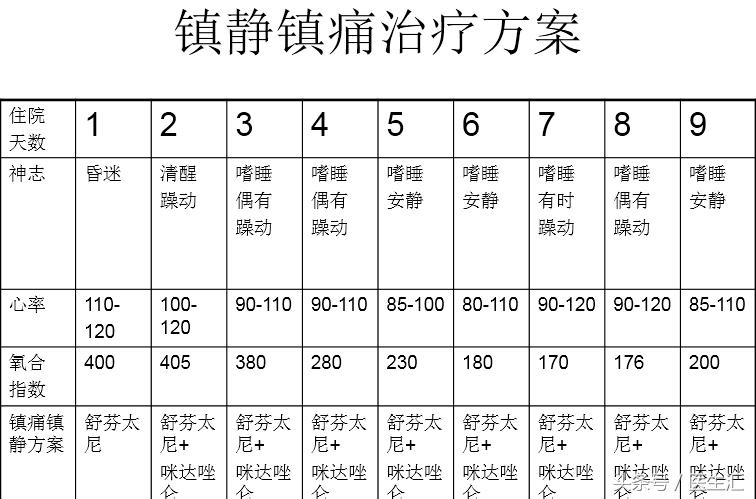
•镇静、镇痛
治疗效果:
•患者入院后35天停机拔管
•入院后天第45好转出院

总结:
一、镇痛为先的最小化镇静:
–以控制疼痛及谵妄为核心而实施浅镇静、甚至是避免镇静的策略。
–机械通气期间最小化镇静有助于自主呼吸及专业性体疗。
•恰恰是镇静水平,而非疾病严重程度及生命支持措施,决定了患者参与早期物理治疗的能力。
二、镇静的目标
•减轻焦虑
•降低疼痛/不适
•减轻呼吸困难
•改善睡眠
•调节应激反应
•防止自身伤害
•促进人与呼吸机的同步性
•治疗颅内高压
•治疗顽固性癫痫抽搐
•肌松时诱导性昏迷
•低温治疗时防止寒战
可以(部分)经非药物的治疗获得后面五类情况需要镇痛/镇静类药物治疗 。
最小化镇静之益
•减小药物性昏迷的发生频次及持续时间
•有利于意识水平的评估
•有利于医患交流,以及病人的诉求
•减少呼吸的抑制
•尽早恢复自主呼吸
•减轻呼吸肌及膈肌的萎缩
•尽早进行身体物理治疗
•减少机械通气治疗时间
•降低呼吸机相关肺炎
•减少失意症,以及相关的精神疾病
•缩短ICU的留置时间
•降低病死率
•更好的身体功能恢复
•更好的长期心理结果,以及减少创伤后应激紊乱
•减少医疗费用
三、“镇痛为先的最小化镇静”治疗策略:
–以躁动为例:
•躁动的危重病人采用镇静治疗,必须在充分镇痛和处理可逆的生理病因的前提下开始。
•当病人表现出焦虑和躁动时,首要的任务是确认并处理紊乱的生理状况,例如:低氧血症、低血糖、低血压、疼痛和酒精及其它药物的戒断反应。
•当怀疑疼痛为急性躁动的原因时,给予镇痛药物是合适的初始治疗。并根据镇痛效果的评估不断调整用药剂量,以达到满意镇痛的目的。
四、ICU“镇痛为先的最小化镇静”治疗策略:
–预防疼痛比治疗已存在的疼痛更有效。如ICU病人接受其他有创或可能引起疼痛的操作前,进行预先镇痛和非药物性干预以减轻疼痛。
–错误的临床概念:医疗操作所造成的疼痛可在其后有效控制。
–镇静剂应该被严格滴定,以保证患者保持有反应和意识,即所谓的“浅镇静-清醒”状态。
–最佳的疼痛管理,维持低水平镇静状态,谵妄监护和预防,以此三者为结合的ICU规范可能是避免过度镇静并发症的最好方案。
–在充分镇痛的基础之上,依病情而设定镇静程度,规律性评估,以达到‘个体化’治疗。
如严重的ARDS(PaO2/FiO2 ≤ 100)、血液动力学不稳定、以及高颅内压的病人应给予深度的镇静。