多囊卵巢综合征(PCOS)是一种与遗传、内分泌、心理焦虑及代谢异常相关的,复杂性疾病。
多囊卵巢综合征的临床表现
以高胰岛素血症、胰岛素抵抗、高雄激素血症,以及排卵功能不良甚至丧失为主要特点, 临床常见伴有肥胖、*疮痤**、多毛、月经后期、月经稀发、闭经、不孕等症状。
是一种高发于青春期、育龄期女性的疾病,几乎可见于女性整个生命周期。随着社会压力的增大、生活环境的改变,PCOS 的发病率也在逐年递增。

但由于其病因的复杂性、多重性,以及临床表现的异质性,对于产生 PCOS的病理机制尚未完全明确 。因此,对于该疾病的进一步分析、探讨,寻求综合诊疗方案显得尤为重要和必要。
其中,胰岛素抵抗可见于大部分(约 60%-70%)的多囊卵巢综合征患者,其不仅存在于肥胖患者,也可见于身材消瘦的患者,是 PCOS 的主要病理改变之一。

持续存在的胰岛素抵抗,可进一步加重高雄激素血症,二者相互作用、相互影响,会对内膜环境造成影响,进一步加重 PCOS 患者月经不调、闭经的症状,引起排卵功能障碍和内膜容受性低下等临床表现。
随着病情不断加剧,还可能导致子宫内膜癌、糖尿病、心血管疾病、高脂血症等疾病的发生, 对女性的生理和心理都会造成严重的影响,对女性的生命质量也会形成严重威胁。

同时,随着时代的进步,女性的社会及家庭属性也对其有了越来越高的要求,女性承受的压力也越来越大,内分泌紊乱加重,多囊卵巢综合征的发病率和就诊率也随之不断上升。
因此, 对该疾病进行进一步研究,尤其是针对胰岛素抵抗这一病理过程的关键环节,寻求有效治疗方案, 对改善症状及从根本上对 PCOS 患者进行有效治疗,具有非常重要的意义。

PCOS 目前被认为是不可治愈性疾病,且伴有众多并发症,具有很大的远期危害性。
西医对改善多囊卵巢综合征患者治疗已经有了很多探索,均有一定的疗效,但多体现为较为单一性的对症治疗 ,根据临床的不同表现及年龄段、生育需求,按需进行个性化治疗。

目前较为普遍的治疗方法有: 通过控制饮食、调整生活方式,减轻体重、减少体脂,改善高胰岛素血症,但会受较多的主观意识影响,难以很好地、长时期地施行;
服用胰岛素增敏剂,抑制肠道对葡萄糖的吸收、加强组织对葡萄糖的摄取和利用,提高机体对胰岛素的敏感性,改善胰岛素抵抗,但作用较为单一,且可能产生胃肠道症状的不良反应;

使用雌激素治疗,可增加子宫内膜厚度,但其剂型和剂量尚未形成统一规范,容易引起较为严重的副作用和并发症;
用低剂量的阿司匹林和低分子肝素, 可以有效改善子宫内膜血流,但容易发生出血、血小板减少性紫癜等不良反应;

己酮可可碱联合维生素 E 的诊疗方案,可以对患者的微循环起到改善作用,但该方案治疗周期长、药物剂量大,患者获得感较差,难以保持良好的依从性;
枸橼酸西地那非也已被证实可以对患者的子宫内膜血流起到改善作用,但是该方案常常会 引起患者心悸、面色潮红、头痛等不良反应;

子宫内膜机械性损伤、宫腔灌注、手术治疗等诊疗方案的药物副作用、操作并发症、感染可能性等均是影响该方案进一步推广的症结所在,有些甚至还存在一定的争议。
因此, 药物治疗、宫腔灌注、机械性损伤、手术等各种治疗形式的不足与局限性十分明显 ,至今也没有形成针对该疾病诊疗的、统一的诊疗标准或是临床操作指南。
与西医治疗相比,中医药对于多囊卵巢综合征的治疗方案拥有巨大的潜力,治疗方法多样、副作用也相对较小。
中医药从整体观出发,通过对患者机体的整体调节, 在有效改善患者胰岛素抵抗、高胰岛素血症、高雄激素血症、月经不调、闭经等症状、体征的同时,也兼顾对患者整个机体状态的调整。

从而可以有效提升对该疾病治疗的整体疗效, 起到调节脏腑气血、改善月经周期、提升优势卵泡排卵率、提高妊娠率、降低流产率的作用。
虽然,中医古籍中并没有提及多囊卵巢综合征的病名和胰岛素抵抗的病机,但传统医学自古就有对多囊卵巢综合征的认识性描述。

根据该疾病的临床表现,可以将其归属于 中医月经后期、崩漏、闭经、不孕症等范畴,从中医药理论分析,其发病机制也是颇为复杂的。
例如:《女科经纶·种子篇》中就有描述:“妇科论种子……一曰择地,二曰养种……腴地也不发瘠种,而大粒亦不长硗地”;《傅青主女科》中也有记载:“精满则子宫易于摄精,血足则子宫易于容物”。

由此可见,一直以来,中医都将“精血充足”作为受孕的先决条件。 因“肾藏精”且“精血同源”,肾气充足方能化生气血,进而使得任冲二脉充盛,为孕育胚胎提供必要的物质基础。
诚如《素问》云:“二七肾气盛,任脉通,太冲脉盛,月事以时下,故能有子”。如若肾气不足,则一来无以养胎,二来无力推动气血运行,任冲二脉虚衰,从而引起胞脉瘀阻,导致不孕,也就如《黄帝内经·素问·上古天真论》所论述的:“七七任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子”。

而从胰岛素抵抗的病机来看,更多地可归于脏腑功能失调。 肾者主水,脏腑功能失调,则可引发肾的无力化气行水,聚而为湿、阻遏了气机,气滞则血瘀,血瘀则可导致瘀滞胞脉。
此外,脾主运化水湿,为气血生化之源,当肾阳虚弱,无力温蕴脾阳,则脾失健运,痰湿内生,流注冲任,从而进一步导致湿壅胞脉。

最终,引发月经失调、经水稀发、甚至闭经、不孕等症。诚如《丹溪心法》所云:“若是肥盛妇人,禀受甚浓,恣于酒食之人,经水不调,不能成胎,谓之躯脂满溢,闭塞子宫。”
《诸病源候论》也有记载:“月水不利而无子者,由风寒邪气客于经血,则令月水痞涩,血结子脏,阴阳之气不能施化,所以无子也。”、“月水不通而无子者,由风寒邪气客于经血。 夫血得温则宣流,得寒则凝结,故月水不通。

冷热血结,搏子脏而成病,致阴阳之气不调和,月水不通而无子也。”、“月水久不通,非止令无子,血结聚不消,则变为血瘕;……”
由此可见,多囊卵巢综合征合并胰岛素抵抗患者多与脏腑功能失调、痰湿瘀血阻滞密切相关。总体来说, 属于本虚标实之列,以肾虚为本,痰湿、瘀血阻滞胞宫为标。

因此,临床研究从“化痰逐瘀”法着手,设计临床研究方案。以求从本求治,益肾健脾,消痰散瘀,消补兼施,标本兼治。
多囊卵巢综合征临床研究概况
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是女性常见疾病,尤其多见于育龄女性,属于内分泌紊乱疾病,和遗传、环境、情绪等都有一定的关系, 常见的临床表现为稀发排卵或无排卵、高雄激素血症或高雄激素表现,是引起不孕症的常见病因。
典型的 PCOS 往往自青春期就开始显现月经不调、*疮痤**、多毛、黑棘皮等临床症状;

到了育龄期开始以排卵稀发、婚久不孕等生殖功能障碍为主,且发生孕期并发症及流产率的可能性也高于普通健康人群; 到了生育晚期,乃至绝经期,则开始更多表现为代谢异常,高血压、Ⅱ型糖尿病、心脑血管疾病、内膜癌等疾病的患病风险提升。
因此,多囊卵巢综合征的病程几乎可以覆盖女性整个生命周期,会对女性的健康造成长久性的不良影响。
同时,随着现在代城市生活、工作节奏的日益加快,社会、家庭对于女性的要求也越来越高, 女性所承受的压力也越来越大,多囊卵巢综合征及其月经不调、不孕不育的发生率也在育龄期女性中愈发多见。
而多囊卵巢综合征的发病又会带给患者更大的身心压力,从而进一步加重病情,给患者个人、家庭、社会都带来了严重的影响。

公元前五世纪,“长着胡须的闭经女性”的症状就有被希波克拉底发现并记录下来,1972 年,Antonio Vallisneri(意大利药物学家)也在手术过程中发现 1 名极度肥胖型不孕患者,其双侧卵巢明显增大,且表面光滑。
自 1924 年开始, 关于无排卵性不孕、卵巢多囊样改变的报道开始逐渐增多,但只局限于对某些症状的探究,并没有形成系统化研究结论。

直至 1935 年,Stein 和 Leventhal 首次提出了PCOS 病名,并明确以 “闭经、多毛、多囊性卵巢”三联症为主要临床表现 ,PCOS的疾病研究进入重大突破期;
1990 年美国国立研究院(NIH)将高雄激素及稀发排卵列为 PCOS 诊断的二个必要条件;2003 年欧洲人类生殖协会/美囯生殖医学协会(ESHRE/ASRM)将超声下卵巢形态的检查列入到诊断标准中,被称为的Rotterdam 诊断标准;

2006 年美国雄激素协会确定了 AES 标准[;2018 年中华医学会妇产科学分会内分泌学组发布了 PCOS 中国诊断标准。
但是,由于 PCOS复杂的 发病机制和多样性、个性化的临床表现, 至今没有形成全球一致公认的PCOS 诊断标准。根据不同诊断标准得到的患病率差异可达 2-3 倍。

目前,国内外公认度相对较高、使用最为广泛的是 Rotterdam 标准,本次临床试验也采用了该标准,作为纳入标准的参照。
多囊卵巢综合征的主要临床特征及其与胰岛素抵抗的关系探究PCOS 的临床表现具有多样性。 患者多因月经稀发、闭经、无排卵性不孕或是反复种植失败前来就诊。

患者中可见伴有肥胖、多毛、*疮痤**、黑棘皮症等临床症状。
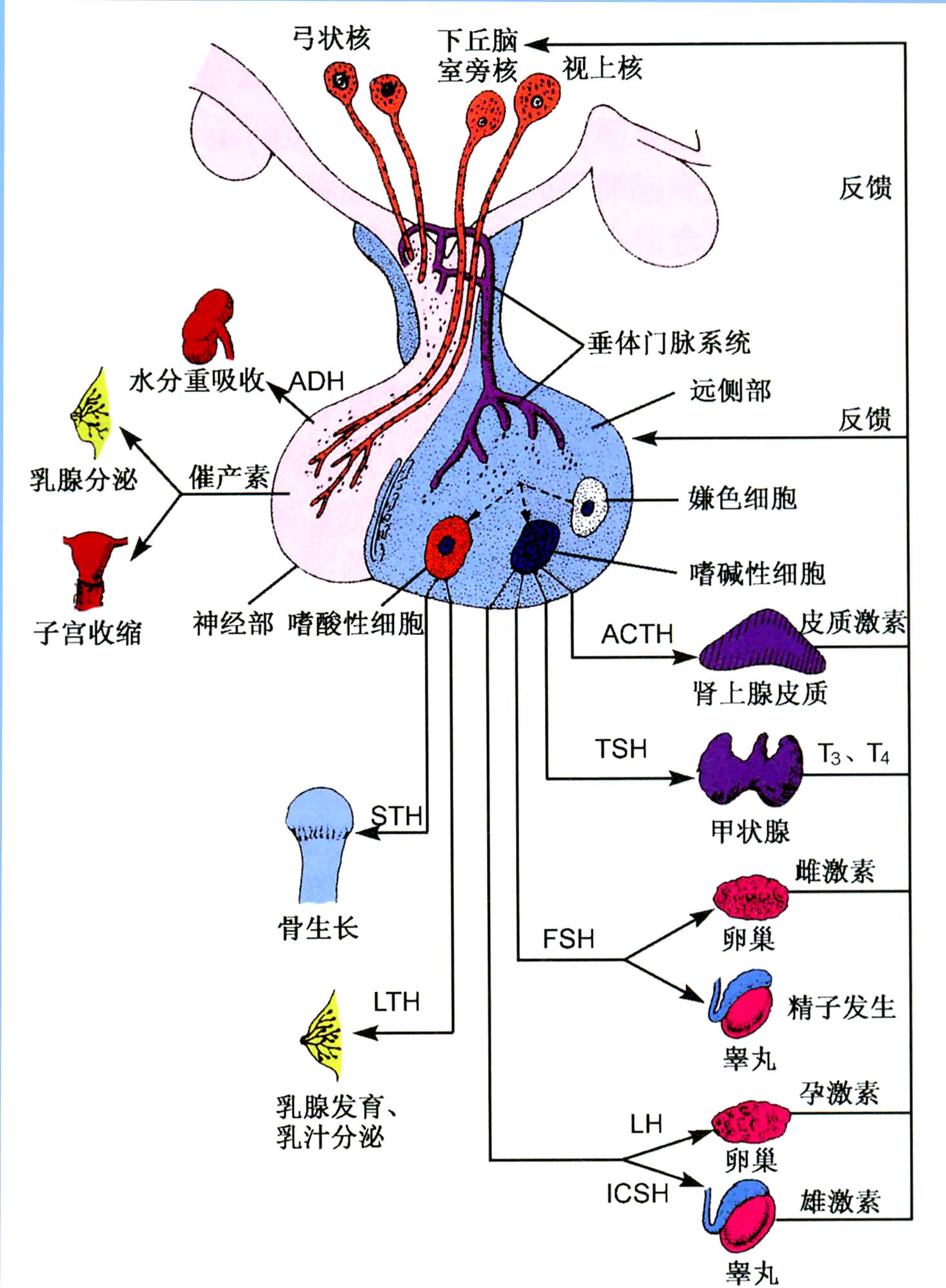
在临床就诊的患者中,月经不调的临床表现最为常见。从青春期开始,女性通过脑垂体分泌促性腺激素, 其作用于卵巢,合成雌激素,促进卵泡发育、成熟,排出,形成黄体细胞,合成孕激素及雌激素。
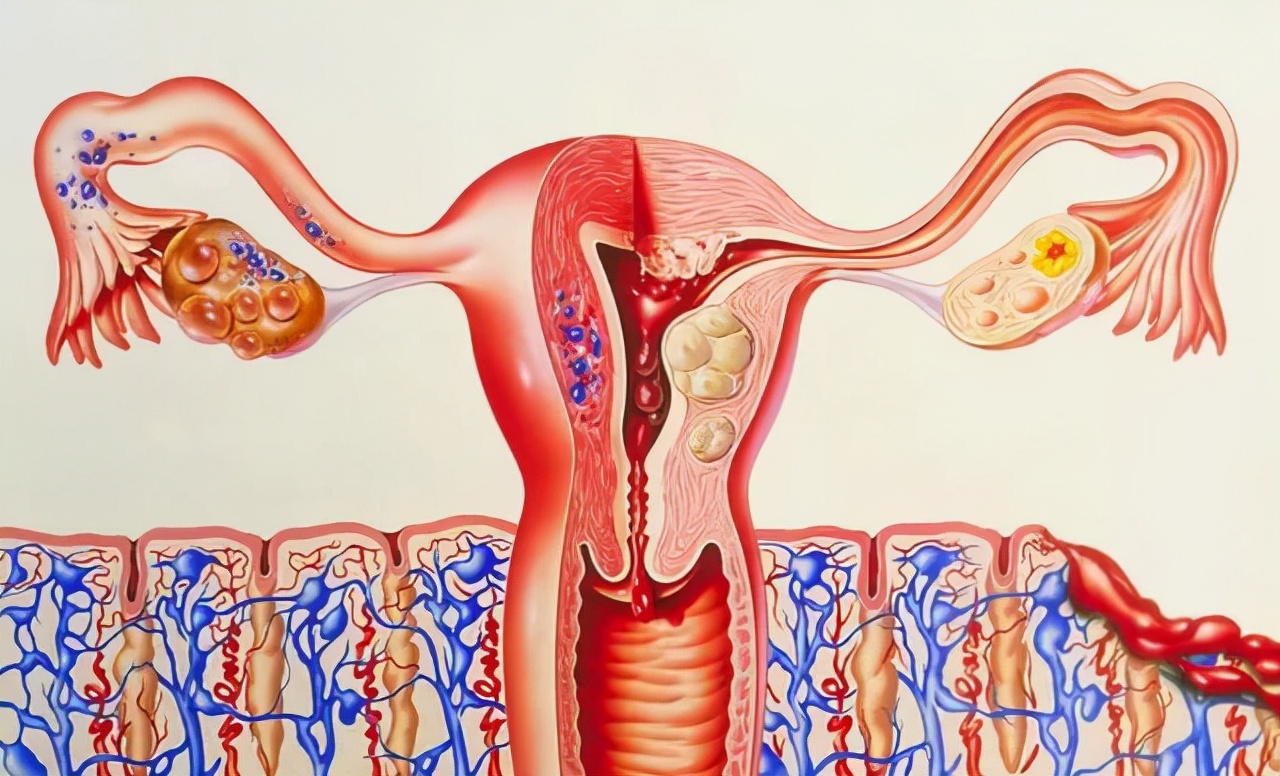
子宫内膜在雌激素作用下逐渐增厚,进入“增生期”;人体完成排卵后,在雌、孕激素的共同作用下,子宫内膜产生大量粘液及糖原,进入“分泌期”。
在排卵后 14 天左右,黄体渐渐萎缩,停止分泌孕激素及雌激素, 内膜坏死、脱落,引发出血,即产生月经。
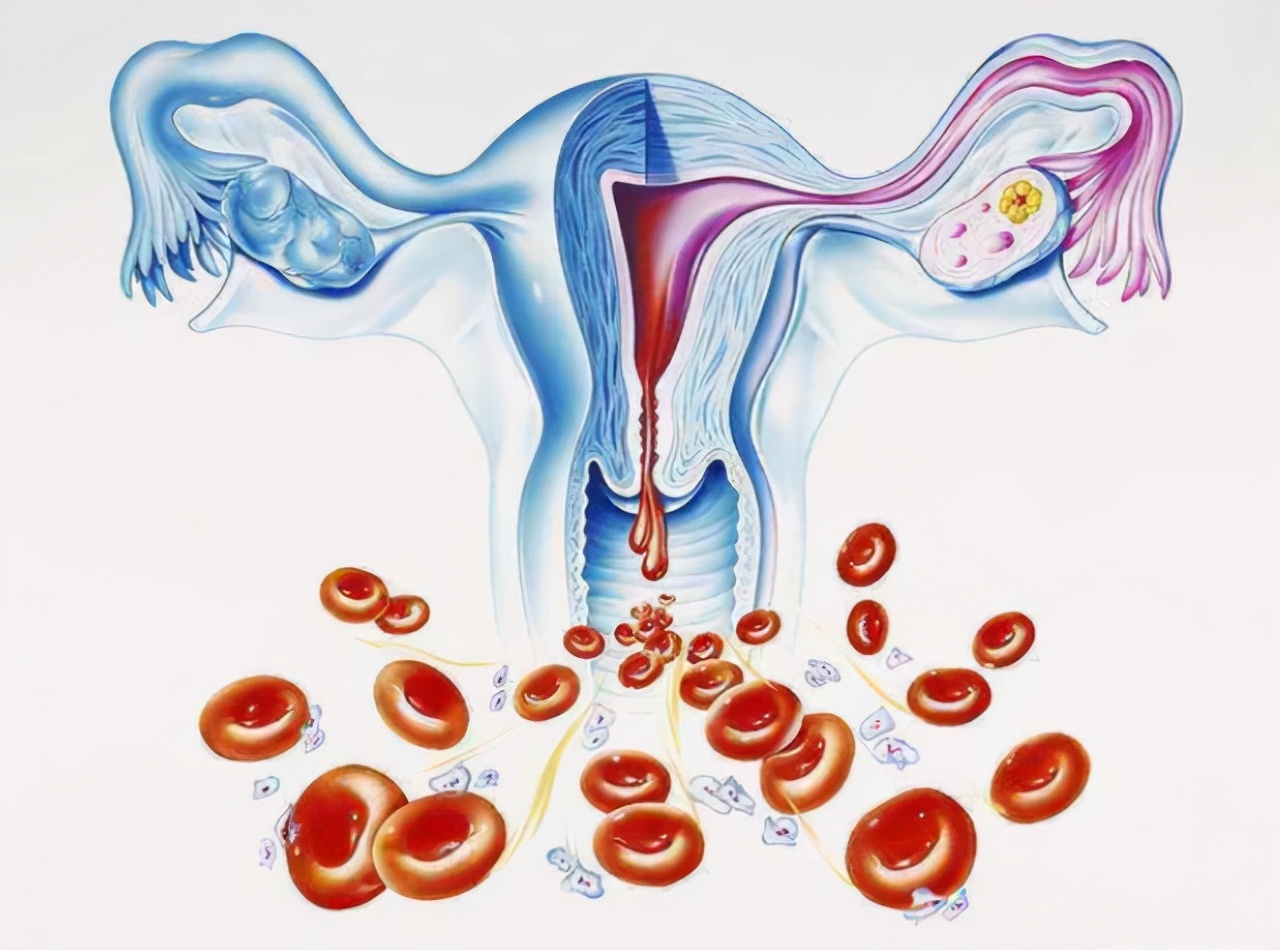
由此可见,月经不调作为 PCOS 最常见的就诊原因、临床表现,其发生与人体“丘脑-垂体-卵巢轴”关系极为密切,人体性激素水平的正常、稳定性对月经周期的规律性起着极为重要的作用。
前期也已有文献报道, 由于 PCOS 胰岛素抵抗患者者会出现代偿性的高胰岛素血症,促进细胞色素 P450c17α 酶系统的活性。
而其作为雄激素合成过程中的关键酶,会引发雄激素分泌增加,并进一步引起雄激素在外周脂肪细胞转变为雌酮, 持续无周期性分泌的雌酮可引起 LH 水平升高,持续高水平的 LH,会导致排卵障碍。
由此可见,胰岛素抵抗与 PCOS 患者体内性激素水平关系密切,是引发患者排卵障碍的重要原因之一。

临床中,PCOS 患者因无排卵性不孕来院就诊的也占了很大比重。其以月经不调、经量稀少、甚至闭经、久婚不孕为主要常见临床表现。
而规律性排卵是女性受孕的先决条件。在促性腺激素的作用下卵泡逐渐生长、发育、成熟,直至排出卵巢,这一过程称为“排卵”。 在排卵的整个过程中,“丘脑-垂体-卵巢轴”的正、负反馈机制也起着极为重要的作用。
同时,排卵过程亦与人体的内分泌环境关系密切。
祖国医学对多囊卵巢综合征的认识
纵观祖国医学,中医药学虽然没有对于多囊卵巢综合征的病名描述, 但其月经量少、数月一行甚至闭经、不孕等临床症状与中医月经后期、闭经、不孕、崩漏等相关疾病的临床表现相似,发病机制复杂。
然而,基于“肾主生殖”的理论,但凡与月经、子嗣相关之病多与肾的功能失调相关。
例如:《女科经纶·种子篇》中述:“妇科论种子……一曰择地,二曰养种……腴地也不发瘠种,而大粒亦不长硗地。”、清代名医傅青主云:“精满则子宫易于摄精,血足则子宫易于容物。”
由此可见,中医药学一直以来,都把“精血充足”作为改善该类疾病的先决条件。《素问·六节藏象论》中也曾论及:“ 肾者主蛰,封藏之本,精之处也。 ”
《黄帝内经素问·上古天真论》中也曾记载:“肾者主水,受五脏六腑之精而藏之。” 肾藏精,为先天之本,生天癸,含生殖之精。
又因精血同源,肾气充足才能化生气血,充盛任冲二脉,为规律性的月经周期及胚胎的孕育提供良好的物质基础,正如《素问》中曰:“二七肾气盛,任脉通,太冲脉盛,月事以时下,故能有子。”

如若肾气亏虚,则一方面无以养胎,另一方面无力推动气血运行,最终致使胞脉瘀阻而不孕,即所谓“七七任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子。”
因此,可以推断,在中医看来,“ 肾虚”是多囊卵巢综合征的主要病机。
同时,从疾病的临床表现来看,多囊卵巢综合征并不属于某一单一疾病,其表现为明显的多因性,《素问·上古天真论》有云:“肾者主水,受五脏六腑之精而藏之。”

《素问·上古天真论》又云:“女子七岁,肾气盛……二七而天癸至,任脉通,太冲脉盛,月事以时下,故有子。”
《素问·逆调论》亦云:“肾者水脏,主津液。”肾主水,如若肾的化气行水之力受阻,阻遏了气机,聚而为湿, 就会导致气滞血瘀,凝血瘀滞胞脉,即可引发月经失调、经水稀发或闭经等症。

同时, 脾主运化水湿,如若肾阳虚导致无力温蕴脾阳,使得脾失健运,湿聚成痰,从而痰湿内生,壅遏冲任,可致月经量少;阻遏不通,则可导致闭经、不孕;溢于肌肤,则为肥胖。
正如《素问·至真要大论》云:“诸湿肿满,皆属于脾。” 《妇科切要》亦指出“肥人闭经,必是痰湿与脂膜壅滞之故。”

《医宗金鉴妇科心法要诀》也有记载:“……痰饮脂膜病子宫。”全国名老中医曹玲仙教授也曾提出“痰”为多囊卵巢综合征的发病祸首,痰邪阻络,冲任不调,从而致病。
因此, 湿浊流注冲任,湿壅胞脉,痰湿气血互搏而发病。瘀血、痰浊,既是 PCOS 的致病因素, 又是病理性产物,二者互为因果,共同构成了 PCOS 肾虚为本,痰瘀为标,虚实夹杂,本虚标实的基本病机。

由此可见,PCOS 致病的主要病机是肾虚痰阻血瘀, 而痰浊和血瘀更是 PCOS患者合并胰岛素抵抗的发病基础,痰湿体质与胰岛素抵抗之间具有直接和间接的相关性。
因此,治以“化痰逐瘀”之法,从根本上改善气血生化之源,充盛任冲二脉,为孕育胚胎提供良好的物质基础。
针刺治疗多囊卵巢综合征患者子宫内膜容受性低下
针刺,作为传统医学的治疗手段,已经被广泛应用于妇科疾病的治疗,临床也越来越多地采用针刺疗法治疗多囊卵巢综合征。
针刺治疗也越来越广泛地受到国内外学者的关注,成为了现代中医药学研究的热点,并且已经取得了明显的临床疗效。
目前,针刺治疗多囊卵巢综合征,取穴方案众多,且治疗手段多种,临床上常用的方法包括单纯针刺法、针药结合法、针灸结合法、针刺塌渍联合法、针刺配合电针治疗、耳穴压丸、穴位埋针等多种治疗手段。
文献报道中常见的治疗方法也以 针刺、艾灸结合、针刺理疗结合、针刺外敷结合为多 。
但在使用针药结合的方案中, 针刺治疗往往多作为辅助疗法用于改善多囊卵巢综合征患者月经后期、闭经、痛经等相关症状, 而将针刺治疗作为主要治疗手段,用于改善多囊卵巢综合征患者胰岛素抵抗,并且观察其远期疗效的研究较为少见。
因此,以改善多囊卵巢综合征患者肾虚痰阻血瘀的根本病因为切入点,采用“化痰逐瘀”法。

通过对针药结合疗法的疗效观察、比对,来获得针药结合法对于改善多囊卵巢综合征患者胰岛素抵抗的疗效评估和判断, 以期为临床寻求更为经济、安全、简便、有效的治疗方法 。
传统医学治疗妇科疾病,在古代医籍中早有记载,元代朱丹溪《丹溪心法·子嗣》曾论及:“若是肥盛妇人,禀受甚厚。

恣于酒食之人,经水不调,不能成孕,谓之躯脂满溢,闭塞子宫。宜行湿燥痰。”、明代万全《万氏妇人科》亦有记载:“惟彼肥硕者,膏脂充满,元宝之户不开;挟痰者,痰涎壅滞,血海之波不流……及为浊、为滞、为经闭、为无子之病。”
运用传统医学辨证论治、审证求因思维,采用“化痰逐瘀”法,通过针刺治疗多囊卵巢综合征,可以 充分体现中医药整体观、多靶点的优势,以经络、脏腑学理论为基础,对脏器和内分泌、代谢环境等进行多方位、全面的调节。
目前已有多项研究表明,针刺治疗可以有效激发对人体“下丘脑-垂体-卵巢轴”的反射调节,从而产生对生殖、内分泌及代谢功能障碍的调节、改善作用。
