糖尿病前期指空腹血浆葡萄糖和 (或) 口服葡萄糖耐量试验 (OGTT)2 h 血浆葡萄糖 (2 hPG)升高但未达到糖尿病的诊断标准,即存在空腹血糖受损(IFG)或糖耐量受损(IGT)或两者兼具 (IFG+IGT)。
糖尿病前期是处于糖尿病和正常血糖水平间的糖代谢异常阶段。早期诊断、早期干预糖尿病前期,能减少并延缓糖尿病、心血管病和微血管病等疾病的发生和发展。
前面和大家分享了糖尿病诊断的误区,今天再来复习一下!!
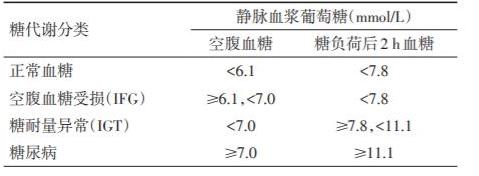
糖代谢状态分类

糖尿病的诊断标准
如何早期筛查

1.空腹血糖:在至少8小时没有进食热量的情况下,抽取静脉血或指尖血,测定的瞬间血糖情况。此方法简单易行,但对空腹血糖正常,餐后血糖异常的患者,有漏诊的可能性。
2.餐后2小时血糖:指进餐后2小时的血糖。应从进食的第一口开始计时。属于一种简化的葡萄糖耐量检查,可以在一定程度上反映胰岛素分泌的情况和机体对胰岛素的敏感程度。
3.葡萄糖耐量试验(OGTT)+胰岛素释放+C肽释放试验:是检查空腹及口服75g葡萄糖水后1小时、2小时、3小时体内血糖变化水平和对应的血浆胰岛素和C肽释放水平。OGTT是目前诊断糖尿病的确诊试验,若空腹血糖大于等于6.1mmol/L,或随机血糖大于等于7.8mmol,建议进行此检查。正常人进食后血糖升高,血浆胰岛素在30-60分钟会上升至高峰,为基础水平的5-10倍,3-4小时恢复到基础水平。C肽是胰岛素的孪生兄弟,在葡萄糖的引诱下,正常人体内C肽的高峰值是空腹水平的5-6倍,而且不受其他因素干扰,结果更加准确。临床诊断中我们通常会将OGTT联合胰岛素释放试验和C肽释放试验,不仅可协助诊断糖尿病,还可判断胰岛β细胞功能,指导治疗方案。
4.尿糖测定:属于尿常规中测定的一项指标,正常为阴性,但随着血糖升高超过肾脏留住葡萄糖不使之外流的极限,也就是肾糖阈值时,或肾脏病变使肾糖阈值下降,就会出现尿糖阳性。因此,尿糖阳性还与肾脏有关,需进一步完善检查。
无论是空腹还是餐后血糖,反映的均是某一时刻的血糖水平。要了解一段时期内的血糖的真实水平,需要检测以下项目:
1.糖化血红蛋白(GHbA1):当寂寞难耐的血糖公主在血液中穿梭,遇上英俊潇洒的血红蛋白王子,便拥有了至死方休的爱情,紧紧相拥成为糖化血红蛋白(GHbA1),共同度过约120天的生命周期。美丽的爱情被人类发现,通过检测GHbA1可穿越时空,反映患者近8~12周平均血糖,成为糖尿病患者病情监测的常用指标,正常值为4-6%。若糖化血红蛋白超标,您2-3个月以来的血糖肯定超标了。
2.糖化白蛋白:有的血糖公主在血液中会选择另一位驸马爷——血浆蛋白(主要为白蛋白),形成糖化白蛋白,它在血中寿命约为19天,故能反映患者近2-3周内平均血糖水平,为糖尿病患者近期病情监测的指标。
如何预防进展为糖尿病?
糖尿病前期人群理想的控制目标是将血糖水平逆转至糖耐量正常 (NGT)水平。如无法逆转至 NGT 水平,至少应尽力维持在糖尿病前期,力争阻止或延缓其进展为糖尿病。
1. 强化生活方式干预是基础
推荐肥胖或超重者控制体重至正常体重指数 (<24 kg/m2),或体重至少减少 5%~10%;每日饮食总热量至少减少 400~500 kcal;饱和脂肪酸摄入占总脂肪酸摄入的 30% 以下;体力活动增加到 250~300 min/周。
开始生活方式干预后,须定期随访其执行度。
糖尿病前期干预方面,生活方式干预最重要且安全有效,是基础亦是首选。
但是,长期形成的生活习惯很难在短期内被完全纠正,需要有专人进行健康教育、饮食运动指导,且临床工作中其依从性并不十分理想,常难以取得理想的效果。
2. 降糖药干预

对执行强化生活方式十分困难者可考虑首选药物干预或强化生活方式干预达 6 个月以上而血糖仍控制不佳 (空腹血糖>6.1 mmol/L 和 (或)餐后血糖>7.8 mmol/L),或高血糖进展,且年轻、经济条件好、有高的健康需求及医疗条件者可考虑使用药物治疗。
①空腹血糖受损
推荐使用二甲双胍 (750~1700 mg/d);若要减重,平均剂量 2000~2550 mg/d。若二甲双胍不耐受可使用阿卡波糖 150~300 mg/d(若要减重,平均剂量 300 mg/d)或噻唑烷二酮类 (如罗格列酮 4~8 mg/d、吡格列酮 15~45 mg/d)。
②糖耐量受损
推荐使用阿卡波糖(150~300 mg/d);若要减重,平均剂量 300 mg/d。如不能耐受阿卡波糖,可使用噻唑烷二酮类药物(如罗格列酮 4~8 mg/d、吡格列酮 15~45 mg/d)。
③空腹血糖受损+糖耐量受损
推荐使用二甲双胍 1750 mg/d(若要减重,平均剂量 2000~2550 mg/d)或阿卡波糖 150~300 mg/d(若要减重,平均剂量 300 mg/d)。若 6 个月单药控制血糖不达标可联合使用。如不能耐受二甲双胍和阿卡波糖,可使用噻唑烷二酮类药物(如罗格列酮 4~8 mg/d、吡格列酮 15~45 mg/d)。
3. 监测
开始生活方式干预后,需定期随访其血糖变化情况,建议空腹血糖受损/糖耐量受损至少每年 1 次于医院行空腹血糖和(或)OGTT 检查。
每次随访时空腹血糖受损主要检测空腹血糖,糖耐量受损人群重点监测餐后血糖。
空腹血糖受损+糖耐量受损人群至少每 6 个月 1 次于医院行空腹血糖、餐后血糖和(或)OGTT 检查。
定期监测体重及其他心脑血管疾病(CCVD)危险因素。
4. 特殊人群的干预
应该根据患者情况,个体化区别对待。
如已患心脑血管疾病、老年或超老年、阿尔茨海默病、精神障碍、脏器功能受损、预期寿命<10 年以及老年独居等的糖尿病前期者。其重点是健康教育、血糖外其他心脑血管疾病危险因素的控制与监测及血糖监测,一般不需要针对血糖做特别干预。
控制指标是什么
1. 血糖控制目标
强调个体化,并根据其年龄与预期寿命、是否存在微血管和大血管疾病、心脑血管疾病危险因素、是否存在可导致严重低血糖的疾病及危险因素以及社会因素如医疗条件、经济条件和健康需求等制定血糖控制水平。
理想水平:空腹血糖 ≤ 6.1 mmol/L,OGTT 2 hPG ≤ 7.8 mmol/L,自然餐后 2 hPG ≤ 7.8 mmol/L。
糖尿病前期人群理想的控制目标是将血糖水平逆转至糖耐量正常(NGT)水平。如无法逆转至 NGT 水平,至少应尽力维持在糖尿病前期,力争阻止或延缓其进展为糖尿病。
2. 体重控制目标
肥胖或超重的糖尿病前期人群体重应减少 5%~10%,并使体重指数长期维持在健康水平。
3. 血糖以外的心脑血管疾病危险因素控制目标

总之,针对不同个体遵循个体化的原则决定干预方式。
1.干预糖尿病前期的方式中,强化生活方式适宜于非老年的糖尿病前期 (空腹血糖受损、糖耐量受损和 空腹血糖受损+糖耐量受损)。阿卡波糖适宜于所有的糖尿病前期者,尤其是糖耐量受损和老年糖尿病前期者。二甲双胍适宜于 BMI>24 kg/m2的非老年糖尿病前期者,特别是空腹血糖受损者。
2.对老年糖尿病前期若预期寿命较长,有心脑血管疾病或有糖尿病前期以外的其他心脑血管疾病危险因素如血脂紊乱、高血压及肥胖等疾病时,应进行干预。
3.干预措施包括健康生活方式 (非强化)、阿卡波糖,没有其他禁忌证时也可选择二甲双胍。同时必须强调,血糖以外的心脑血管疾病危险因素的管理同样甚至更重要。