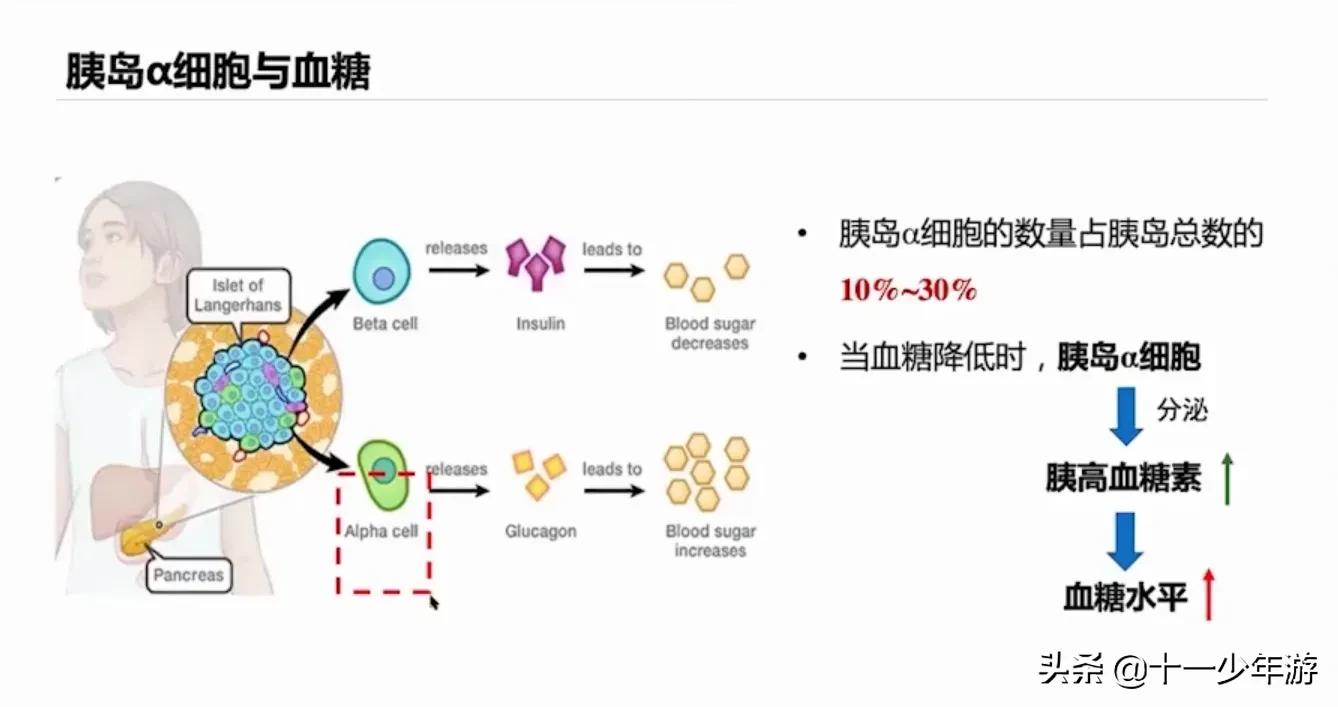
胰岛中的两种细胞

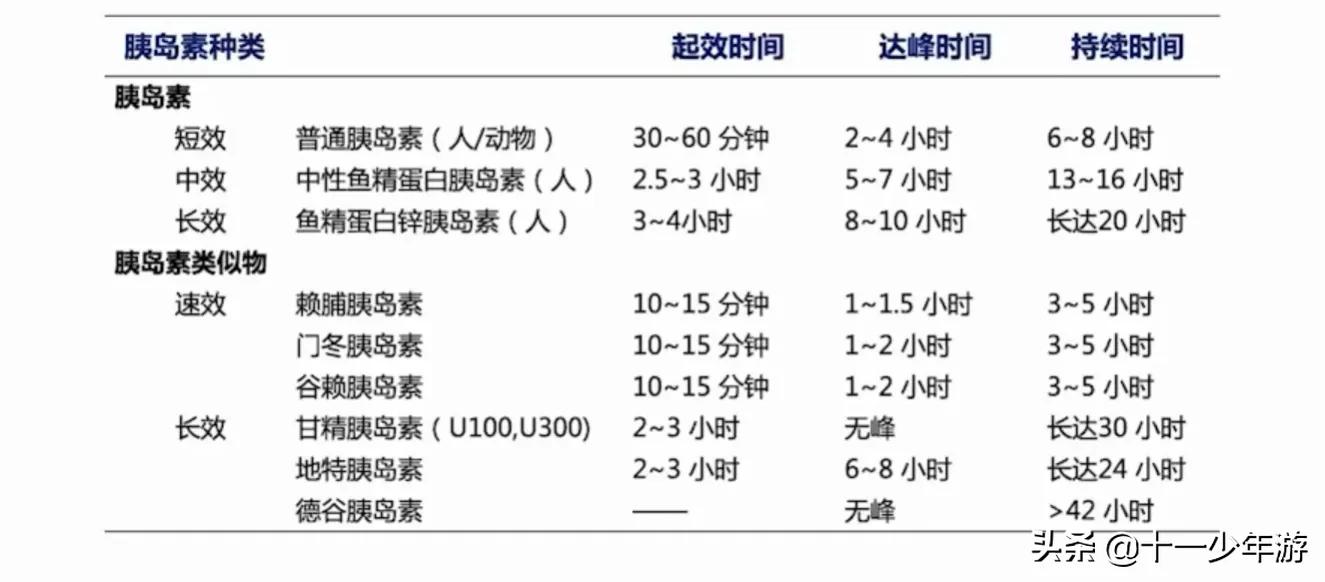
胰岛素制剂分类
- 按物种分类
■动物胰岛素
■基因重组人胰岛素
■胰岛素类似物
- 按作用时间分类
■速效胰岛素类似物
■短效胰岛素
■中效胰岛素
■长效胰岛素(包括长效胰岛素类似物)
■预混胰岛素(包括预混胰岛素类似物)
不同胰岛素制剂的作用特点
胰岛素的分泌时相

第一时相:快速分泌相
细胞接受葡萄糖刺激在0.5-1.0分钟的潜伏期后,出现快速分泌峰,持续5-10分钟后下降。
第二时相:延迟分泌相
快速分泌相后出现的缓慢但持久的分泌峰,位于刺激后30分钟左右。
生理性胰岛素分泌模式决定胰岛素治疗

胰岛素治疗方案

1型糖尿病自然病程

1型糖尿病个体化胰岛素治疗
- 初诊1型糖尿病
- 蜜月期
- 慢性阶段:长期糖尿病管理
初诊1型糖尿病患者的治疗
- 治疗目标
降低高血糖;纠正电解紊乱;避免低血糖和脑水肿(儿童);血糖控制目标逐渐达成。
- 胰岛素起始治疗剂量
通常0.5-1U/ kg /天;第一周可追加到1.0-1.5U/ kg /天。
- 血糖稳定
患者及其家属、糖尿病管理团队共同协商决定更推荐“基础﹣餐时胰岛素”方案
胰岛素方案
√易于被患者接受
√强化胰岛素治疗能有效保护胰岛$细胞功能,且胰岛素应当足量给予( DCCT 、 EDIC 研究)
蜜月期的治疗

慢性阶段:长期糖尿病管理
- 制定个性化胰岛素方案(避免出现低血糖)
- 胰岛素的用量增加
儿童和成人通常为0.5-1.0U/ kg /天
青春期可达到1.5 U / kg /天,青春期后减少至<1.0 U / kg /天
- 碳水化合物摄入、运动和胰岛素用量之间保持平衡
- 初始糖尿病教育需长达10-12h,并每隔数月再次进行教育,直至患者及其家属均熟悉糖尿病相关知识和技能
血糖监测

血糖波动
- 血糖波动易引起患者的低落抑郁等负面情绪(T1D的自然属性,每日胰岛素吸收、食物的组成,运动强度的不同)
- 高血糖波动是心血管并发症的主要危险因素之一

脆性糖尿病阶段治疗
脆性糖尿病阶段:胰岛细胞功能完全衰竭,出现血糖巨幅波动,高血糖与低血糖同日内交替出现,频发不可预知的并发症等。
- T1DM一定病程后可进入脆性糖尿病阶段,少数进展迅速的T1DM在确诊时就可进入脆性糖尿病阶段。
胰岛素治疗建议
- CSII 方案
- 速效胰岛素类似物联合长效胰岛素类似物方案
- 联合应用非促泌剂口服药或有助于减轻血糖波动,但尚缺少临床证据 特殊情况下胰岛素治疗
特殊情况胰岛素治疗
- 合并妊娠:门冬胰岛素及地特胰岛素,妊娠中后期胰岛素需要量增加,分娩后需要量快速减少。
- 其他特殊情况:超重或肥胖存在胰岛素抵抗,必要时可联合二甲双胍;合并感染或处于应激状态,胰岛素需要量增加;禁食状态仍需补充基础胰岛素,根据进食情况调整餐时胰岛素;肾功能衰竭者根据血糖结果适当减少胰岛素用量。
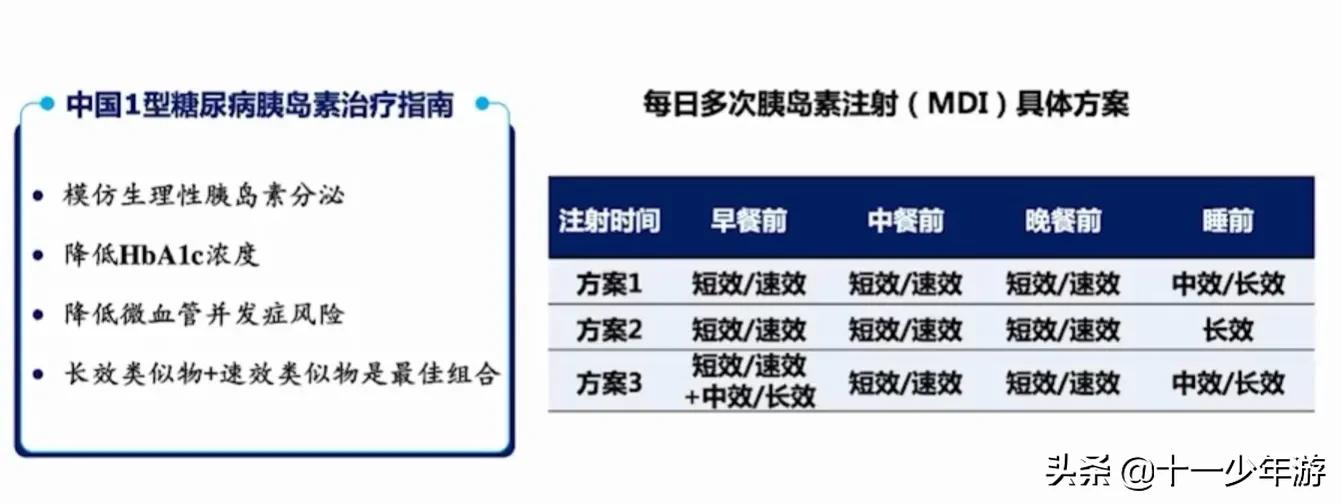
T1D患者 MDI -﹣方案推荐

胰岛素剂量调整原则
●胰岛素剂量的调整,通常不要超过1~2单位(无论增加或者减少),且仅在血糖每天同一时间段都超出正常范围时,而不是由于暂时的运动,食物摄入改变或胰岛素使用错误而调整。
●理想情况下,每2~3天需要调整短效或速效胰岛素,每3~5天调整长效胰岛素,直到达到理想的血糖。
●若出现低血糖,尤其是严重低血糖,胰岛素必须减量。
CSI 治疗方案
持续皮下胰岛素输注( CSII )

- 种类:短效胰岛素和速效胰岛素类似物
- 特点:需要胰岛素泵来实施
- 适应症:
√MDI 方案血糖控制不理想者
√频发低血糖和/或发生无症状低血糖者
√对胰岛素极度敏感者
√因神经病变、肾病、视网膜病变等糖尿病并发症或根据病情需要加强血糖管理者

CSI 治疗方案﹣﹣基础胰岛素调整
- 患者先启用一种基础胰岛素注射速率;
- 每2天或3天根据睡前、午夜和清晨的血糖调整夜间基础胰岛素的输注速率;
- 调整的速率:逐步增加10~15%或1 U / h (幼儿0.025~0.05 U / h );
- 夜间低血糖:应在出现低血糖2~3h前降低基础胰岛素的输注速率;
- 黎明现象:在晨起2~3h前增加基础胰岛素的输注速率,并持续4~6h;
- 儿童反黎明现象:在10:00 pm ~02:00 am ,需要更多基础胰岛素;
- 日间基础胰岛素的调整:观察上一餐餐后血糖模式(如,午餐前和晚餐前血糖水平,此时上一餐的大剂量胰岛素已失效)或跳过一餐仅仅观察基础胰岛素的效果。
饮食与胰岛素匹配要点
- 碳水化合物敏感系数( ICR )计算
"450法则”(短效胰岛素)或者“500法则”(速效胰岛素)
ICR =450或500/每日胰岛素总剂量
一般将胰岛素一碳水化合物比值起始值设为成人1:15,儿童1:(20~25)
- 胰岛素敏感系数( ISF )计算
“1500法则”(短效胰岛素或胰岛素抵抗)或者“1800法则”(速效胰岛素或胰岛素敏感)
ISF =1800或1500/每日胰岛素总剂量/18
- 校正胰岛素剂量计算:(实测血糖﹣目标血糖)/ ISF
- 餐时胰岛素剂量计算:摄入的碳水化合物所对应的胰岛素剂量+校正胰岛素剂量
运动与胰岛素匹配要点
■运动会导致血糖降低,可增加碳水化合物的摄入或减少胰岛素的用量,从而避免运动中或运动后的低血糖。
■长时间的运动(持续1~2h):减少胰岛素剂量。
■早餐后3h内运动:减少早餐前的速效或短效胰岛素量;晚餐后运动:减少晚餐前的速效或短效胰岛素量。
■早上的晚些时候或下午的早些时候运动:减少午餐前的速效或短效胰岛素量和(或)早上的 NPH 。
■使用胰岛素泵的患者:在运动前30min可暂停或暂时减少基础胰岛素,直至运动结束;剧烈运动中和运动后,可暂停(最多2小时)或暂时减少基础胰岛素的剂量。
■运动中如出现低血糖:给予快速作用的碳水化合物,运动后有必要给予额外的碳水化合物。
■对于运动员以及晚上出现迟发性低血糖的患者:可考虑给予睡前小吃或者减少基础胰岛素剂量,同时复测血糖。
胰岛素制剂的选择注意事项
- 门冬胰岛素批准使用年龄在2周岁以上
- ·赖脯胰岛素则在12周岁以上
- 地特胰岛素在国内已获批可用于6岁以上的儿童
- 甘精胰岛素已在欧洲获批可用于2周岁以上儿童,但在国内建议用于10周岁以上患者
胰岛素治疗的疗效取决于
●合理的糖类计算,并长期坚持
●根据血糖监测结果调整胰岛素剂量
●餐前适宜剂量的胰岛素(在年幼的儿童中,可以在用餐后立即给予胰岛素,或者预先注射部分胰岛素,当得知食物摄入的总量后,将剩余胰岛素皮下注射)
●规律的活动模式,根据血糖调整未计划的活动
总结
■1型糖尿病是由于绝对的内源性胰岛素缺乏,因此,需要终身依赖外源性胰岛素治疗
■胰岛素治疗必须联合血糖监测、控制碳水化合物摄入、适量运动和关注疾病状态下的血糖控制
■胰岛素治疗应根据患者年龄、生活方式、饮食习惯、健康状态、活动进行个体化安全有效地调整
■有效的胰岛素治疗能帮助患者避免出现极端代谢情况﹣如严重低血糖和酮症酸中毒,较好地控制血糖,减少糖尿病并发症的发生风险