(文中含手术标本展示,只为科普之用,请谨慎点击阅读)
前言: 在临床工作中,肺多原发癌越来越多,而其中实性的相对少见,多原发癌绝大部分都是磨玻璃为表现的早期肺癌。这说明,我们临床的应对其实真的已经不适合动不动就采用“根治性肺叶切除加淋巴结清扫术”来治疗早期肺癌了。需要我们做出改变,可改变要有循证依据,要改变指南谈何容易。我们先来看目前肺癌治疗指南的表述以及针对多原发癌治疗的原则:

总的来说就是:早期肺癌(它没分是不是磨玻璃结节为表现的还是实性的早期肺癌)的标准术式仍是“解剖性肺叶切除”。对于1、肺功能不能耐受;2、直径小于等于2厘米且具有(1)GGO成分大于50%;(2)原位癌或微浸润性腺癌;(3)倍增时间大于等于400天。这三者之一时能行亚肺叶切除(包括楔切与段切),但优选段切。
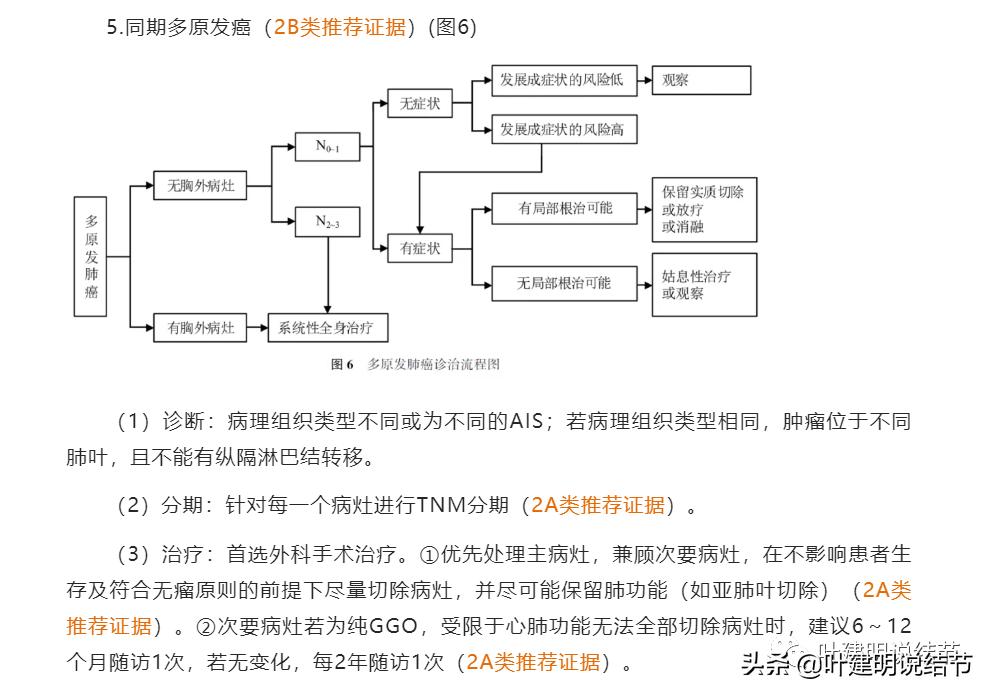
多原发癌治疗首选外科手术治疗,只有非常原则性的优先处理主病灶,兼顾次病灶,不影响生存前提下尽量切除病灶并尽可能保留肺功能;次病灶若无法全部切除时,建议6-12个月随访,如无变化,每2年随访一次。没了!就这样笼统的原则性意见。所以真正到临床上,是千变万化的各种不同情况,如何来把握就看不同医生的理念与技术水平了。有主张处理主病灶,次病灶观察的;有主张杂交技术一网打尽的;也有主张外科全部切除的;也有手术加放疗的或手术加消的;更有术后免疫治疗、化疗或其他全身治疗的,五花八门,非常混乱。其实也就要求医生最好能摒弃经济以及新技术新项目方面的冲动,回归怎样对患者有利的原点上来。这需要所有从业医务人员的努力。今天谨以一个多原发的病例为例子,来阐释自己的一点看法,欢迎大家批评指正。
正文:
金华的某A,今年69岁,去年3月份时与其妻子同时查出肺结节,当时就是多发,但主病灶在左肺上叶,而且是混合磨玻璃结节,所以做了左上叶切除。先来看看当时左上叶的病灶情况:
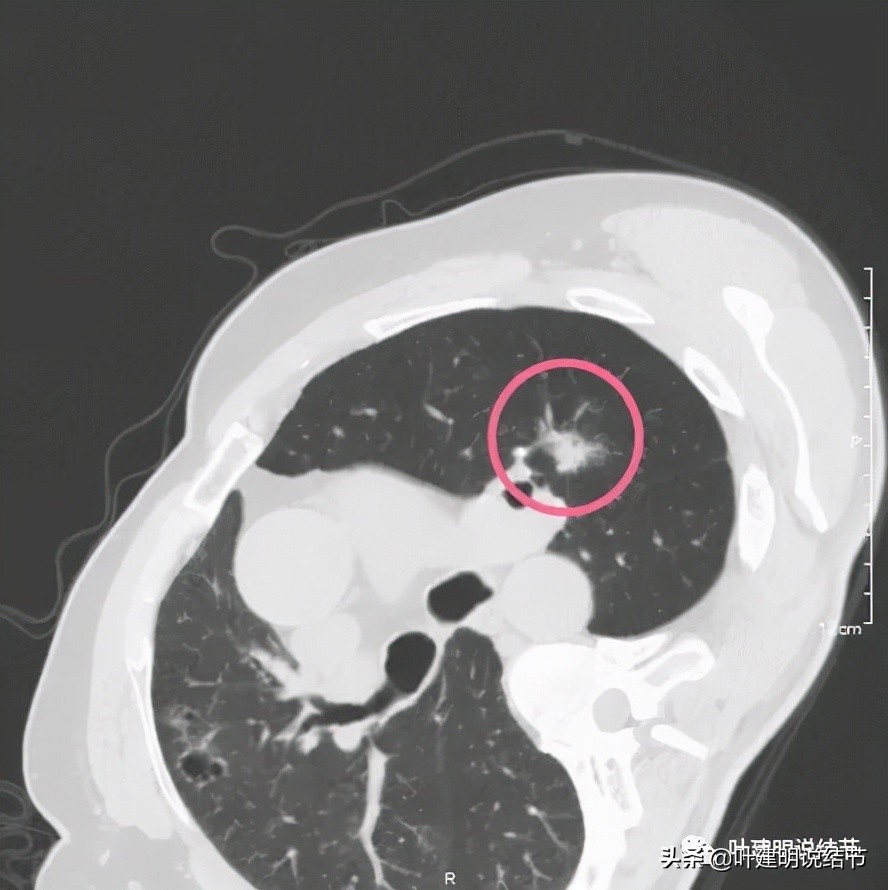
左上主病灶,是混合磨玻璃结节,基本已经都是实性了的,而且位置特别不好,很靠肺门部
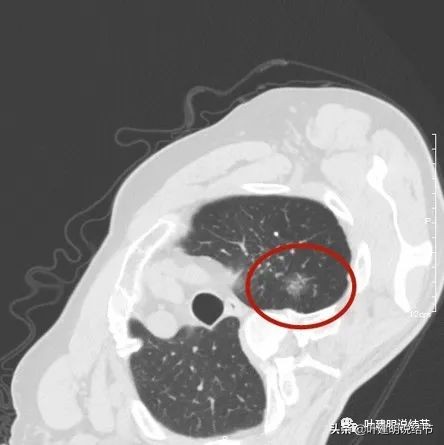
左上肺次病灶,磨玻璃结节为主,有少许偏高密度,位置在尖后段
所以当时考虑左侧风险较高,而且已经不能随访观察了,位置又差,只能先做左侧的上叶切除。下面是当时的病理报告:
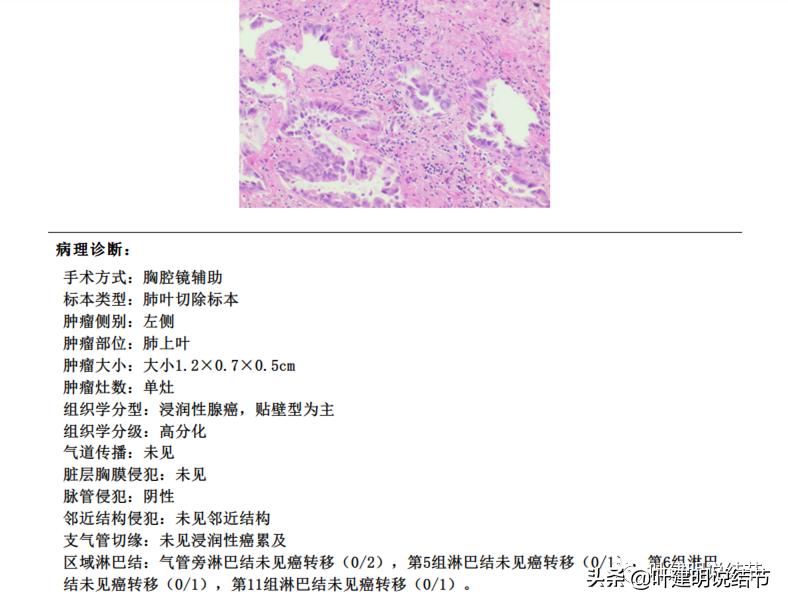
术后证实左上叶是浸润性腺癌,没有淋巴结转移,仍是早期。当然去年时右侧病灶已经知道存在,只是按原则优先处理主病灶,所以先做左侧。当时与某A讲,等到术后恢复一段时间后,再来处理右侧的主病灶,所以去年6月份又住进来,本打算手术了。复查了CT以及肺功能、血气等检查,结果如下:
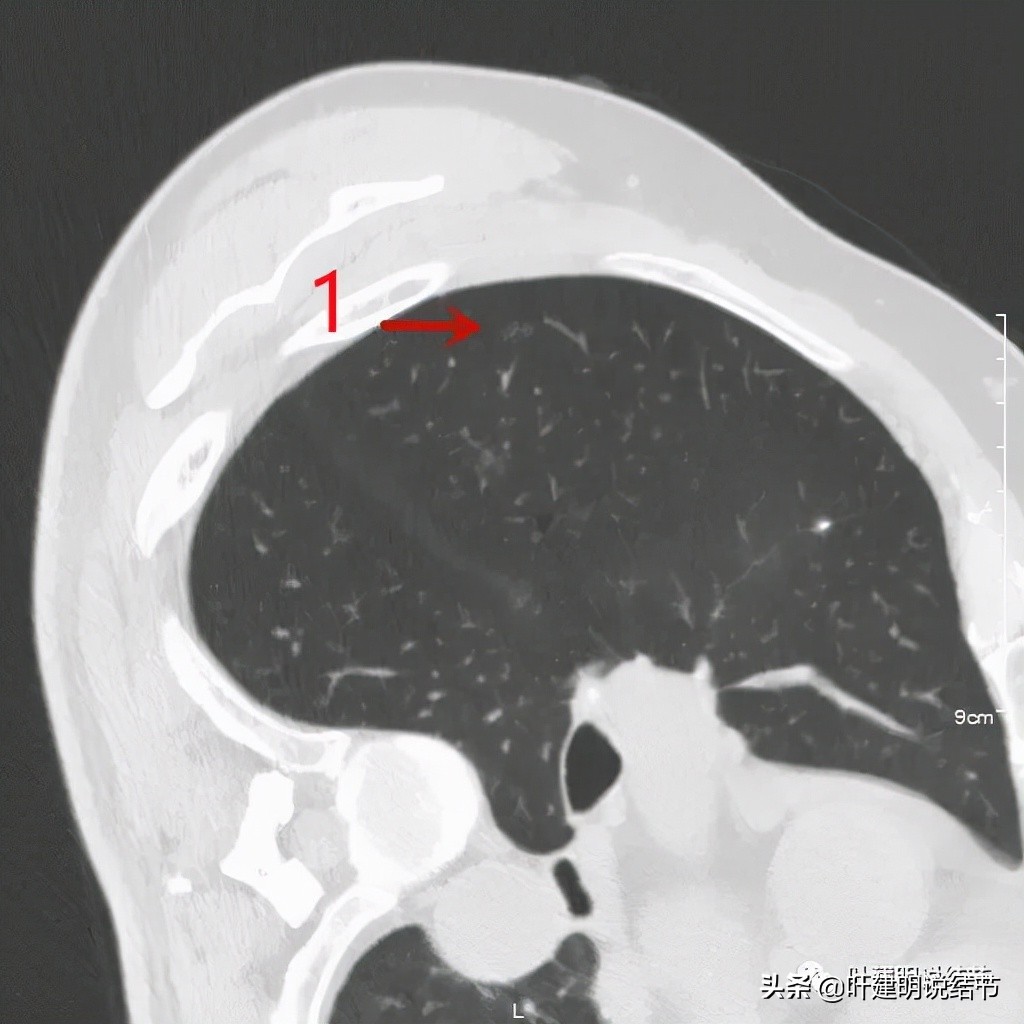
右侧病灶1:微小磨玻璃结节,考虑最多不典型增生
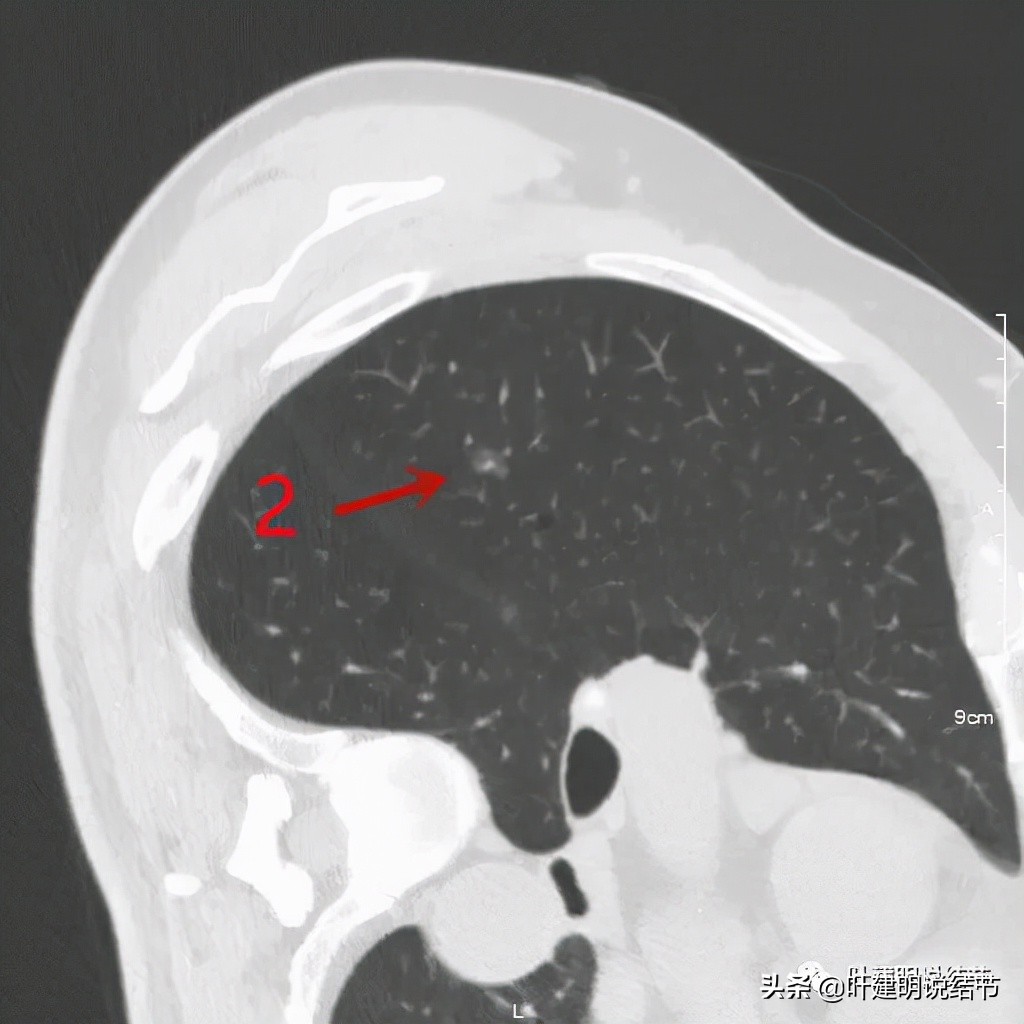
右侧病灶2:磨玻璃结节伴血管穿行,考虑不典型增生或原位癌可能性大
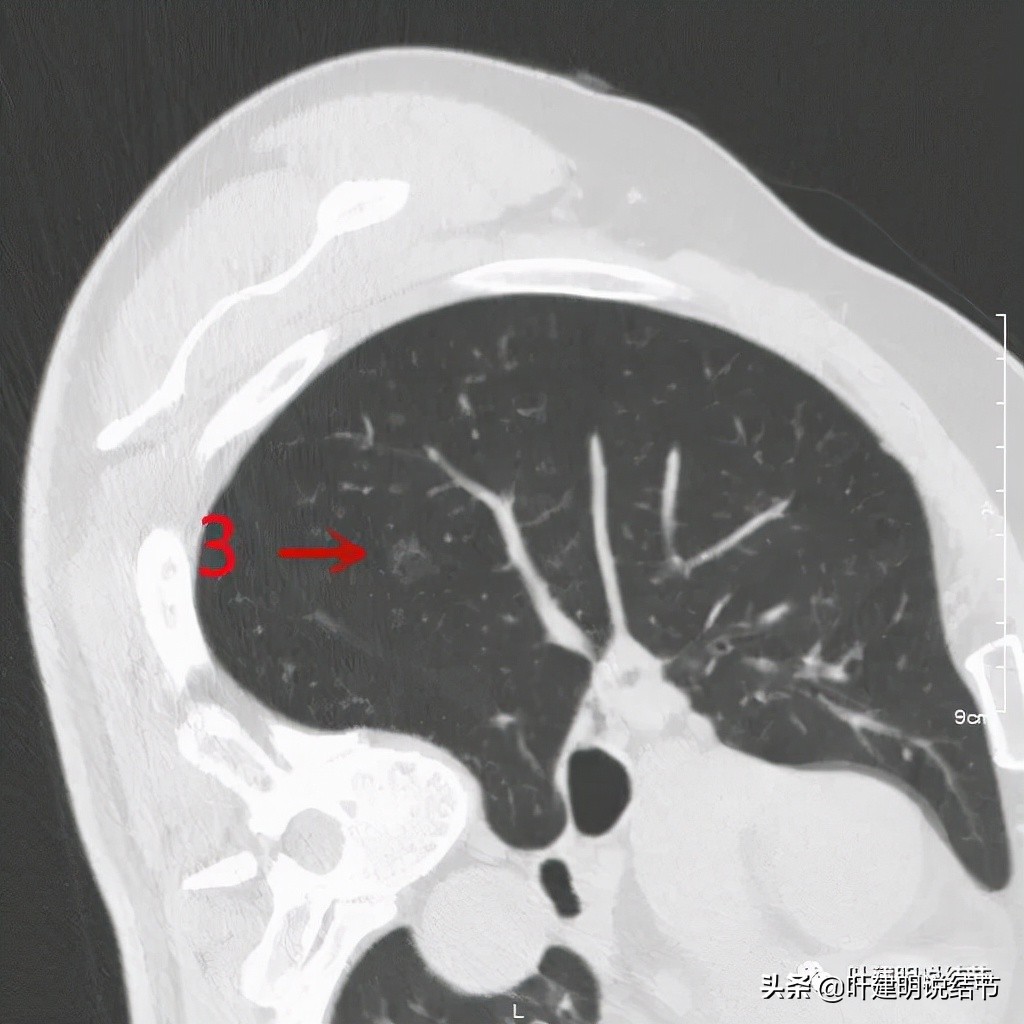
右侧病灶3:淡磨玻璃结节,边缘略模糊,考虑不典型增生或肺泡上皮增生可能性较大些
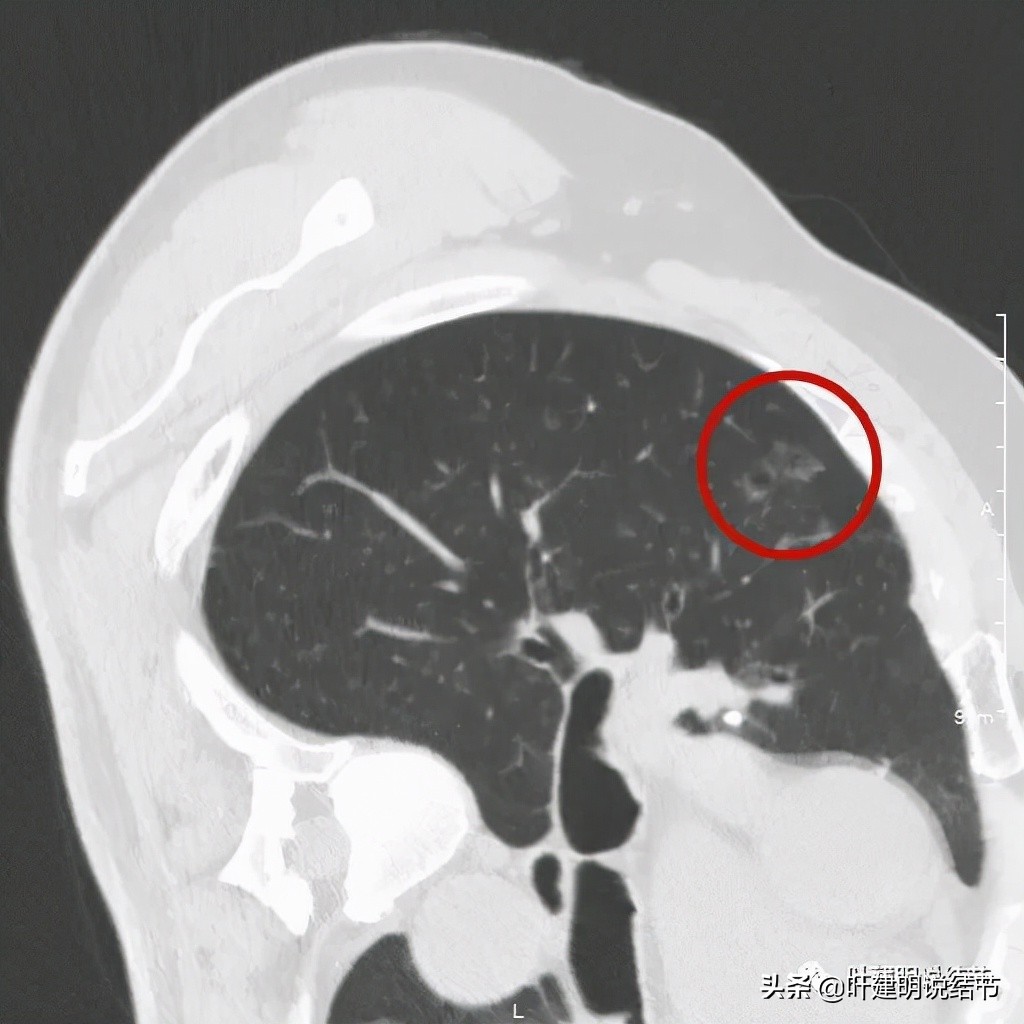
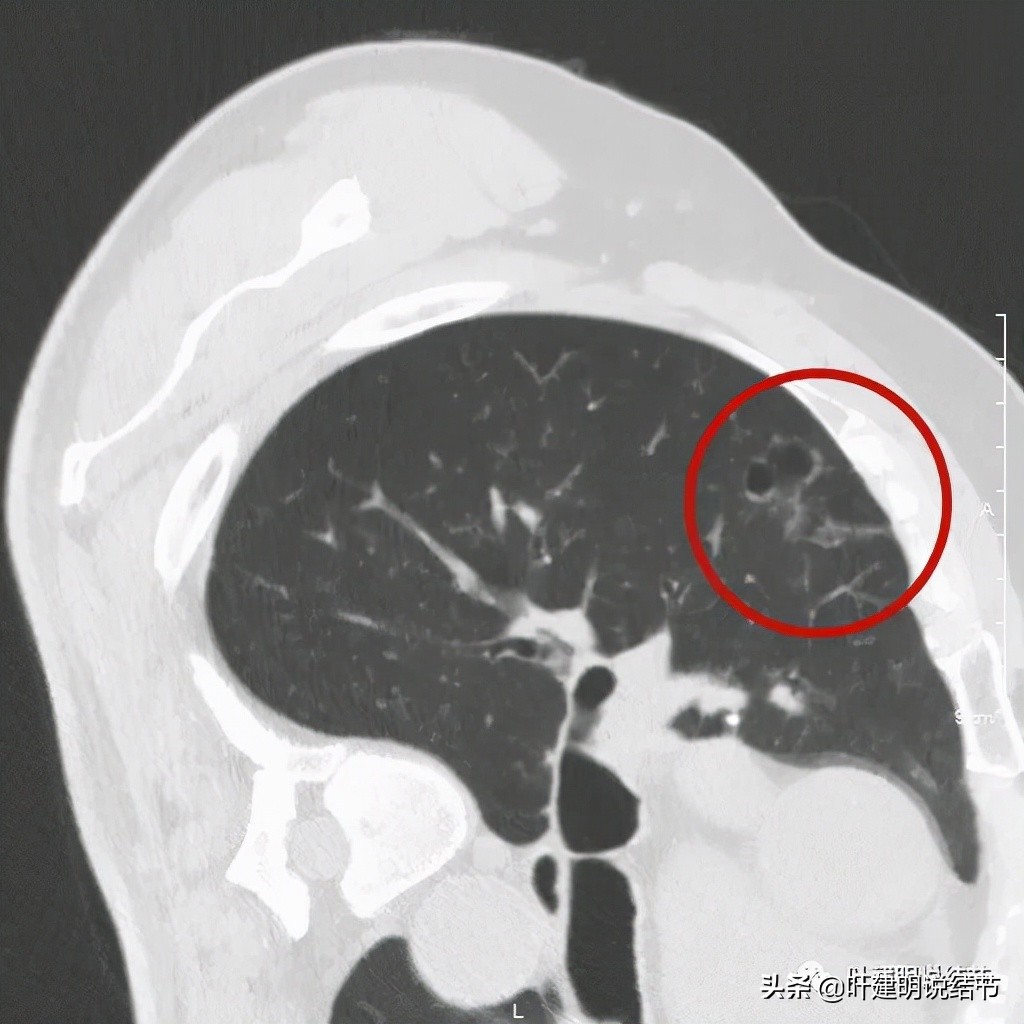
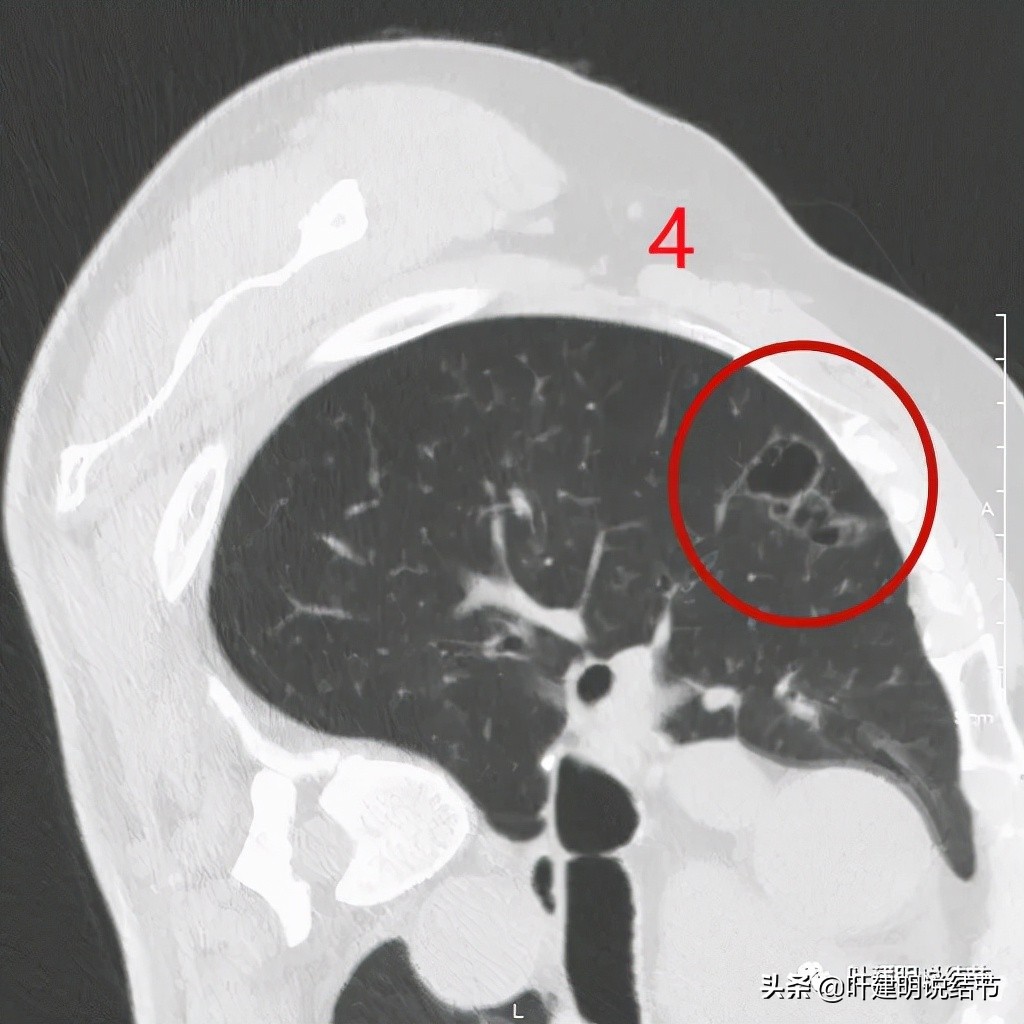
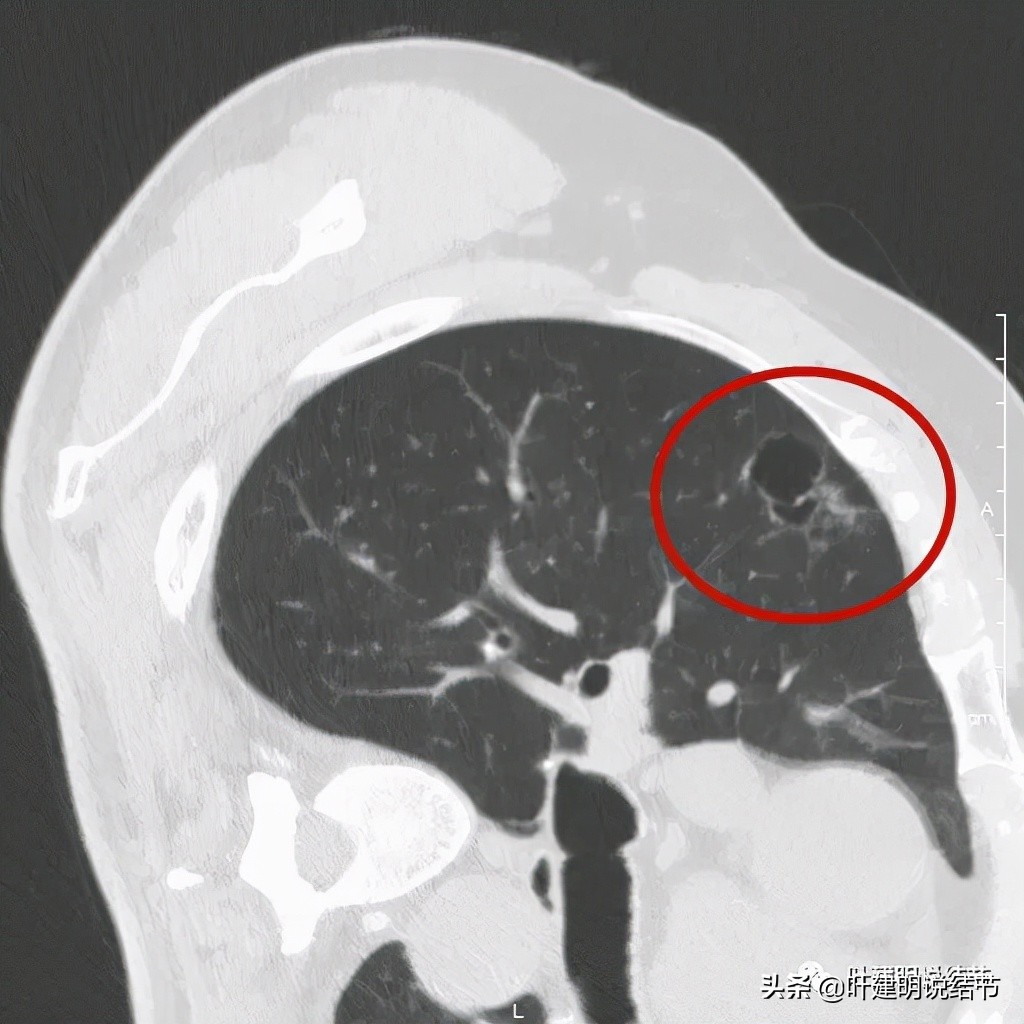
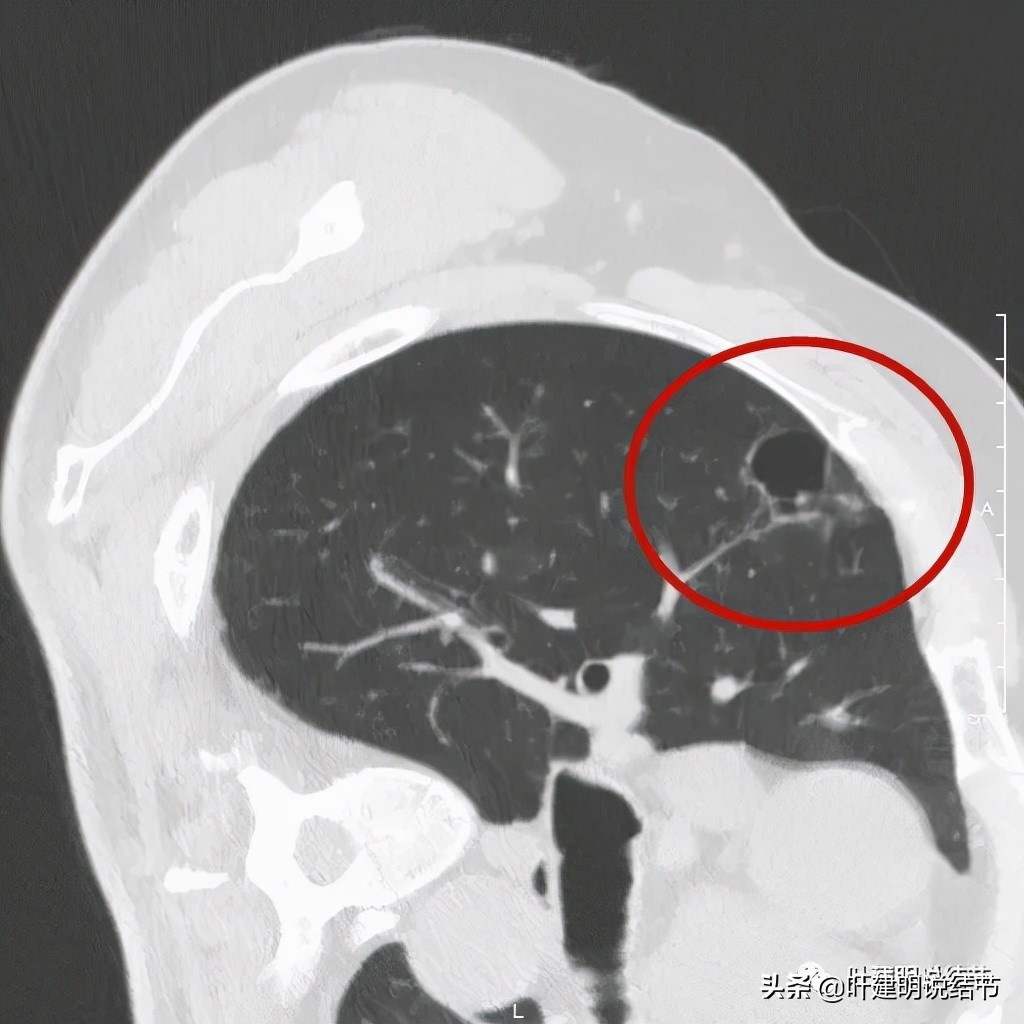
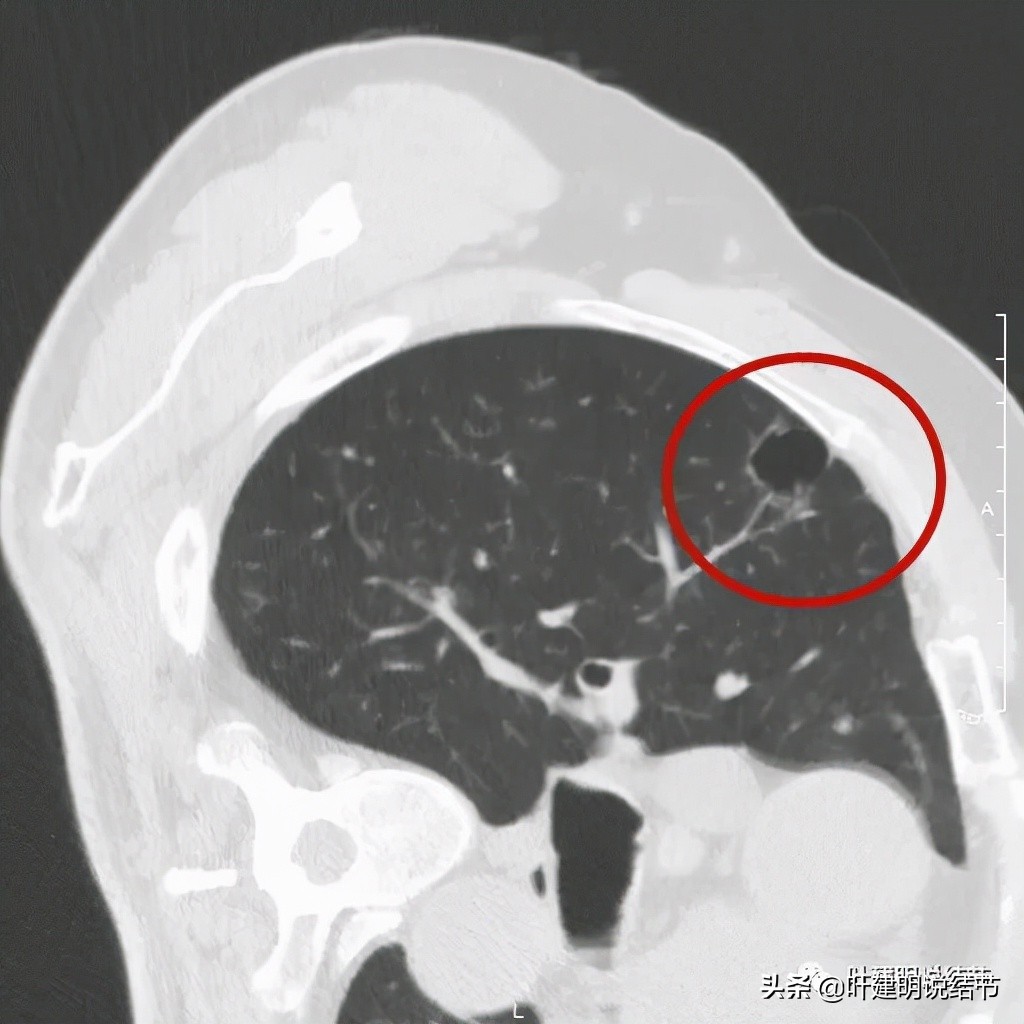
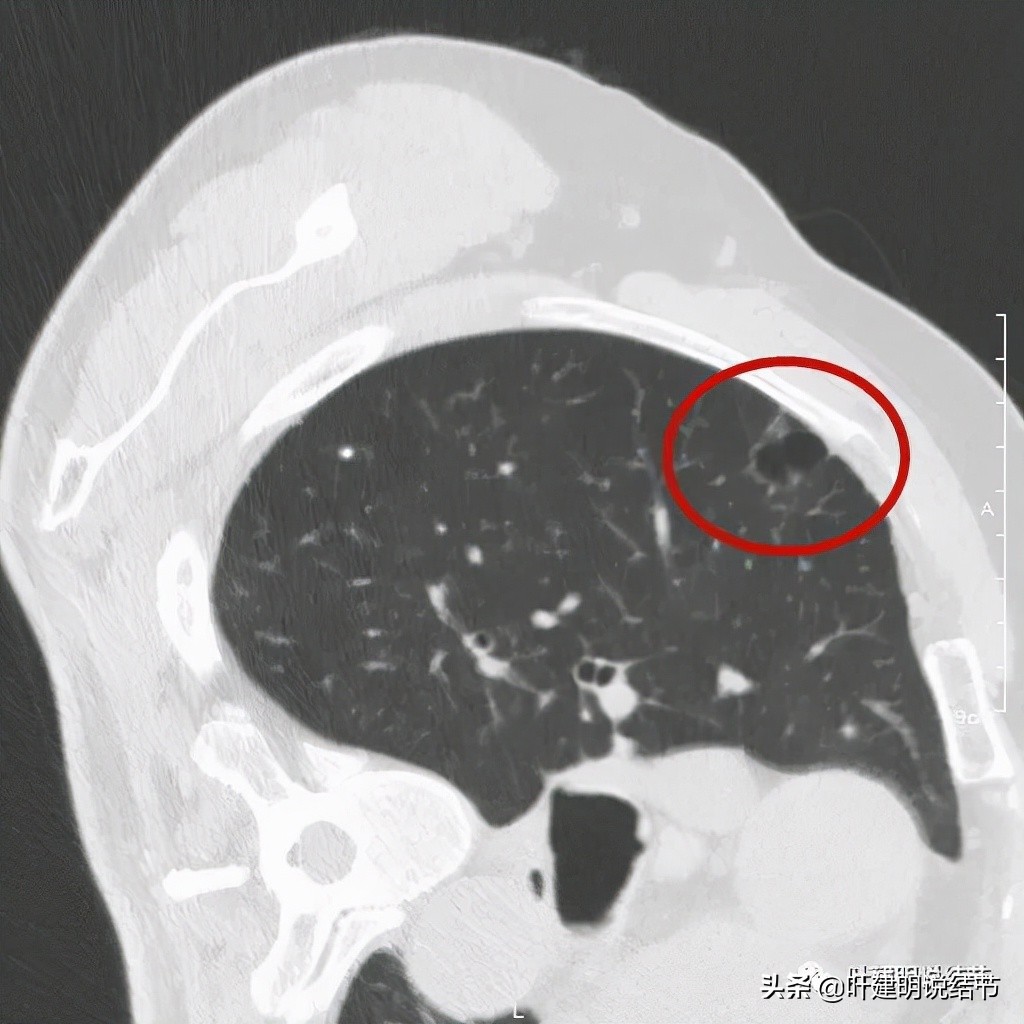
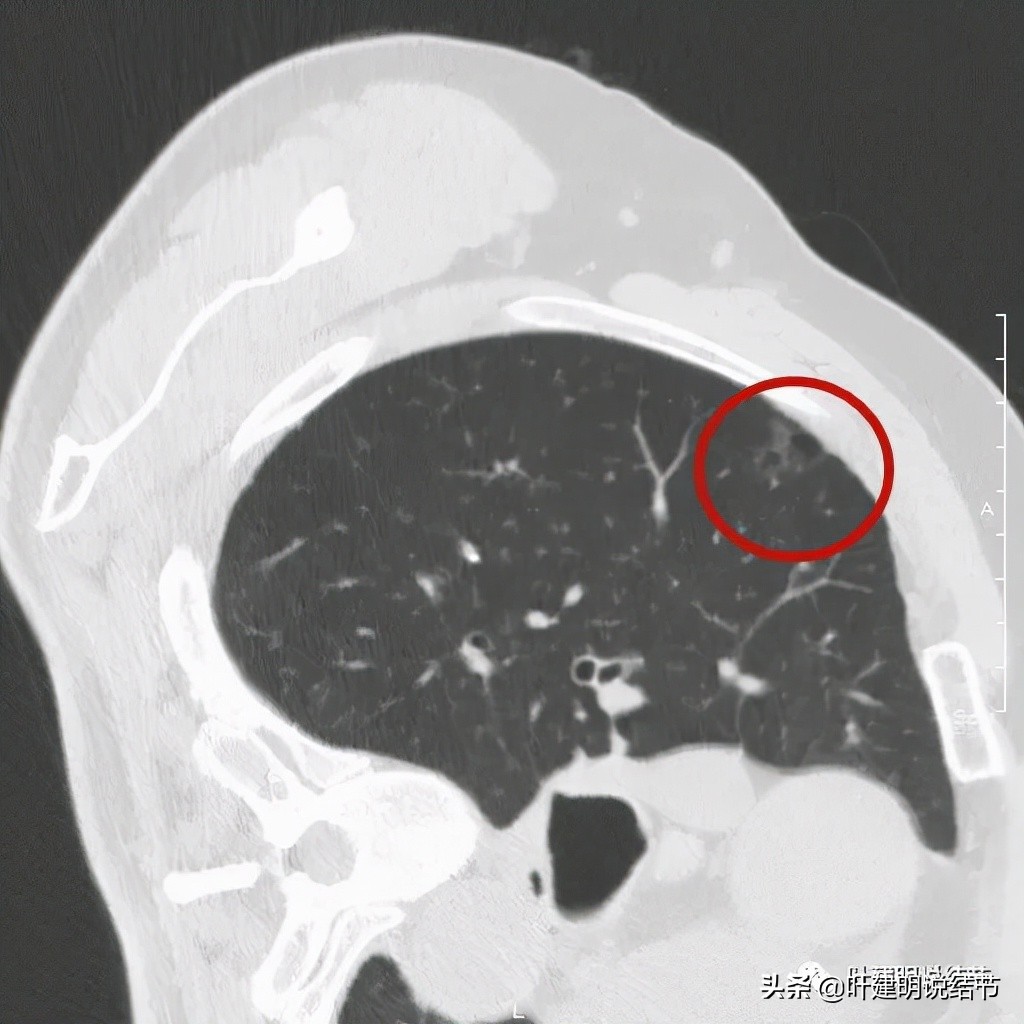
以上诸图是病灶4:考虑囊腔型肺癌可能性大,壁厚薄不均,内壁不光滑,有血管进入病灶,有少许密度偏高的成分,但纵隔窗上未见,不是真正意义上的实性成分。
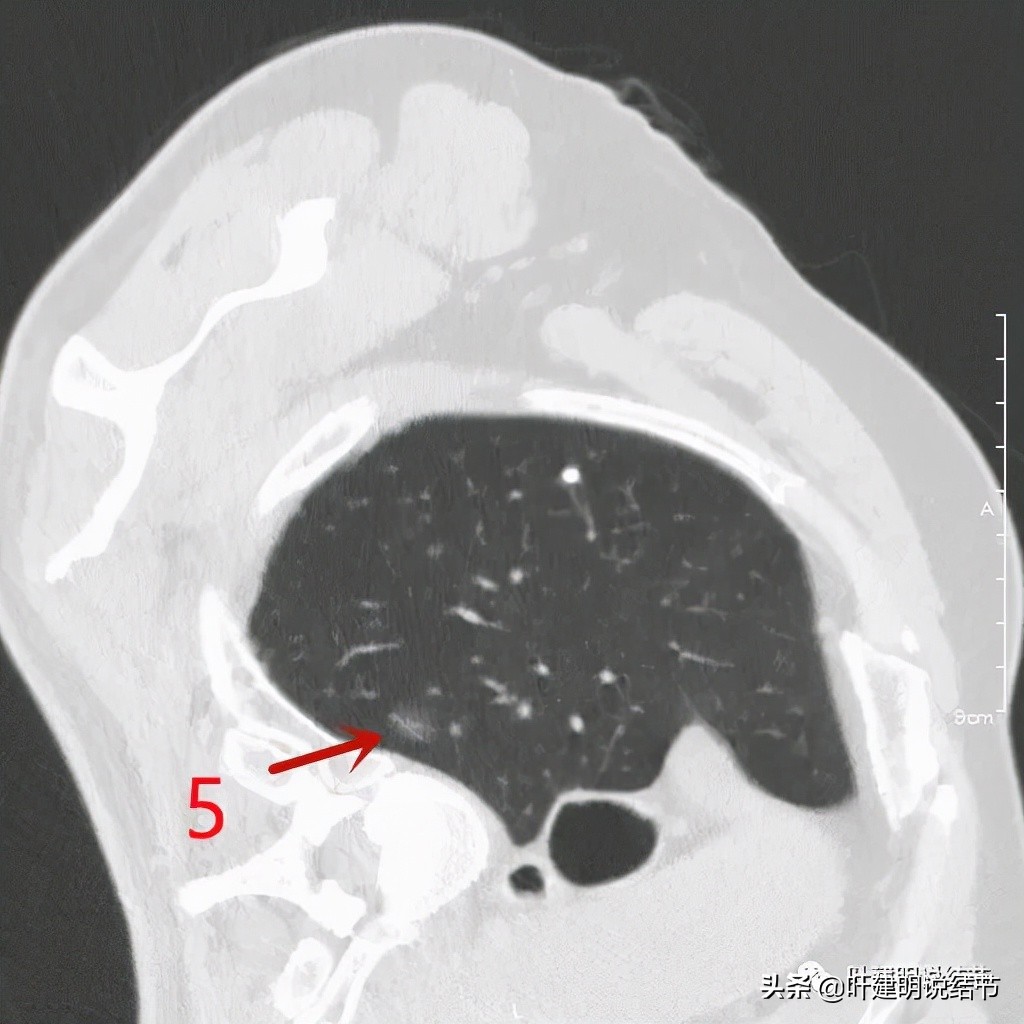
右侧病灶5:淡磨玻璃结节,大概会是原位癌,不能完全除外不典型增生或微浸润性腺癌。
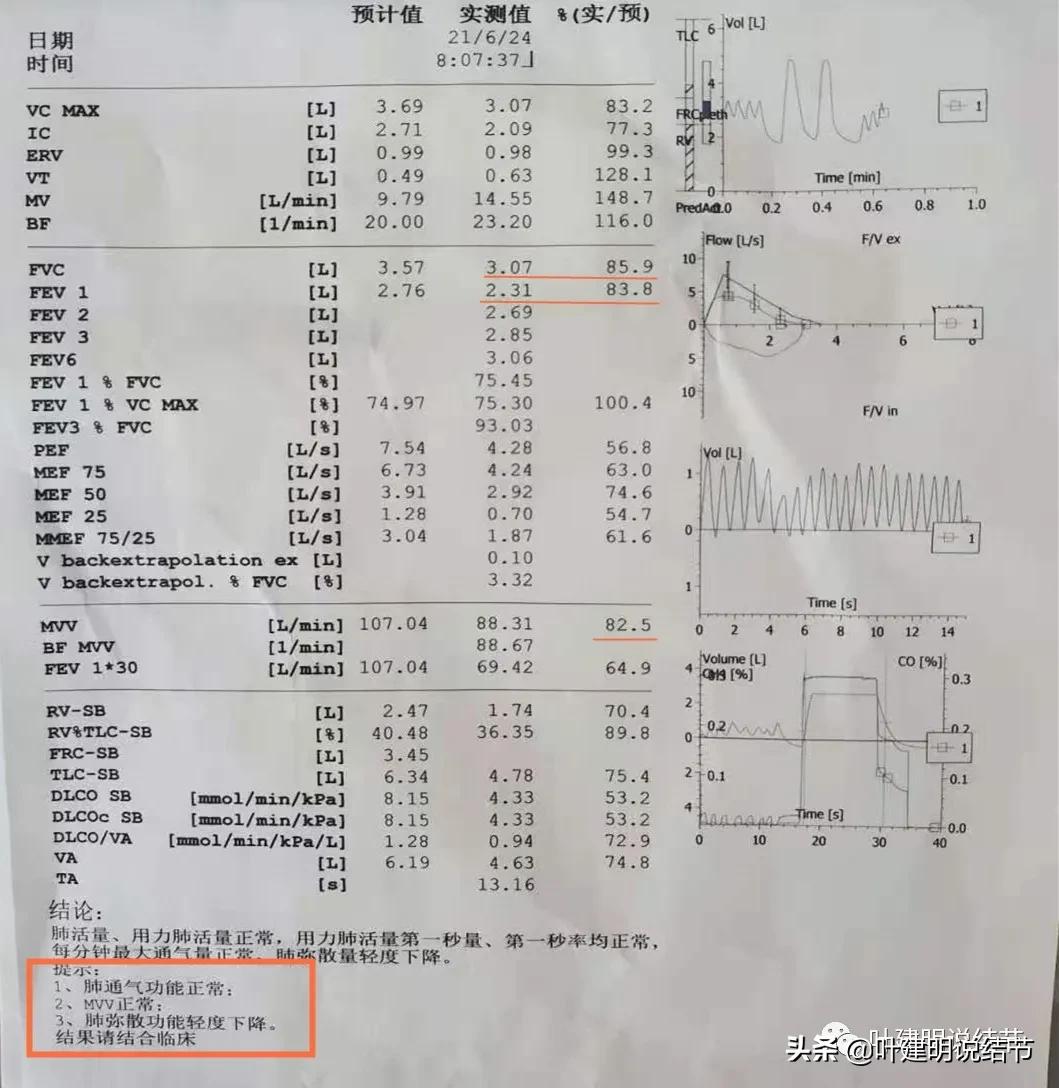
上图示去年6月份的肺功能结果,通气功能正常、MVV正常,弥散功能轻度下降。
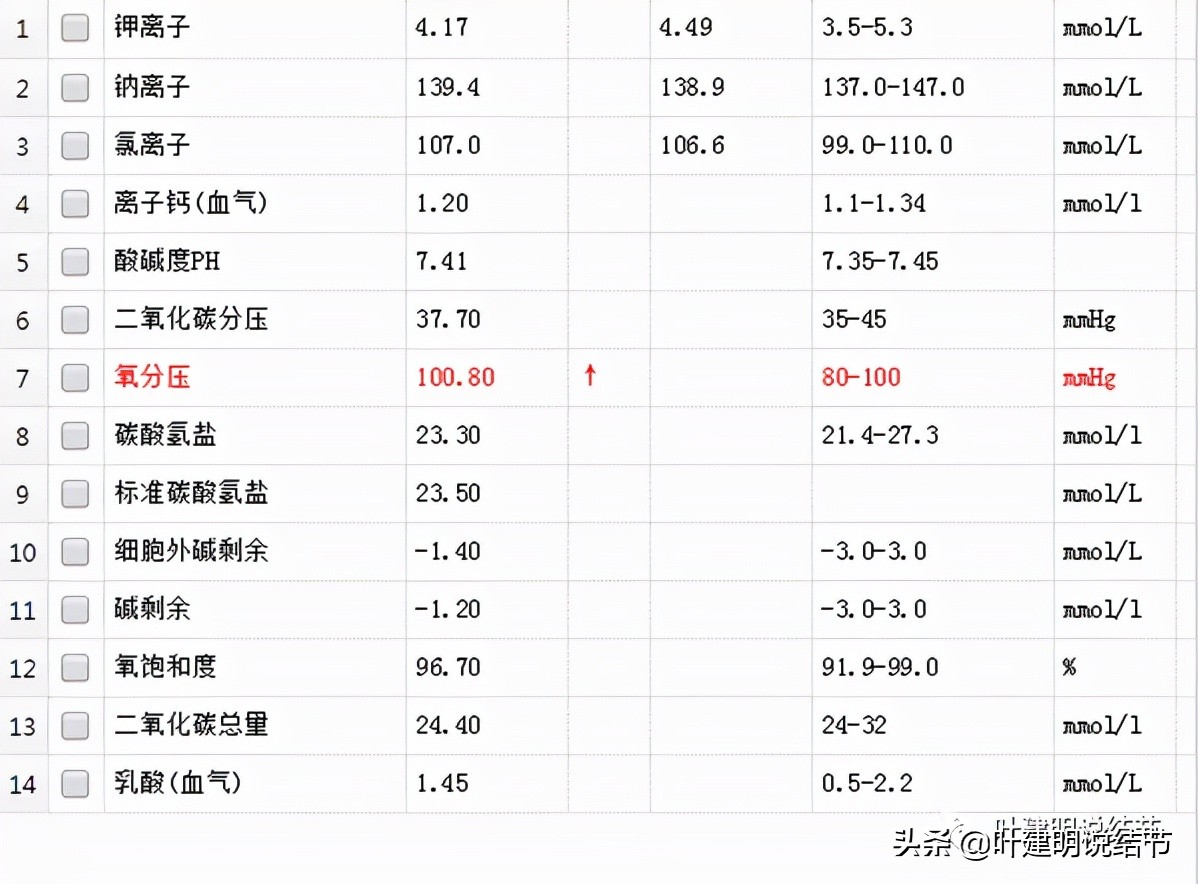
当时的血气分析是好的,氧分压甚至高于正常值
当时开好还是不开好,也非常纠结:虽然肺功能与血气指标正常,但活动时某A自诉还是有影响的,感轻微胸闷,上楼梯更明显。而且右侧病灶与3个月之间比,没有明显变化,即使主病灶也是没有明显实性成分。当时他的资料做成了PPT,咨询了专业群内的同道,也私发一些上级医院的老师,意见也不一致,有认为可以主病灶切除的,也有认为先随访为宜的。后来经过与家属的反复沟通,鉴于左侧术后时间还短,日常活动有轻微影响,病灶相对稳定,决定先出院再随访下,以拉长两次手术治疗的间隔,肺功能代偿的更好再说。
去年11月份,复查了右侧靶扫描,最大层面的主病灶以及对比图如下:
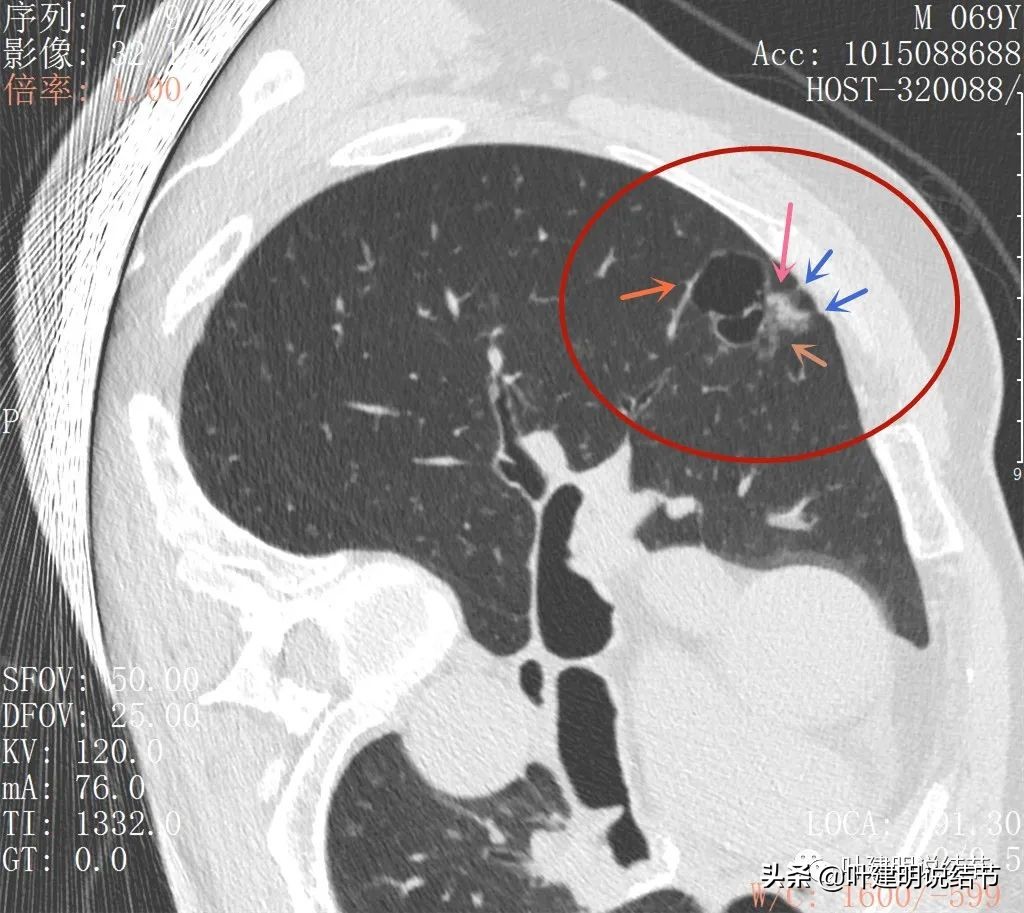
感觉怎么囊壁实性成分密度有点显得高,粉色箭头所示处明显密度不均,偏高密度;蓝色箭头示有胸膜牵拉;砖色箭头示分叶征;桔色箭头示血管走向病灶。我觉得关键是病灶位置好,紧贴胸壁,能局部楔形切除,对肺功能影响小,又能去除危险。倾向切了它!
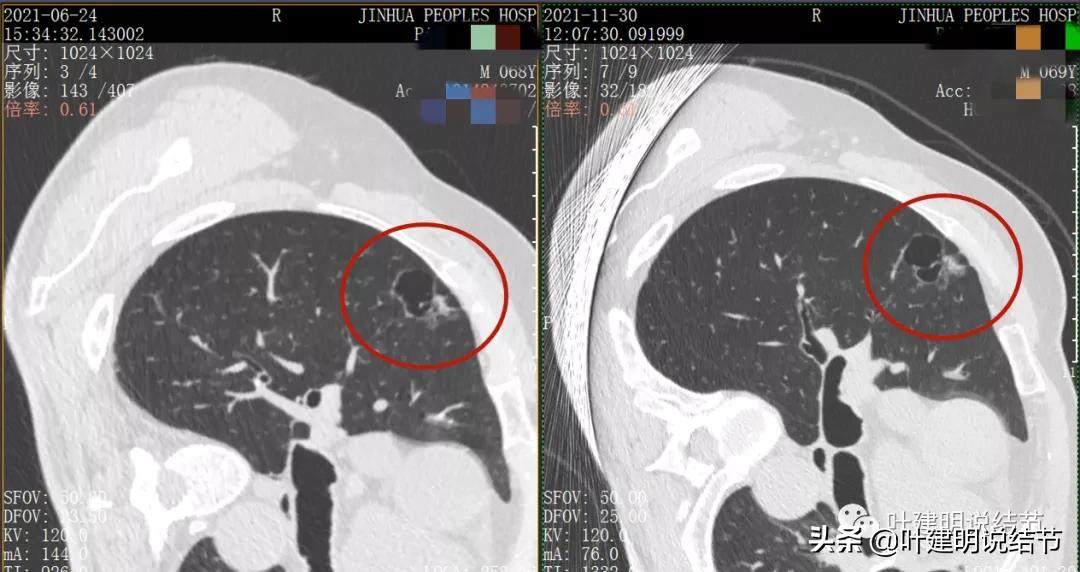
上面是去年6月与11月时的对比,变化是不是太明显的。也许心理作用,感觉11月的略微饱满点。关键的是某A自己觉得活动耐力明显较之前已经有改善了,日常活动没有明显影响了。再查肺功能与血气分析:
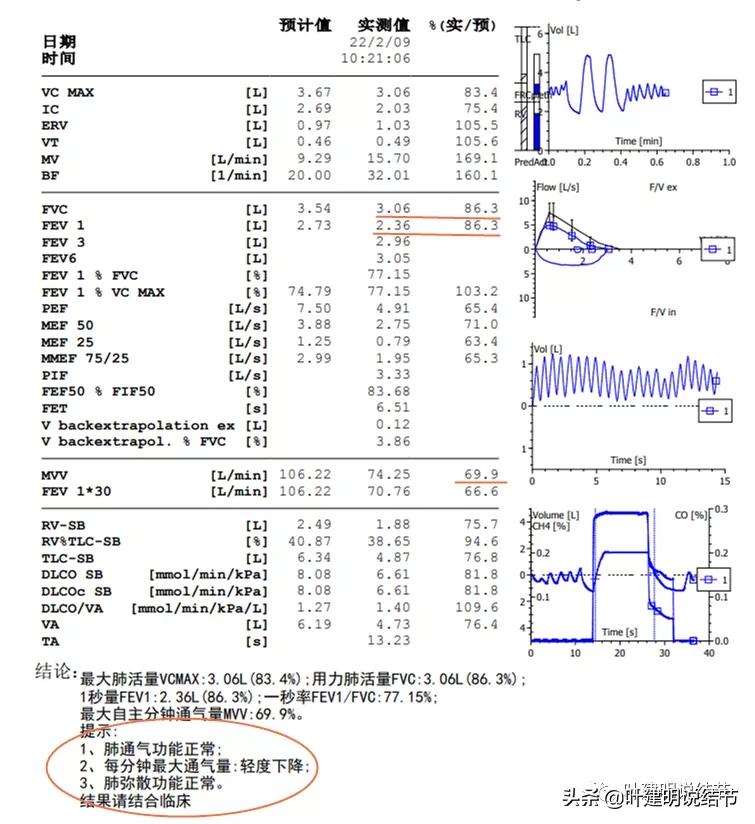
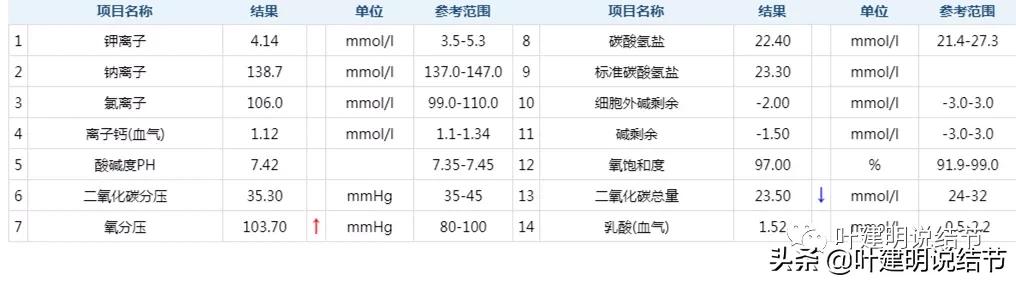
仍是都基本正常的。数值上倒没有说明显的进一步增加改善。经过与患方的充分沟通,某A本人与家属也均决定右侧主病灶予以切除掉。
怎么开?
许多医生认为要一网打尽,我是一直持不同意见的:1、如此分散存在的结节,外科手术都切尽,损失肺功能多,就算都多在边缘的,大部分楔切或段切,也是最后留下四周都被切了的中间一小块,舒张性会差,真正能维护保留的肺功能有限;2、更加关键的是就如这个病人两肺7处明显病灶的,都考虑原发灶,那么即使7处均解决,谁能认为他不长第8处、第9处,以至第10或十几处?我一直认为这样的概率是非常大的,因为机体“土壤”有了问题,不是局部治疗能完全解决的;3、右侧主病灶靠边,又密度偏高,存在风险,解决了它,其他的次病灶目前均风险小,以后随访中若再进展,可视情况再来决定何种局部治疗措施,包括手术、SBRT以及消融等。因为手术以外的其他措施,现在上去与有进展再上,对预后不会有什么区别,因为都是磨玻璃结节,没有实性成分的;4、目前右侧主病灶为什么不采取消融或SBRT?因为手术简单、风险小,切除肺组织小,彻底性好;对囊腔型病灶,消融与SBRT的情况我不太了解,会不会与非囊腔型的不一样?也希望有经验的朋友指教。
最后,经过沟通与协商,选择“单孔胸腔镜下右上叶楔形切除术”,下面是大体标本与病理报告:
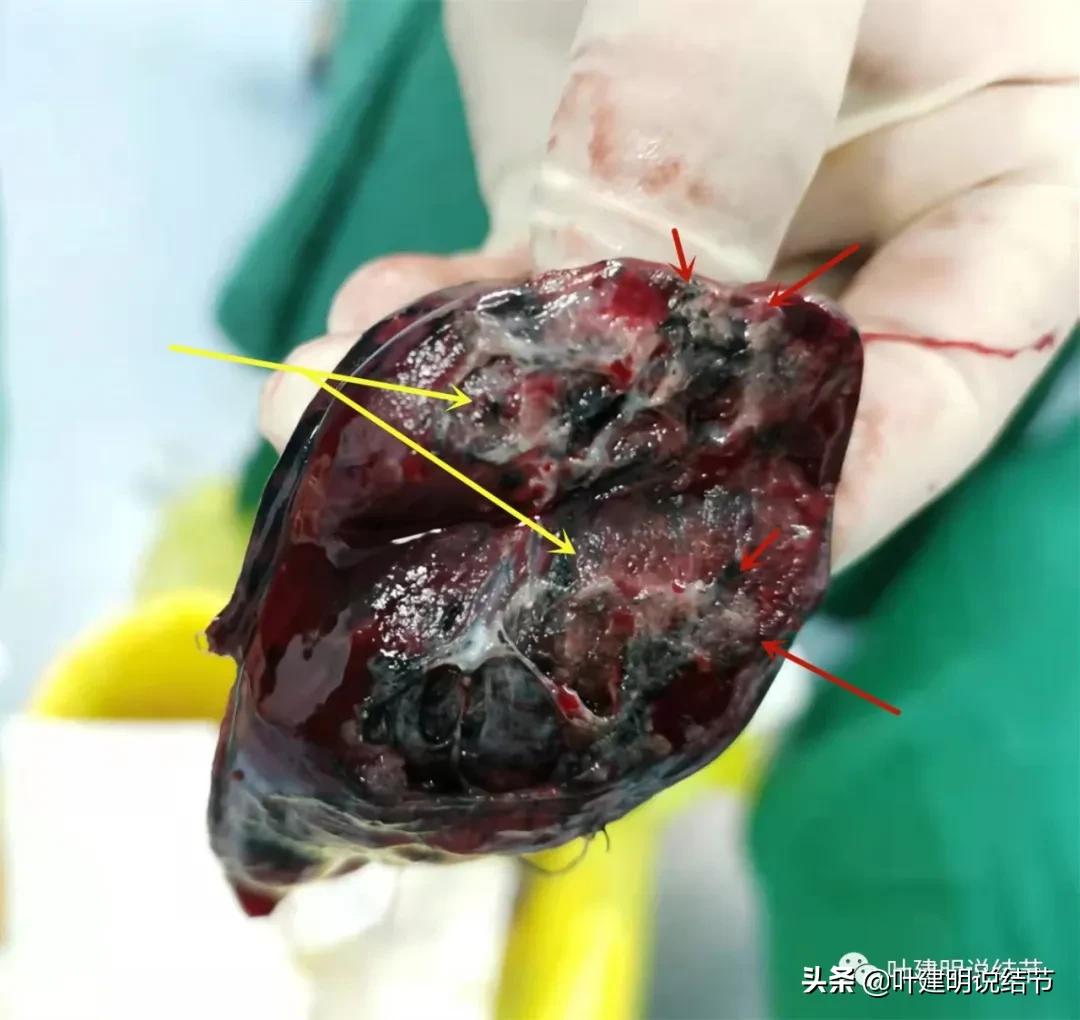
红色箭头示病灶的有形成分;黄色箭头示囊腔。
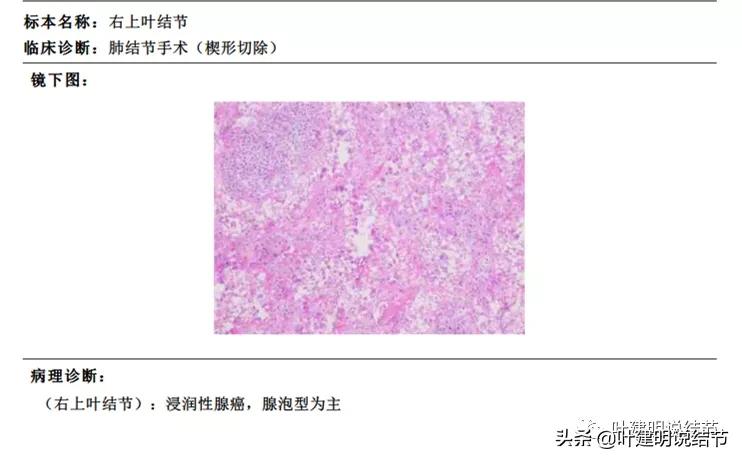
病理确认是浸润性腺癌,腺泡为主型。
感悟:
在肺多发结节、肺多原发癌发生率这么高的情况下,如何处理决策真的需要我们好好思量。个人以为 “以最简单的方式,解决最危险的病灶,留下低风险的结节” 是该选用的原则。因为低风险病灶进展仍有办法可对付,并不需要过于积极,更因为机体可能会再长新的病灶。
(此处已添加医疗卡片,请到*今条头日**客户端查看)