患者,男,64岁,肝硬化,食管静脉曲张,消化道出血。患者呕吐出500ml鲜血后,四肢小血管收缩,静脉血管条件变差,血小板、凝血功能降低,遵医嘱给予留置PICC导管,穿刺后穿刺点一直在渗血,渗液,渗血持续将近5天。
患者,女,80岁,红斑狼疮,尿毒症,患者全身水肿,并肺部感染,当时需要抗感染治疗,血管条件非常差,选择留置腔静脉导管静脉输液,置管后患者穿刺点大量渗血渗液,2天后渗血量逐渐减少,渗液量一直很多。
中心静脉导管在临床护理工作中运用的越来越广泛,其用途主要包括:
(1)在大量出血,急救时维持血压,重症患者建立输液通路,大量而快速的静脉输液;
(2)长期肠外营养,长期抗生素注射,为反复输液的患者建立良好的输液通道,避免反复穿刺的痛苦;
(3)对于外周血管较具刺激性的药物,改从中心静脉导管注入(如:脂肪乳);
(4)肿瘤的化疗,防止化学性静脉炎的发生,防止药液外渗;
(5)血液透析的管道,如血浆置换或洗肾。虽然用途广,作用好,但是有很多原因导致患者穿刺后,穿刺点大量渗血渗液。
如下图(第一张是颈部PICC渗血,第二张是CVC是锁骨下渗血,第三张是CVC锁骨下渗液,第四张是PICC右上肢渗血):
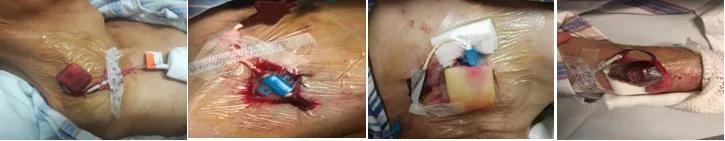
导致中心静脉导管渗血的原因:
(1)操作人原因:
穿刺部位选择不当,进针角度后力度过大,穿刺失败后反复穿刺都会导致穿刺点渗血。
(2)患者原因:
①患者躁动不配合,活动导致穿刺点无法愈合;
②长期服用或使用抗凝剂患者;
③血小板异常,凝血功能异常的患者;
④老年患者,高血压,糖尿患者。
(3)材料原因:
导管粗细,型号大小。
渗液 的原因:
(1)操作人原因:
损伤到皮下组织,未能及时修复,导致皮下组织的淋巴液或组织间隙渗出;送入导管的动作不规范,导致液体通过穿刺点反流引出液体;
(2)患者原因:
肝硬化,尿毒症等水肿患者;营养不良,低蛋白血症患者;凝血功能异常,血小板计数低的患者;导管维护过程的无遵循无菌操作,导致感染。
渗血的处理:
(1)小量渗血:
在穿刺点上方用小纱布按压后贴上大透明膜,观察出血量,血液凝固结痂后24小时换药。
(2)大量渗血:
①用大纱布加压按压,效果不好;
②将纱布换成明胶海绵,加压止血,还有大量出血;
③在上肢:用自粘性弹力绷带与明胶海绵共同加压止血,(使用绷带过程中注意,调节绷带松紧度,绷带很紧时,崩2个小时后松开一个小时,如渗血量还是很大,将绷带适当的松一点,松紧度适宜,同时观察末梢循环的情况,防止静脉回流不畅引起肢体肿胀);
在颈部以及锁骨下:用明胶海绵加纱布共同按压止血,效果不佳,要家属或陪护人员按压1个小时左右,还在持续渗血,可以用沙袋等重物在穿刺点上方加压止血;
上述方法后还是有渗血,在穿刺点周围撒上500U凝血酶粉*干粉冻**后在穿刺点上方盖上纱布(或用注射用的血凝酶1U浸湿无菌纱布后覆盖在穿刺点),用透明膜固定后用弹力绷带加压固定24h。
渗液的处理:
淋巴液渗液、组织液渗液
这两种渗液湿由于固定的方法不对,操作时穿刺点伤口过大等原因引起的,选择用无菌纱布按压或者用藻酸盐敷料覆盖,一般情况下首次24小时换药,可以根据渗出液量的多少勤换药。
药物性渗液
检查导管的完整性,发现裂口破损及时修剪,无法使用时,遵医嘱拔掉重新置管。
炎性脓性渗液
穿刺点评分出现过敏性皮炎或导管感染。
①穿刺点周围有大片红肿,用百多邦涂抹,在针眼上方贴上溃疡贴;
②如出现导管感染,用一根棉签从穿刺点上方至针眼将脓液全部挤出,用碘伏湿敷30分钟后,用生理盐水清洗,用银离子敷料覆盖,后面视情况换药,选择合适的敷料;
③患者出现高热寒战等情况,可以抽血培养(分别从外周静脉或中心静脉导管内抽血20ml),遵医嘱拔出导管(将导管前段,皮下5cm分别做血培养),必要时遵医嘱使用抗生素。混合性渗液根据渗出液情况对症处理。
参考文献:
[1]朱华,陈伟芬,曲晓丽.调整导管外固定位置终止PICC置管渗液2例的体会[J].护理学报,2014,21(13):57-58.
[2]童瑾,冯丽娟,韩学惠,等.超声引导下改良塞丁格技术PICC置管穿刺点渗液原因分析及护理[J].护理学研究,2013,28(21):46-47.
[3]郭红霞,穆婷婷,李金艳.藻酸盐敷料用于PICC置管术后穿刺点出血的效果观察[J]. 临床肿瘤学杂志,2012,17(11):1040-1042.
想了解更多资讯,欢迎关注我们的*今条头日**号(中华现代护理杂志)和微信公众号(cjmn2015)
欢迎您到中华现代护理杂志平台投稿:cjmnwx@vipcjmn.net