胰岛素在临床应用中可以用于1型糖尿病也可以用于2型糖尿病。
对于1型糖尿病而言需要全部用胰岛素治疗;而对于2型糖尿病而言部分需要胰岛素治疗,比如新诊断2型糖尿病血糖较高,需要尽快解除高糖毒性作用。新诊断糖尿病患者分型困难,与1型糖尿病难以鉴别时,可首选胰岛素治疗。
2型糖尿病患者在生活方式和口服降糖药治疗的基础上,若血糖仍未达到控制目标,即可开始口服降糖药和起始胰岛素的联合治疗。在糖尿病病程中,出现无明显诱因的体重显著下降时,应该尽早进行胰岛素治疗。
对于2型糖尿病而已,有部分需要使用胰岛素进行治疗:
1、任何阶段糖尿病伴有酮症,非酮症高渗性昏迷等急性代谢紊乱。
2、有严重感染及任何应激状态时。
3、治疗其他疾病,使用大剂量皮质醇激素时。
4、本身肝肾功能异常或患有其他严重疾病的。
5、任何阶段糖尿病对口服药不能耐受者。
6、有任何严重的慢性并发症或伴发症者。
7、血糖偏高,愿意接受胰岛素治疗者。
8、妊娠期。
而对于以上2型糖尿病患者使用胰岛素治疗不仅可以有效降糖,还可以改善高糖毒性、脂毒性,克服胰岛素抵抗。
虽然糖尿病患者使用胰岛素后收益较多,但也容易出现低血糖、过敏反应、体重增加、屈光不正、水肿、注射部位皮下脂肪萎缩或增厚等副作用。
1型糖尿病患者使用胰岛素治疗的原则为:完全或部分需要外源性胰岛素替代以维持体内糖代谢平衡和生存;基础加餐时胰岛素是首选胰岛素治疗方案;尽可能避免低血糖的前提下使血糖达标;建议胰岛素治疗方案应个体化(兼顾胰岛功能状态、血糖控制目标、血糖波动幅度、低血糖风险);可采用胰岛素泵治疗(持续皮下胰岛素输注)替代基础加餐时胰岛素的治疗方法。
1型糖尿病胰岛素治疗方案
MDI
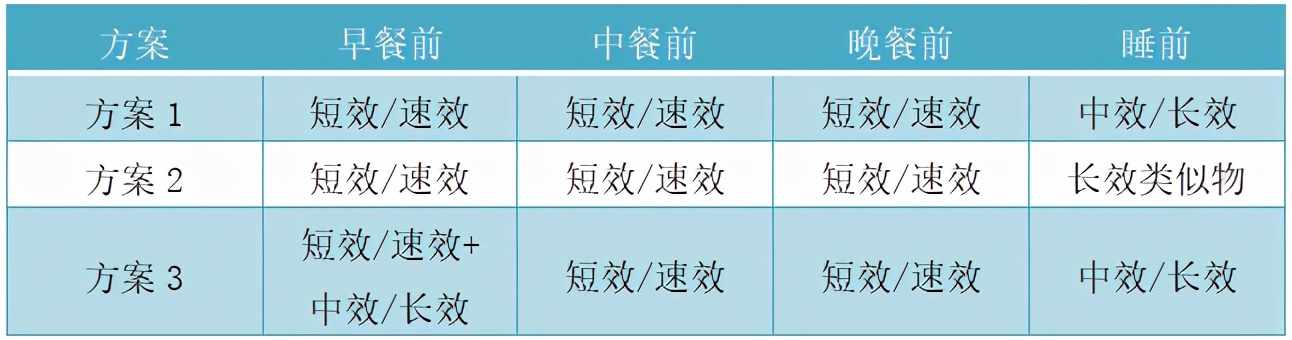
初始MDI方案
(1)体重在成年理想体重正负20%以内的T1DM,若无特殊情况每日胰岛素需要总量0.4-0.8U/kg,每日总量也可以最小剂量12-18U起始;儿童根据年龄、体重及血糖情况酌情处理。
(2)每日胰岛素基础量=全天胰岛素总量×(40%-60%),长效胰岛素一般1次注射,中效胰岛素可每日1次或每日2次注射。
(3)每日餐时量一般按餐时总量的35%、30%、35%分配在早中晚餐前。
CSII方案改换MDI方案
全天胰岛素总量(U)=现用胰岛素剂量总和(部分增加10%-20%)
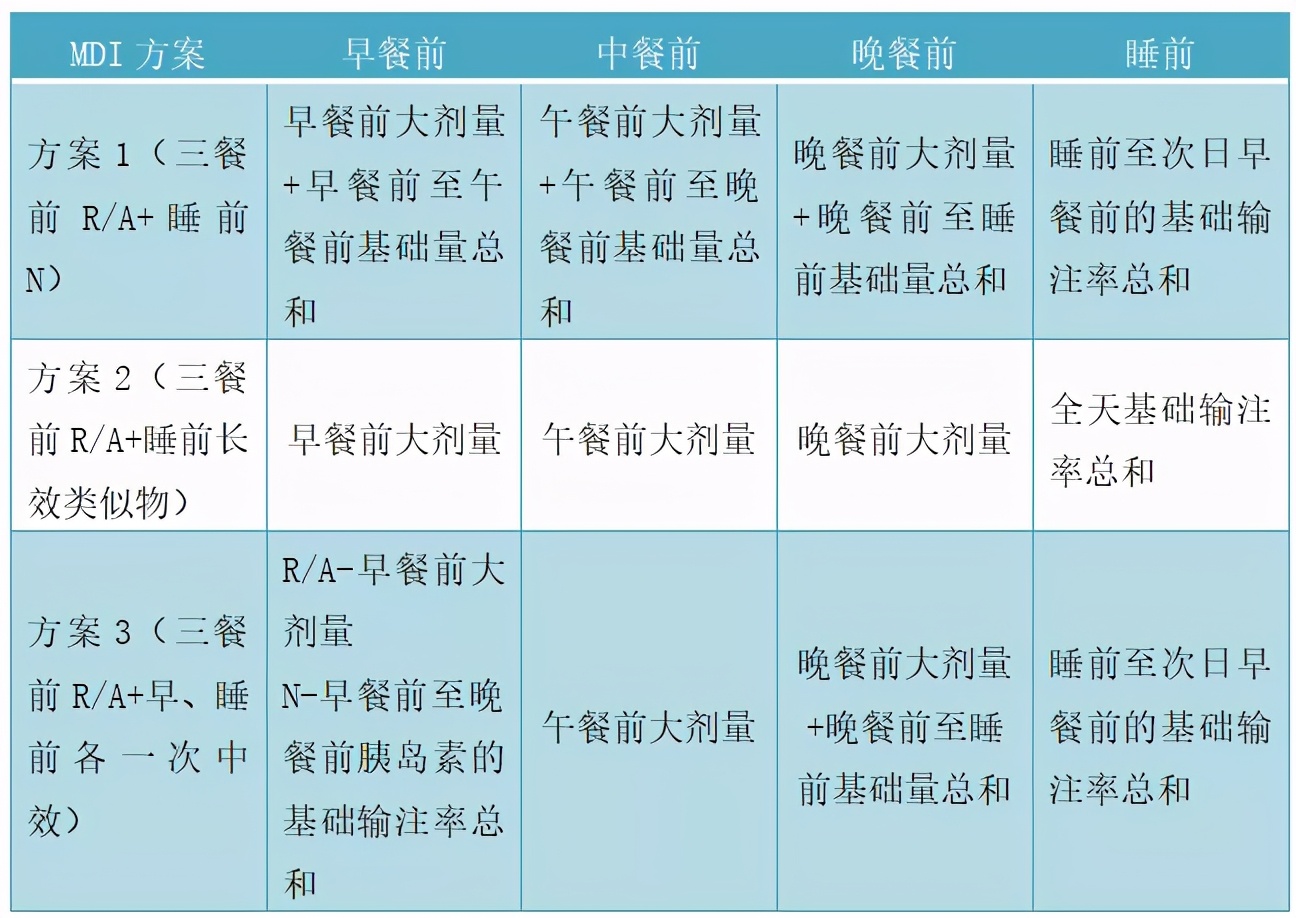
CSII
1、初始CSII方案患者1天胰岛素总量(U)=体重(kg)×(0.4-0.5)U/kg。
2、由MDI转换为CSII方案:CSII方案的患者1天胰岛素总量(U)=用泵前胰岛素用量(U)×(60%-40%),T1DM常规分为6或更多个时间段,以尽量减少或避免低血糖事件,或根据血糖情况分段设置基础输注率。
3、餐时追加量=全天胰岛素总量×(40%-60%),根据早中晚三餐比例一般按1/3、1/3、1/3或1/5、2/5、2/5分配。之后根据血糖监测结果调整。
2型糖尿病胰岛素治疗方案
对于2型糖尿病患者在口服降糖药治疗三个月后HbA1c≥7.0%时,胰岛素起始治疗方案为使用基础胰岛素(中效或长效胰岛素类似物)或预混人胰岛素、预混胰岛素类似物。
对于2型糖尿病治疗胰岛素采用多次注射方案:基础+餐时胰岛素每日1-3次、预混胰岛素每日2-3次以及持续皮下胰岛素输注。
根据睡前和三餐前血糖水平,进行胰岛素剂量调整,每3-5天调整一次,直到血糖达标。
而对于新诊断2型糖尿病患者(HbA1c≥9.0%或FPG>11.1mmol/L)时,采取短效胰岛素强化治疗方案:基础+餐时胰岛素每日1-3次、预混胰岛素每日2-3次以及持续皮下胰岛素输注。
胰岛素在1型糖尿病患者与2型糖尿病患者中应用略有不同,因此需注意掌握胰岛素的适应症,选择合适的胰岛素剂型,避免不良反应。对于T1DM患者基本均需胰岛素替代治疗,但需注意制定个体化降糖方案,做到规范使用。
参考文献:
1、中华医学会糖尿病学分会.《中国1型糖尿病胰岛素治疗指南》(2016年版)
2、中华医学会糖尿病学分会.《中国2型糖尿病防治指南》(2017年版)
3、陈新谦等.《新编药物学(第17版)》.人民卫生出版社.2011.01