摘要
我们报告了一例与下颌骨和颞骨硬化性骨髓炎相关的颞下颌关节(TMJ)关节炎,导致耳聋。掌跖脓疱病的存在确立了 SAPHO 综合征的诊断。SAPHO(滑膜炎、*疮痤**、掌跖脓疱病、骨质增生和骨炎的首字母缩写词)综合征的定义是特征性骨关节和皮肤病学表现的关联,下颌弥漫性硬化性骨髓炎是该疾病的一部分。
我们回顾了具有下颌表现的 SAPHO 综合征的文献,并讨论了炎症从 TMJ 扩散到耳蜗的机制。 据我们所知,这是第一次描述颅底受累的 SAPHO 综合征患者导致突发性耳聋。
案例报告
SAPHO 综合征这一术语于 1987 年提出,用于描述特征性骨、关节和皮肤损伤的关联。首字母缩写词 SAPHO 是指滑膜炎、*疮痤**、掌跖脓疱病、骨质增生和骨炎。并非所有这些临床表现都需要出现才能确定诊断。
骨骼表现的主要特征是骨质增生与骨溶解和关节炎区域混合,最常见于前胸壁(胸锁骨、胸肋骨和柄区)、骨盆带和脊柱,各种类型的牛皮癣和严重的*疮痤**可能与这些骨病变有关。有报道在胸锁关节、骶髂关节、腕关节和髋关节有关节表现。无菌性骨骼炎症过程是这些表现的共同特征。骨骼病变的放射学模式可能有助于诊断,尤其是在涉及胸锁关节和胸骨的情况下。
然而,如果位置不典型或临床表现不寻常,SAPHO 综合征可能会被误诊。 在本文中,我们描述了一名患有颞下颌关节(TMJ) 区域 SAPHO 综合征的患者,该患者的主要体征是耳聋。
一名 57 岁男性因进行性听力损失和耳鸣 4 年而被转诊为突发性左侧耳聋。 他还报告偶尔短暂的眩晕发作 1 年,左侧颞下颌关节疼痛 4 年,已被治疗为内部紊乱,以及银屑病和掌跖脓疱病 10 年。他没有虚弱、夜间盗汗或发烧。除了多次拔牙外,他的病史并不显着。体格检查发现左侧 TMJ 区域软组织肿胀,无颈部淋巴结肿大。红细胞沉降率升高,C反应蛋白率升高(6.4 mg/L)。血细胞计数和其他实验室检查均正常。腰椎穿刺显示培养无生长,无异常细胞(每 mm 少于 1 个细胞3 )、正常葡萄糖蛋白和氯化物。脑脊液和血清的莱姆病和梅毒试验均为阴性。
脑部增强磁共振成像显示覆盖左侧颞骨颅内部分的硬脑膜局灶性强化,延伸至内耳道至耳蜗轴和耳蜗。图1A)。显示了鼓室上鼓室部分的相关增强。T2加权图像显示迷路液高信号正常,前庭蜗神经正常。T1 加权图像显示累及左侧 TMJ 区域的大软组织肿块(图 1B)。颞下颌关节囊增厚并强烈增强。没有发现 TMJ 积液。下颌支和髁突的骨髓在 T1 和 T2 加权图像上均显示异常低信号强度,并且在给予对比剂后未增强。
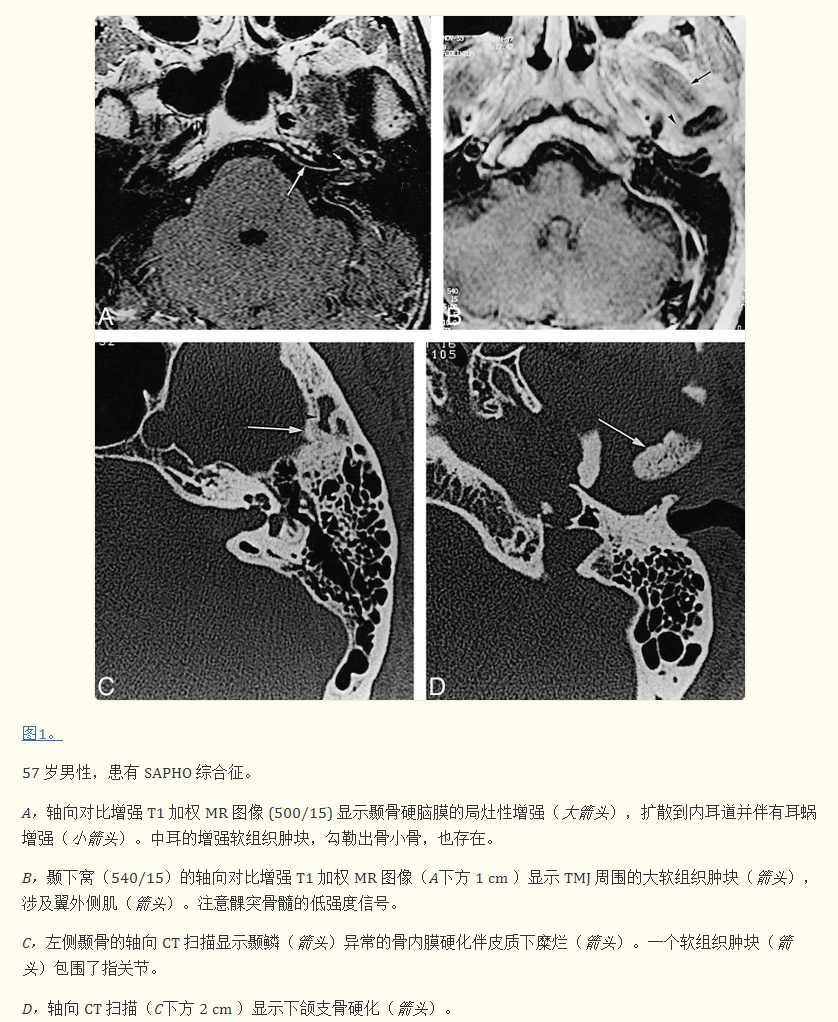
高分辨率 CT(与 MR 研究在同一天进行)显示颞鳞和髁的皮质骨侵蚀,以及涉及下颌髁和支的弥漫性骨内膜硬化。图 1C 和 D)。颞鳞部分被骨重塑区域吸收。颞鳞的病变向后延伸至岩鼓缝,保留鼓骨和岩骨,向前位于蝶骨大翼,向下位于蝶骨内侧。相对于对侧正常的关节窝扩大,关节内或关节周围没有明显的钙化。正常充气的中耳部分被软组织肿块填充,包裹住踝关节的外侧部分。外耳道中既没有软组织肿块也没有骨质侵蚀。
胸部高分辨率 CT 和支气管镜检查结果正常。经支气管活检标本未显示结核病、结节病或恶性肿瘤的证据。脑脊液检查正常。左侧 TMJ 关节囊的活检标本显示致密的纤维脂肪血管化组织,没有肉芽肿。免疫组织化学检测和抗酸杆菌和真菌培养均为阴性。
一年后,皮损在 PUVA 治疗下得到改善。眩晕发作消失,左侧耳聋耳鸣持续存在。后续 MR 研究显示脑膜和迷路增强完全消退,颞下软组织肿块减少。下颌髓骨信号无变化。
涉及颅底的 TMJ 区 SAPHO 综合征的诊断基于以下标准:银屑病伴掌跖脓疱病、下颌骨硬化和关节病变。
讨论
SAPHO 综合征是一种来源不明的罕见疾病。许多不同的术语已用于这种综合征,包括相关的骨骼和皮肤异常,包括亚急性慢性双侧骨髓炎、急性假性感染性关节炎和掌跖脓疱病、掌跖脓疱病关节骨炎、获得性骨质增生综合征和弥漫性硬化性骨髓炎。SAPHO 综合征与银屑病关节炎不同,但两种疾病具有共同特征:2% 的银屑病关节炎患者具有 SAPHO 综合征的特征,一些胸锁关节和手部炎症与寻常型银屑病相关。另一方面,银屑病关节炎最常累及手和脚的关节,在极少数情况下,它可能会影响 TMJ,通常是单侧的(6). 颞下颌关节受累的典型放射学表现是髁突边缘糜烂、变平和皮质硬化。
SAPHO 综合征的基本组成部分是炎症性、假感染性、无菌性骨炎。 其临床过程相当惰性、慢性和自限性。在SAPHO 综合征中观察到的骨损伤的最典型特征包括伴有骨质增生和骨膜反应的骨硬化区域与骨溶解区域混合,与邻近关节的关节炎相关,最常见于胸锁关节和前胸壁区域(70% 90% 的患者)。脊柱、骨盆带和外周骨骼也受到影响。骨炎和皮肤病变的关联足以诊断 SAPHO 综合征,但皮肤病变可能不存在或延迟一段时间后出现,或者可能非常微妙以至于无法引起注意。
SAPHO 综合征的起源和发病机制尚不清楚。在大多数滑膜和骨炎症病例中没有分离出任何生物体。已经提出了遗传易感性或对皮肤中模仿正常骨骼或关节分子结构的微生物的自身免疫反应的理论。
在 10% 的病例中描述了 SAPHO 综合征的下颌表现。骨病变类似于口腔科医生多年来报道的下颌骨弥漫性硬化性骨髓炎 (DSOM) 。此外,在一系列 85 名 SAPHO 综合征患者中,7 名下颌骨病变与 DSOM 中报道的类似。显着的放射学特征是弥漫性硬化或混合硬化和溶解性病变,导致末期下颌畸形。经常注意到反复拔牙的历史。
由于颞骨和硬脑膜受累,本例患者的发现异常。据我们所知,颅底骨骼和硬脑膜的延伸尚未被描述与 SAPHO 综合征的下颌位置有关。 这可以部分解释为在其他情况下对颞骨的广泛调查。
仅在颅底骨髓炎(恶性外耳炎)中报道了 TMJ关节炎和听力损失的关联。MR 成像所描绘的涉及 TMJ 和关节周围软组织的广泛炎性病变与严重手胸骨关节疾病中报告的某些胸部表现(例如,胸廓出口综合征、锁骨下静脉阻塞)中遇到的相关变化非常相似。对本例患者耳聋的一种解释是,颞鳞骨炎的炎症过程引起了硬脑膜的局灶性无菌性炎症反应,涉及内耳道,通过耳蜗轴并伴随耳蜗炎症,类似于遇到脑膜源性迷路炎。其他可能性可能是连接到蛛网膜下腔的耳蜗导水管孔周围的异常脑膜增厚,导致耳蜗管外淋巴腔压力增加。但本例患者仅尾侧导水管强化,迷路强化不明显累及基底转。颞骨后部的脑膜增厚也可能累及内淋巴管和囊,导致听力丧失。
对比增强 T1 加权图像上耳蜗增强的性质被认为是反应性的,因为内淋巴液和外淋巴液在 T2 加权图像上显示出正常的高信号。这一假设在 1 年的随访研究中得到证实,其中耳蜗在 MR 图像上既没有显示增强,也没有在 CT 扫描上显示反应性骨化。在 SAPHO 综合征中经常遇到自发性消退。迷路受累的机制与肉芽肿性或自身免疫性迷路炎中报道的机制完全不同,其中耳蜗受肉芽肿累及并可能继发骨化。
这个耳蜗受累的例子强调了这样一种信念,即内耳MR 筛查应结合 T2 加权成像与增强前后的 T1 加权成像来排除迷路炎或硬脑膜炎。 此外,对于迷路炎和局灶性硬脑膜炎患者,应排除颅底炎症过程,包括 TMJ 区域。
结论
放射科医生可能在 SAPHO 综合征的诊断中发挥作用,因为它可能几乎没有症状。特征性骨关节和皮肤病学表现定义了这种疾病。准确识别 SAPHO 综合征可以避免误诊、不必要的活检或抗生素治疗。