“胰岛素强化治疗”是美国糖尿病学会在1993年6月公布的北美“糖尿病控制与并发症试验(DCCT)”的临床研究报告中提出的,该试验的目的是比较胰岛素强化治疗和常规治疗与并发症的关系。DCCT研究中,强化治疗一般要求是每天注射4次胰岛素或使用胰岛素泵,调整胰岛素剂量时,必须每天检测血糖4次(空腹+三餐后2小时)甚至7次(三餐前、餐后2小时、睡前)。强化治疗的血糖控制指标是空腹血糖3.9~6.7mmol/L,餐后2小时血糖小于10mmol/L,清晨无低血糖发生,糖化血红蛋白小于6.5 %。

胰岛素强化治疗通常适用于1型无严重并发症及常规治疗未能取得良好控制的病友、计划妊娠和已经妊娠的糖尿病妇女、糖尿病难以分型的消瘦者。一般不主张应用于对低血糖感知差、表达不清楚或自救能力有限的儿童、老年人以及行动和思维障碍的糖尿病病友。
近年对“强化治疗”概念的认识上发生了变化,过去看重的是治疗的方法,即四针或泵;而近年更看重的则是血糖的达标,即使不用胰岛素,血糖达标也被看做是“强化治疗”。

“β细胞休息疗法”的概念是近几年才提出的,是指采用抑制β细胞分泌或减少β细胞分泌压力的手段,使β细胞“休息”,从而促使β细胞功能恢复,达到延缓糖尿病自然病程的进展和缓解病情的目的。临床上最主要的方法就是通过外源性胰岛素使高血糖恢复正常。
近年研究,2型糖尿病虽然以胰岛素抵抗为主,但是,也存在着胰岛素分泌不足的证据,也同样可以胰岛素治疗。随着对2型糖尿病病友胰岛素治疗的研究,人们提出了保护胰岛β细胞的治疗理念。对新诊断的和经过药物治疗仍然不达标的2型糖尿病病友,要积极的使用胰岛素,达到胰岛素强化降糖的目的,以最大程度的保护胰岛功能。这使得“胰岛素强化”治疗的适应范围明显增加。
对于新诊断2型糖尿病,空腹血糖大于11.1Mmol/L,糖化血红蛋白大于9%,都被建议采用胰岛素强化,在指南中介绍了胰岛素选择的方案、血糖目标以及2周至3个月的强化疗程。众多的研究证实,新诊断2型糖尿病短期胰岛素强化,诱导“临床缓解”的成功率要明显高于1型病友的“蜜月期”。------这些都是“胰岛β细胞休息疗法”的理论支持和临床证据。
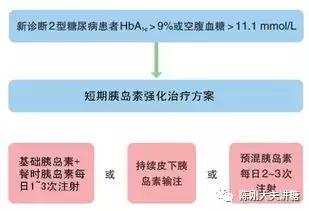
对于LADA(成年缓发自身免疫糖尿病)的治疗,更建议胰岛素的早期使用而尽量不用磺脲类促泌剂。除了胰岛素可以抑制免疫进展外,保护胰岛功能的目的更加明确。

鞭打病牛。
有人认为,糖尿病高血糖时,胰岛β细胞不间断的“干活”仍不能把工作完成,此时使用磺脲类促泌剂,就等于让有病的胰岛β细胞“加班加点”地多干,以追求血糖良好的结果,类似于鞭打病牛,有可能会加重胰岛β细胞的凋亡。所以,有很多病友拒绝使用此类药物。
但是,针对2型糖尿病的UKPDS研究早已证实,随着病程的延长,胰岛功能都会逐渐衰退,即使使用胰岛素也会如此。仅在LADA患者中发现,磺脲类促泌剂和胰岛素的使用,对患者胰岛功能的进展结局是不同的。
以上作者:陈刚大夫
糖尿病强化治疗的获益—— 可改善血糖控制
中山大学附属第一医院李延兵教授指出,胰岛β细胞功能衰竭和靶器官组织的胰岛素抵抗是2型糖尿病发生发展的两大病理生理机制,其中胰岛β细胞功能的进行性下降被认为是至关重要的因素。影响胰岛β细胞功能的因素众多,其中高糖毒性对β细胞功能的影响尤为重要。
对于伴严重高血糖的新诊断2型糖尿病患者,短程强化胰岛素治疗可最大程度去除高糖毒性的影响,重塑胰岛素分泌第一时相,诱导疾病缓解。对于酮症起病的糖尿病患者,胰岛素强化治疗后胰岛β细胞功能的恢复模式还有助于早期分型诊断。
对于口服药继发失效和起始胰岛素治疗血糖控制不佳的患者,胰岛素强化治疗都能进一步增加血糖控制率,部分改善β细胞功能,简化治疗方案。除此之外,胰岛素强化治疗还能改善血脂代谢异常,改善血管内皮功能的作用,可能有助于延缓糖尿病慢性并发症的发生发展。
解放军总医院窦京涛教授指出,从研究证据到权威指南,均肯定了强化降糖治疗的临床获益。多项研究结果均显示,强化血糖控制可有效减少糖尿病慢性并发症的发生风险。对于1型糖尿病及与1型糖尿病鉴别困难的消瘦患者,在发病时即需要胰岛素治疗。对于新诊断2型糖尿病患者,早期强化降糖的临床获益已得到证实。
2015 NICE指南推荐,对于单一口服药糖化血红蛋白(HbA1c)≥7.5%的患者,可予口服药物强化治疗。2016 ADA、AACE指南及我国2型糖尿病防治指南均推荐,对于HbA1c≥9.0%的患者,考虑启始两种口服药物联合强化治疗或短期胰岛素强化治疗。
糖尿病强化治疗的弊端: 李玲教授指出,强化治疗的弊端主要表现在四个方面。
无明显心血管事件收益甚至增加心血管事件
在VADT、ADVANCE和ACCORD研究中,强化治疗组患者心血管事件并没有明显减少,ACCORD甚至还因为全因死亡率升高而被迫提前终止。其原因可能与强化治疗组过低的血糖控制目标、过快的HbA1c下降速度以及既往是否发生过心血管事件等多种因素相关。 Roumie等在一项研究中发现,约17.8万2型糖尿病患者在应用二甲双胍治疗的基础上,加用胰岛素或磺脲类药物控制血糖。结果发现,两者都会使患者非致死性心血管事件和全因死亡率增加。NICE-SUGAR研究证实,对于重症患者,强化降糖治疗90 d,死亡率明显增加。
低血糖
低血糖是血糖强化治疗最常见的不良反应,严重低血糖会导致患者出现意识障碍甚至昏迷,长期严重低血糖还会导致患者出现脑损伤,认知功能障碍。DCCT研究显示,与常规胰岛素治疗相比,胰岛素强化治疗会使1型糖尿病患者低血糖风险增加2~3倍,约4%~6%的1型糖尿病患者会死于低血糖。VADT、UKPDS、ADVANCE和ACCORD研究均证实,接受强化降糖治疗的2型糖尿病患者低血糖发病风险风险增高,伴有严重低血糖的2型糖尿病患者死亡风险显著增加,尤其是老年具有潜在心脏病的患者。
体重增加
DCCT试验中,强化治疗组超重的风险增加了33%,UKPDS研究、ADVANCE研究和ACCORD研究表明,强化治疗组患者体重增加风险显著高于常规组。此外,由于强化治疗导致低血糖发生频率增加,患者额外摄入多余的能量以纠正低血糖的发生。体重增加可显著增加糖尿病患者并发症和死亡风险。
高胰岛素血症
糖尿病患者因为胰岛素抵抗在疾病早期出现高胰岛素血症,但强化治疗注射胰岛素后会使所有患者血中胰岛素水平升高,高胰岛素血症与糖尿病患者发生癌症的风险相关。一些回顾性、观察性研究提示,胰岛素剂量与癌症风险相关。
因此,要恰当地选择强化治疗的对象,并且依据糖毒性的改善状况及胰岛功能的恢复状态,及时、适时地终止强化治疗。
窦京涛教授指出,在制定具体方案时应综合考虑患者意愿、治疗依从性等因素。在临床上应具体患者具体对待,综合评估心血管病风险因素,制定个体化血糖控制目标及治疗方案。胰岛素剂量增加势必会增加低血糖发生风险,导致体重增加、加重胰岛素抵抗。除此,胰岛素的降糖潜力并非无限,对于多次胰岛素皮下注射或多种口服药物联合治疗血糖控制仍不佳患者的管理,仍需进一步探索。
微信公众号tnbtbzc(糖尿病同伴支持),关注群学失糖技能!