作者:徐承义 苏晞 宋丹 刘成伟 刘燕 (武汉亚洲心脏病医院)
患者男,50岁。2013年10月15日凌晨突发胸痛,位于胸骨后,压榨性,程度重,伴出汗、恶心、呕吐。起病4 h后至我院急诊室,仍持续胸痛未减轻,18导联心电图检查后,诊断“急性sT段抬高型下壁、正后壁、右室心肌梗死”,心脏超声提示“左室下后壁运动减低(室间隔厚度1.2 cm)”。在急诊室反复发作室颤4次,予电除颤转复,建议行急诊冠状动脉介入治疗,患方因个人原因拒绝。既往有2型糖尿病病史5年,对头孢霉素、青霉素过敏,吸烟30年。入院查体:心率88 1.,欠/min,BP 118/59 mmHg,神志清楚,急性面容,心肺以及腹部未及阳性体征。给予替罗非班.拜阿司匹林、氯吡格雷抗血小板聚集,普通肝素抗凝,瑞舒伐他汀调节血脂以及酒石酸美托洛尔等急性冠脉综合征常规治疗,并给予胺碘酮抗心律失常治疗。经治疗后病情逐步稳定,监测肌钙蛋白I峰值76.97 ng/mL(0~0.04),超敏C反应蛋白峰值108.4 mg/L(O一3.0)。
患者择期于10月25日行冠状动脉介入治疗,术前常规给予地塞米松10 mg静脉注射,右侧桡动脉穿刺成功后,经鞘管送多功能造影导管至主动脉窦部,对比剂选择碘帕醇(商品名:碘必乐),导管“吾烟”后数秒钟,患者血压骤然降低至50/30 mmHg,心率逐步增快至90次/min左右,予羟乙基淀粉130/0.4氯化钠注射液(万汶)加压快速静脉滴注100 mL,反复3次静脉注射多巴胺3 mg,血压65/40 mmHg左右,约3 min后心率降至40次/min左右,监护示室性逸搏心律,继之心跳、呼吸骤停。持续胸外按压,气管插管机械通气,持续静脉泵入肾上腺素0.2仙g/(kg•min),并间断4次静脉注射肾上腺素0.5 mg,血压维持在105/50 mmHg左右,进一步行左室造影,见图1。以及左冠状动脉造影,见图2。氧饱和度降至75%,考虑对比剂致高敏反应,引起过敏性休克,静脉滴注甲泼尼龙500mg,经右侧股动脉路径行主动脉内球囊反搏术(intra.aortic balloon pump,IABP)治疗,同时联系外科、麻醉科、体外循环科经左侧股动脉一股静脉行体外膜肺氧合(extra—corporeal membrane oxygenation,EC—MO)支持治疗。ECMO置人后将患者由导管室转送至冠心病监护病房(coronary care unit,CCU)继续抢救治疗,床边心脏超声,见图3。提示室间隔水肿(厚度1.53 cm)。在置人ECMO初期维持绝对镇静,下调直至停用血管活*药性**物,心律以室性逸搏心律为主(持续约48 h),偶然有室速、室颤发作,未作处理。在置人ECMO第3天因急性肾衰竭行床旁连续静脉静脉血液滤过(continuous veno—venous hemofiltration,CVVH)治疗,第4天后患者心率、血压稳定,复查心脏超声提示左心室射血分数40%,撤除ECMO,此后依次拔除气管插管、撤除IABP以及停止CVVH等治疗,患者恢复良好,于11月14日出院。
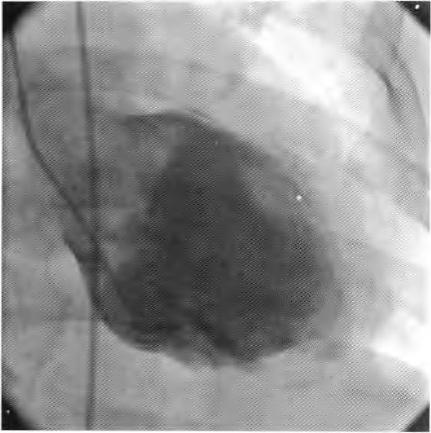
图1 左室造影未见造影剂外渗至心包腔。心室几无收缩
ECMO建立与管理使用的ECMO装置为MAQUET—JOSTRA全肝素涂抹管道、QUANDOX—D膜式氧合器及离心泵系统。选用V—A ECMO模式,局部麻醉下切开皮肤,直视下分别切开左股动、静脉,置入Medtronic Carmeda肝素涂抹15 Fr动脉及21 Fr静脉插管,放置股动脉远端肢体灌注管。辅助流量维持在40—60 mlM(kg•min),根据血压、乳酸、血气等调整流量。ECMO管路普通肝素抗凝,高流量维持激活凝血时间120~180 S,低流量维持激活时间120~220 S。早期维持患者绝对镇静,使用亚低温治疗仪控制肛温在35℃,持续按照保护性肺通气原则进行机械辅助通气。每天复查胸片、心脏超声、肝肾功能、血常规、胶体渗透压、血浆游离血红蛋白等,根据结果及时进行调整。当内环境以及血流动力学稳定时,逐步递减流量至心排量的10%~20%时,终止ECMO。终止ECMO后观察1 h,血流动力学平稳,即拔除股动、静脉插管,缝合动静脉及皮肤。本例患者出现ECMO置管处出血、切口感染致血流感染、急性肾衰竭等并发症,经积极治疗转归良好。
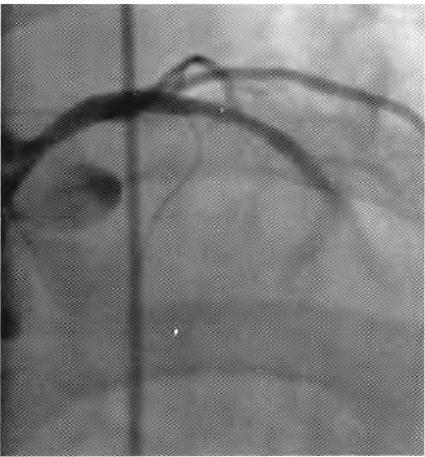
图2左冠状动脉造影未见冠脉损伤或冠脉急性血栓事件.冠状动脉前向血流瘀滞
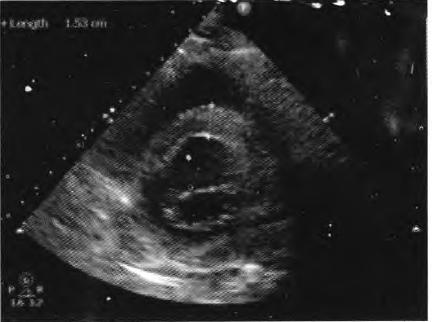
图3心脏超声提示室间隔水肿,厚度1.53 cm
讨论
在冠状动脉介入诊疗术中发生心脏骤停,对于尚处于心肌梗死(尤其是急性ST段抬高型心肌梗死)急性期的病例,要首先考虑心肌梗死后机械并发症(如心室游离壁破裂、室间隔穿孔等)、冠脉急性血栓栓塞事件以及医源性冠脉损伤等,并迅速行相关检查措施排查,如能排除以上危重情况,则要考虑对比剂导致过敏性休克。该患者术中左室造影排除心室游离壁破裂,左冠状动脉造影排除左主干或左冠血管急性血栓栓塞事件以及医源性冠脉损伤,再结合患者存在药物(多种抗生素)过敏史,因此,诊断对比剂致过敏性休克明确。后期心脏超声提示“心肌水肿”,亦是器官组织对过敏的一种表现。
碘对比剂导致过敏反应的机制与免疫有关,为IgE介导的I型变态反应。过敏反应以毛细血管扩张、血管通透性增加、平滑肌收缩和嗜酸粒细胞浸润为主要特点,严重时循环血容量急剧下降,导致过敏性休克发生。离子型和非离子型碘对比剂重度过敏反应发生率分别为0.16%、0.03%,病死率二者无明显差别,均为1~3/100000。对比剂使用指南(第2版)已明确指出,使用碘对比剂前无需行碘过敏试验。已经明确,对比剂剂量与对比剂肾病相关,目前尚无碘对比剂剂量与过敏反应或过敏性休克关系的循证证据。尽管考虑到该病例可能是对比剂致过敏性休克,但在导管室条件下,为了迅速排除其他引起心脏骤停疾病,继续使用对比剂完成左室造影以及左冠脉造影也能理解。
抢救治疗中常规应用肾上腺素以及其它血管活*药性**物维持循环稳定,持续有效胸外按压以及迅速机械通气,为后续IABP、ECMO置入辅助循环赢得宝贵时间。本例应用甲泼尼龙500 mg静脉滴注冲击治疗,同样是复苏成功的关键一环。以甲泼尼龙等为代表的中效激素,抗炎效力较强,由肝脏迅速代谢后起效,15~20 min达峰值,综合性能适用于过敏性休克的抢救。庄伟等报道7 9102例使用非离子型碘对比剂行冠脉介入诊疗病例,过敏性休克发生率为0.019%,其中顽固性休克5例,死亡2例,存活3例均在休克发生早期使用甲泼尼龙500~1000 mg静脉冲击治疗。
IABP工作有效的必要条件是心脏要有一定的心排量、心电活动相对稳定,而当发生心脏骤停时,单纯IABP辅助难以提供有效的帮助。主要有卵巢癌、肺癌、肝癌及其他消化道肿瘤。其次为结缔组织疾病、结核、肝硬化、心功能不全、‘肾病综合征和肾功能不全等。其中结缔组织疾病中以系统性红斑狼疮最多见。
结合本病例,我们意识到浆膜腔积液脱落细胞学检测对恶性肿瘤诊断的重要性。文献报道,良、恶性浆膜腔积液的主要诊断方法是细胞病理学检查,其诊断恶性浆膜腔积液的敏感度为50%~78%。但是浆膜腔积液中常能看到反应性间皮细胞增生,有时这些细胞可以表现为类似肿瘤细胞的核特征,特别是与某些分化较好的转移性腺癌或转移性腺癌伴显著的间皮细胞增生的病例难以鉴别。本病例中多次积液细胞学提示可见大量反应性间皮细胞,呈腺样排列等,其形态可疑为腺癌细胞,但是仍不能确定结论,在最后一次找到确定的腺癌细胞时,患者已出现肝肾衰竭。故细胞学中反应性间皮细胞与转移性腺癌细胞的鉴别,对准确诊断、治疗和预后有重要意义。文献提示应用常规积液细胞学涂片和免疫细胞化学相结合对鉴别转移性腺癌和问皮细胞增生有很大的帮助,特别是鉴别高分化腺癌和增生的间皮细胞,最好使用一组抗体综合分析判断。
HBME一1和calretinin主要是间皮细胞的标记物,MOC一31和BerEP4主要是腺癌细胞的标记物,是目前最有效的抗体组合,可大大提高诊断的准确性,而且简便易行。另外,采用优化组合的浆膜腔积液细胞学制片方法,如收集大量的浆膜腔积液标本、采用“推片法”和刘氏染色法等,有利于肿瘤细胞的观察、鉴别,可提高浆膜腔积液的阳性检出率及符合率。