
医脉通前方记者报道,未经允许请勿转载。
导读
糖尿病患者血糖控制到底是严点好还是松点好呢?这一直是存在争议的问题,在第三十届长城心脏病学会议(GW-ICC)上,就有一场关于这个争议的辩论,医脉通前方记者整理了两方观点,供大家参考。
血糖控制目标“松一些”好
——辨方:北京友谊医院心血管中心 李虹伟、李卫萍

李卫萍副主任医师
从心血管科医生的角度来看,血糖控制目标松一些好还是严一些好。
大型临床研究结果回顾
关于血糖控制目标严一些好还是松一些好的问题,有很多相关研究进行了探讨,本次辩论的李卫萍副主任医师回顾了相关研究。
1. UKPDS研究:该研究中强化治疗组(n=2729)采用磺脲类(二甲双胍)或胰岛素为基础,常规治疗组(n=1138),饮食治疗+控制不严格的降糖药物,强化组相对常规治疗组,HbA1c相差0.9%,然而两组的糖尿病相关死亡风险并没有显著差异(心血管科医生关注的心血管事件仅有下降的趋势,并没有统计学差异,不过严格控制血糖对微血管疾病终点事件有获益的)。
2. ACCORD研究:这个研究中患者平均年龄62岁,糖尿病病程10年,有35%存在心血管疾病,或心血管高危因素的患者,对非致死性心梗、卒中及心血管死亡的复合终点进行评估,发现当强化组HbA1c从8.1%降至6.4%时,需要医疗救助的低血糖发生率为10.5%,而常规组从8.1%降至7.5%,医疗救助的低血糖为3.5%,两者差异有统计学意义,P<0.001。同时其全因死亡风险和大血管事件风险没有明显差异。
3.ADVANCE研究:常规治疗组HbA1c目标为7.3%,强化治疗组HbA1c目标为6.5%,两组的全因死亡率没有明显差异,P=0.28。和UKPDS研究一样,其主要大血管事件结局并没有统计学差异,而两组微血管事件结局有差异,P=0.01。
心血管结局:控糖治疗的追求及曙光
UKPDS后续随访研究显示:两组HbA1c差异在1年后消失,但是心梗、微血管事件及全因死亡方面显示了强化降糖组的优势。UKPDS研究结束后继续随访10年,各临床终点的相对风险下降,尤其是二甲双胍组,其具有心血管保护及延续效应。
LEADER研究:新型降糖药物GLP-1受体激动剂利拉鲁肽可以改善心血管结局,相比安慰剂组,HbA1c降低了0.4%,P<0.001。与安慰剂组相比,利拉鲁肽组心血管死亡风险显著下降22%(6.0% vs. 4.7%,HR为0.78,95%CI:0.66-0.93,P=0.007)。而利拉鲁肽组复合心血管结局风险显著下降12%,HR0.88,P=0.005。
REAL系列研究:新型降糖药SGLT-2*制剂抑**显著改善患者临床心血管结局。在REAL1和REAL2研究中全因死亡、心衰住院、心梗、卒中等结局都有改善,见下图。

实际控糖目标中的临床问题
当“严一些”降糖时低血糖发生风险增加,VADT研究得出低血糖是心血管事件的独立危险因素。
而低血糖增加心肌梗死后院内死亡风险,ACCORD研究中,强化降糖组患者死亡增加,与低血糖发生增加相关。
我们在临床实践中,部分患者控糖“松一些”好,指南也推荐个体化控糖策略。李卫萍副主任医师指出以下这些人群,建议血糖控制“松”一些。
1. 老年患者:“松一些”好
老年人糖尿病的发生风险高,严格控糖容易发生低血糖,特别是影响认知功能。
指南推荐:一些老年人,采取宽松的控糖目标可能是合理的;其共患慢性疾病少,认知功能和器官功能状态完整的老年人,可采取较低的目标值,HbA1c<7.5%;反之,应采取不严格控糖目标,HbA1c<8.0%-8.5%。
2. 住院重症患者:“松一些”好
有大型、国际性、前瞻性、随机对照临床研究来探讨重症患者血糖水平最佳目标范围,发现强化降糖治疗增加ICU成年患者死亡率,血糖目标值在180mg/dl或以下,死亡率低于81-108mg/dl者。
另外涉及26项研究,13567例患者的Meta分析结论表明:强化胰岛素治疗未能降低重症患者的死亡率,显著增加低血糖的发生风险,强化治疗可能对外科ICU患者有益。
2018年ADA指南重症患者控糖陈述为:ICU内重症患者应以输注胰岛素控制血糖;起始治疗血糖阈值为≤180mg/dl;多数、重症患者血糖控制水平推荐为140-180mg/dl,部分患者可接受110-140mg/dl,不推荐<110mg/dl或>180mg/dl的目标设定。
当然,具体的血糖控制目标,也需要遵循个体化控糖策略,需要考虑多种因素:比如共病状态、年龄、生存预期、疾病的病程、明确的血管病史、严重低血糖史、患者期望及经济状况。
血糖控制目标“严一些”好
——辨方:解放军总医院内分泌科 陆菊明教授

陆菊明教授
控制血糖与微血管病变密切相关
糖尿病的诊断及治疗目标是基于血糖水平与血管病变的关系。当血糖水平高于某一水平时,视网膜病变的患病率呈明显的线性增长。在HbA1c值介于6.0%和7.0%之间时,视网膜病变的患病率显著增加。
在年轻的1型糖尿病患者中,HbA1c>7.6%时出现微血管并发症(视网膜病变、肾病)。
UKPDS流行病学研究:HbA1c水平与慢性并发症的关系,HbA1c越高,慢性并发症发生率越高。
DCCT和UKPDS研究:在治疗高血糖对微血管病变的降低已经明确。
自1994年起,ADA给出的HbA1c控制目标为<7%。2007年后,中国指南血糖达标标准为HbA1c<7%。严格控制有助于降低糖尿病微血管病变风险。
高血糖与血管并发症关系的探索
UKPDS流行病学研究显示:HbA1c水平与慢性并发症呈线性关系,HbA1c越高,慢性并发症发生率越高。控制血糖与微血管病变是相关的,那么降血糖与血管并发症是否能降低大血管病变呢?因为血糖是代谢性病变,因此其对血管的影响是一个漫长的过程,其对大血管的变化需要一个长期的过程才能看出来,因此很多心血管获益都是到了后期才能观察到。将HbA1c控制在7%或者6.5%以下的强化治疗是否获益,我们把几个大的研究放在一起经过荟萃分析,延长随访和亚组分析证实:强化降糖带来心血管获益,强化降糖显著降低非致死性心肌梗死发生风险。
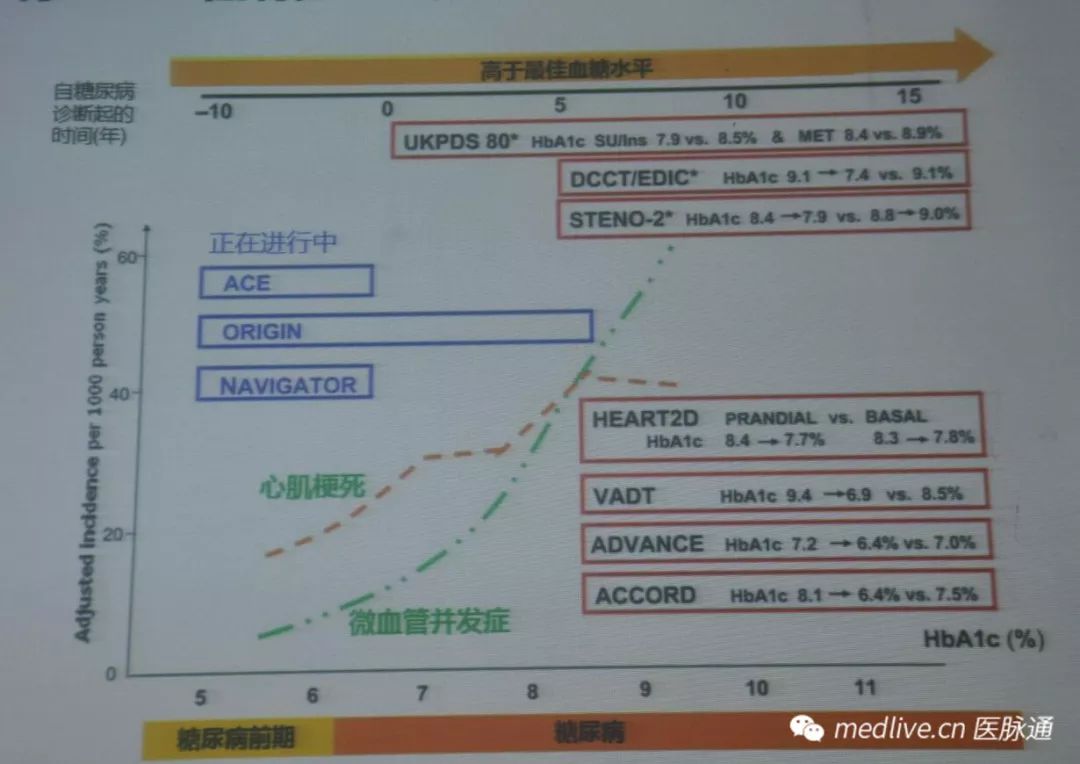
因为肾脏病变和心血管病变是显著相关的,因此降低微血管病变实际上对心血管疾病预防也是有益的,因此,强化降糖对微血管并发症的预防作用,可带来远期心血管获益。
高血糖可通过改变肝脏脂质代谢、促进蛋白尿和氮质血症进展或调节血管壁中的氧化应激、炎症和巨噬细胞-内皮细胞黏附作用,来促进动脉粥样硬化和CVD事件的发生。
强化降糖通过对微血管并发症尤其是肾脏病变的预防作用,延缓动脉粥样硬化进展,从而使患者获得心血管的远期获益。
强化降糖收益更大
UKPDS研究:早期强化降糖具有记忆效应,初诊患者强化治疗可以降低远期微血管并发症和大血管并发症的发生率。
糖尿病干预及并发症流行病学研究(EDIC):是DCCT的一项长期随访观察队列研究,长期使用强化治疗可降低并发症发生率。
以上的研究都表明,早期就需要努力降糖,这在后期的益处能更加凸显。然而在临床中,临床治疗惰性普遍存在,已经罹患糖尿病的患者,尽管患者未达到降糖(HbA1c)目标仍未开始强化治疗。全球范围内糖尿病患者降糖达标率都比较低,美国为50.9%,欧洲为53.6%患者HbA1c<7.0%。中国有49.2%的患者HbA1c<7%,如果按照门诊和住院患者的实际数据来看,我们国家的达标率也就35%左右。
虽然说血糖控制严格一些好,但是为患者制订血糖控制目标时需要考虑多种因素。对于自我意愿强、依从性和自我管理能力好的患者、低血糖和其他不良反应的潜在风险低者、新诊糖尿病患者、预期寿命长、没有主要合并症等建议严格血糖控制。
对于自我意愿低,依从性和自我管理能力差者,低血糖和其他不良反应潜在风险高、病程长、预期寿命短,有严重合并症和严重的血管疾病时可放松血糖控制标准。
小结
最后陆菊明教授提到我们控制高血糖是为了缓解症状,预防微血管并发症,降低ASCVD的风险,提高生活质量。具体的降糖目标要根据患者具体情况来定,除了极少数的患者可以稍微松一点之外,大部分患者都应该严格控制血糖。