自1999年间充质干细胞被证实其分化能力以来,人类一直在致力于将其应用到临床医学当中的研究工作,利用脐带间充质干细胞治疗糖尿病就是其中的一项重点课题。
糖尿病本身并不可怕,只是会让血糖升高。但是过高的血糖会引起多种慢性并发症,而多种器官会因存在吸收糖分障碍导致功能受损甚至衰竭。
这一过程会慢慢消耗糖尿病患者的生命活力和健康。糖尿病主要有两种:1型糖尿病和2型糖尿病。
1型糖尿病:是由于人体自身的免疫细胞攻击胰岛β细胞(这是人类唯一合成胰岛素的细胞)导致的。
1型糖尿病一般会在年轻时发病,易发生酮症酸中毒,这类糖尿病人主要死因是肾病。

2型糖尿病:胰岛还在工作分泌胰岛素,但是肌肉、肝脏这些需要大量利用葡萄糖的细胞对胰岛素的反应,却大幅度下降。
在中国,2型糖尿病占了多数,这类糖尿病患者死亡原因,主要是合并心血管病。

因此,2型糖尿病患者不仅要治疗糖尿病,还要防止高血压和脑卒中等情况。
2019年的脐带间充质干细胞研究领域是否带给糖尿病患者福音了呢?大家需要明确以下几个关键点:
干细胞选择
STEM CELL SELECTION
间充质干细胞来源有很多,如骨髓、脂肪、滑膜、骨骼、肌肉等组织,或者通过羊水、脐带血、胎盘等多个渠道获取,医安诺在干细胞治疗糖尿病临床中用到的主要是脐带间充质干细胞(不需要配型)。
脐带间充质干细胞细胞含量、增殖能力优于骨髓MSCs,免疫原性比骨髓MSCs低,并具有以下多种特性:
1、极强的分化能力;
2、不会引发免疫反应(这时免疫细胞幼小,功能活性低);
3、无致瘤性,数万动物实验及数千临床案例证明间充质干细胞培养移植不具备致瘤性;
4、分化可控,扩增时能统一管理、管控细胞质量;
5、潜伏性病毒和病原微生物的感染与传播几率低于2‰;
6、生物资源广泛,不涉及伦理学争议。

间充质干细胞治疗
MSCs TREAMENT
糖尿病的发病诱因虽然多样化,但其根本原因还是由于体内胰岛细胞数量过低导致体内胰岛素的分泌量减少,同时胰岛素对糖的抵抗力增强
就相当于是卷了刃的刀,无法分解那么多的糖分,导致器官无法正常工作。
然而从脐带华氏胶组织中提取的脐带间充质干细胞,通过在体外特定条件下培养分化成为高活性的胰岛β细胞,经过增殖,然后将这些高质量的胰岛β细胞以静脉注射的方式回输到糖尿病患者体内。
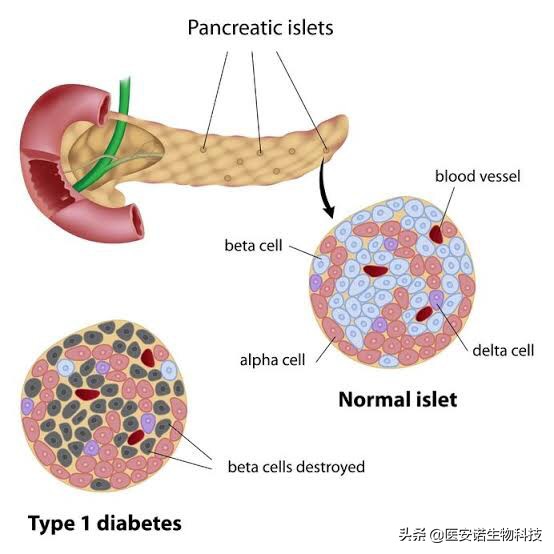
细胞回到胰外分泌部腺泡,相当于重新组建新的胰岛,使患病器*能官**够正常吸收糖分,恢复其功能性,达到治疗的效果。
同时,糖尿病患者均存在免疫系统紊乱的情况,而间充质干细胞同时具有调节人体免疫功能的功效,通过细胞间的相互作用及产生细胞因子抑制T细胞的增殖及其免疫反应 ,从而发挥免疫重建的功能。
临床案例研究
CLINICAL CASE STUDY
从1999年间充质干细胞的发现到现在,在世界范围内用干细胞治疗糖尿病的临床案例突破上千起。
经后期随访发现采用干细胞疗法的糖尿病患者,胰岛功能有了明显的恢复,对人工胰岛素的依赖大幅度降低,且能很好的控制好体内的血糖。
此后的长期随访显示:接受脐带间充质干细胞疗法的病患最长能够达到连续三年不再依赖人工胰岛素。
深刻思考
DEEP THINKING
虽说目前采用干细胞疗法治疗糖尿病的患者后续情况都表现良好,并且极少发生不良反应,但并不能说干细胞治疗糖尿病已经不存在问题了。
问题1:间充质干细胞分化成为胰岛细胞所使用的技术复杂、培养环境严苛,国内具备合格的干细胞生产与研究的机构有限,因此这种胰岛细胞的产量有限,但每次治疗需要大量以亿为单位的细胞数量。
问题2:目前还无法确认分化后的胰岛细胞在体内是否能够存活超过目前最长的3年有效期。
移植的胰岛细胞在体内存活时间长短直接决定了干细胞治疗糖尿病这一疗法的作用时间。因此临床还在谨慎观察接受治疗后5年、10年病患的身体状态。
但随着基因技术、细胞技术和材料技术的不断进步,干细胞治疗糖尿病已经显示了其美好的前景,彻底治愈糖尿病也不会太远!