
夏天到来,宝宝们的健康也会出现新的变化,一般在这个季节,很多在幼儿园的宝宝们总会出现腹泻问题。腹泻如此严重,其原因 是不是家长们带着孩子又去嗨了呢?
今天,就来探讨一下,托幼儿童的腹泻问题。还是一样,数据说话。
我国5岁以下儿童腹泻病的年发病率为201%,平均每年每个儿童年发病3.5次,其死亡率为0.51%。
平均每个儿童每年患2~3次腹泻。一些不太发达的地区可平均达到9次。腹泻成为儿童发病率第二高的疾病。而且第三世界,5岁以下儿童引起死亡的数字达到160万人(2002年,WHO数据)。
现在,大家对腹泻有个大致认识了吧。下面,我们一块看看:
腹泻的原因;腹泻的治疗;
腹泻严重程度如何快速判断(脱水严重程度);
腹泻的家庭护理;什么时候去医院;腹泻的预防措施;
PS:大家选自己有兴趣的对自己有帮助的看啊,比较长哦~但是很全面。
腹泻常见的原因:
一 食物、餐具不卫生,引起病毒和细菌感染。导致腹泻。也包括:食物在夏天放久了,没保存好,滋生细菌、或食物、餐具清洁不到位导致。
夏天,最常见的当时细菌性的腹泻;而秋天呢,多事病毒性的腹泻(轮状病毒)
但,最常见的原因是小儿饭前便后洗手不达标。卫生习惯不良是导致感染性腹泻的最主要元凶。
 二 饮食寒凉、饮食多油腻等方式不对,加上小儿胃肠功能较弱,容易引起胃肠功能紊乱,导致腹泻。进食量过多、吃饭不定时、突然吃了大量没吃过的食物等,都算是喂养方式出现问题,引起儿童非感染性腹泻。
二 饮食寒凉、饮食多油腻等方式不对,加上小儿胃肠功能较弱,容易引起胃肠功能紊乱,导致腹泻。进食量过多、吃饭不定时、突然吃了大量没吃过的食物等,都算是喂养方式出现问题,引起儿童非感染性腹泻。
三 宝宝肚子着凉、吹冷空调;忽冷忽热的环境和天气变化,加上在生活上没注意防范等,引起小儿胃肠功能紊乱,引起非感染性腹泻。
 (是不是最喜欢,夏天盖着被子吹空调!然后,就被粑粑麻麻揪耳朵了!)
(是不是最喜欢,夏天盖着被子吹空调!然后,就被粑粑麻麻揪耳朵了!)
天气过凉、吹空调等都容易引起感冒,或者腹部着凉的情况出现。
天气过热,胃肠道消化液分泌量减少,诱发消化功能紊乱引起非感染性腹泻。
四 吃了容易腹泻的食物:包括喝了过多的牛奶,引起乳糖不耐受;一些花生、大豆等容易过敏的食物;吃了太多的高纤维食物,引起腹泻。
还有一些儿童腹泻需要单独列出的:
一 肠易激综合症
这种问题缺乏特异性、个体差异大。主要是腹痛、腹胀、排便习惯改变,可伴随便秘或腹泻,或交替出现的肠道症状。原因复杂,而且尚不明确。一般会在4~18岁的儿童和青少年中较多。如果出现长期的胃肠道为题,建议去医院就诊,本文就不再赘述。
二 脂肪泻
小儿对脂肪的消化和洗手能力弱,如一次性吃了大量含脂肪的物质,或者肝胆功能异常等,或者其他胃肠道问题(感染、溃疡、乳糜泻等)也有一些其他少见原因,造成胆汁相对不足,脂肪不能被乳化吸收;就会出现脂肪泻。这需要再根据医生治疗病因的基础上,更加注意饮食(高热量、高蛋白、低脂肪)和维生素等的补充。不可随意处理,以免延误病情。
说了前面那么多原因,是不是都已经晕了呢?
大家可能都觉得,知道那些没什么必要,我就想知道该怎么办?对不对。其实,基础知识是非常必要的,如果不掌握基本的分类,出现问题也不能清楚的判断,会导致诊断不明,治疗起来也就无从下手,甚至出现误诊、漏诊的现象。
(PS:题外话!!!)因此,希望各位宝妈宝爸们,多掌握基本医学常识(这使我们现在最匮乏的地方),会大大的帮助我们做到疾病的简单判断,例如疾病的轻重缓急、一些药物保健品的真真假假、自己可以做什么来缓解或者在医生治疗前可以做什么有用。很多时候,就是那一点点的时间,人,生命就会有完全不同的后果。
 (看了这么多的书,都不能给你看病。何况对医学知识知之甚少的业外人士呢)
(看了这么多的书,都不能给你看病。何况对医学知识知之甚少的业外人士呢)
作者向来主张:预防为主,防治结合。在平时多注意,就可以避免很多不必要的麻烦。也许不经意的一个小动作,就可以造成完全不同的结果。
常见的治疗介绍
关于治疗,向来是不愿意多讲的。因为就怕有的朋友照学,死板硬套,特别容易导致更严重的后果。腹泻原因也有很多,更多的时候是各种因素交错的。很多时候,并不是我们看几本书,听几个个例的故事就可以照办到我们自己的孩子身上的。
因此,不要擅自用药!乱吃药的后果是很严重的。
 (PS:为什么会有,你今天是不是吃错药了?你今天是不是没吃药?还有药不能停~~~)
(PS:为什么会有,你今天是不是吃错药了?你今天是不是没吃药?还有药不能停~~~)
对于治疗,一定要去正规医院。我不太建议,家长们都去大医院排队,其实如果孩子情况不严重,发现早,没有出现严重脱水、中毒症状的,都建议先去周边的门诊和一级医院、社区卫生中心等基础医疗单位看病。虽然现在大家都对基层医疗单位保持怀疑的态度,但再不济,一个简单的腹泻,挂个水,补充水和盐,保持电解质的平衡。这还是能做到的。而这一点,也是对腹泻做有用的帮助了。
 也可以口服补液盐,不是你自己在家调的淡盐水哦。是由特定比例的!这是家里做不到,而在基层医院可以最快速度的保证上的。
也可以口服补液盐,不是你自己在家调的淡盐水哦。是由特定比例的!这是家里做不到,而在基层医院可以最快速度的保证上的。
或者说,你在大医院排队等候的时候,如果孩子能够有口服补液盐,也可以大大的缓解孩子难受的程度,对他的康复非常有帮助。
到了医院,见了医生,捡重要的说,客观的说,详细描述孩子的过程,出现的变化。例如:精神装填,大便、小便的次数,量,颜色、形状等;出现的时间,都吃过什么可疑的东西等。不要总说自己的看法、猜测什么的。拿都没用,反而有可能误导医生。
腹泻虽然是小问题,但也不能忽视!如果不好好治疗,发展成慢性腹泻,或其他问题。可有的罪受!
 慢性腹泻, 起码2个月的时间,你就别想你的粑粑好了!哈哈哈
慢性腹泻, 起码2个月的时间,你就别想你的粑粑好了!哈哈哈
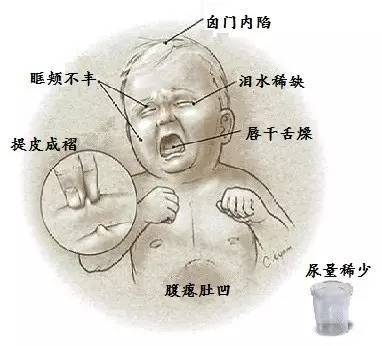
脱水评估:自己就可以在家看的。用来最简单快速判断脱水情况的。
轻:眼窝正常、皮肤弹性好、饮水正常不口渴、口舌湿润。
中:烦躁,易激惹、眼窝下陷、口舌干燥、口渴想喝水、皮肤捏你后回缩慢(<2S)
重:嗜睡、昏迷、软弱无力;眼窝明显塌陷;口舌非常干;只能少量饮水或不能饮水;皮肤捏其后回缩很慢(>2S)
 出现腹泻后,家长们在家如何护理(常见误区指正):
出现腹泻后,家长们在家如何护理(常见误区指正):
很多新手爸妈,对小儿腹泻非常紧张(人之常情,大家都一样,等你了解了,就会有把握很多);有的家长就为了孩子这一个病去医院的次数可能比他这辈子去的次数都多啊。
对于轻症的腹泻,或者经过医生诊断后,给予适当治疗的腹泻患儿,家长们在家里护理也要注意一点,很大程度上可以帮助宝宝们尽快康复,缩短病程,减少痛苦。
一 自制口服补液:米汤500ml(清汤)+食盐1.75g(半啤酒瓶盖);给孩子服下,慢慢喝,不着急, 能喝多少喝多少。不要崔孩子。可以很大成都少减少脱水的发生,纠正电解质
多喝水,一次配的米汤可以在4~6小时内喝完,喝完接着做。总之,补充水份很重要。(不是纯水)
不要把自己乱配的东西给宝宝喝,也不恩那个再这个方子里加牛奶啊饮料啊什么的,破坏盐的浓度!都不对!
 二 喂养注意卫生:不吃生冷食物、不直吹空调、温度不要太低等,保护胃部不着凉。
二 喂养注意卫生:不吃生冷食物、不直吹空调、温度不要太低等,保护胃部不着凉。
 三 饮食:吃最常见的,平时吃的,容易消化的食物。
不能禁食不吃!
很多家长觉得不能继续喂养,这是错误的。
而应该吃半流质食物!少量多餐,不再是按时按量了!而应该照顾患儿,按照他能承受的程度,少量多餐饮食。
三 饮食:吃最常见的,平时吃的,容易消化的食物。
不能禁食不吃!
很多家长觉得不能继续喂养,这是错误的。
而应该吃半流质食物!少量多餐,不再是按时按量了!而应该照顾患儿,按照他能承受的程度,少量多餐饮食。
四 不要盲目吃药打针:很多家长觉得生病了就需要吃药打针,这是错误的!
对于腹泻,很多时候,补充补液盐就够了。但,家长总顾虑、迷信药物打针才能好的错误观念,这是不可取的。
觉得肠炎就要消炎的家长有没有,消炎就要用消炎药,抗生素的家长有木有?这些都不对的。
五:呵护小屁屁,腹泻多了,屁屁太娇嫩,清洗时注意温柔些;平时保持干燥!
什么情况下要去医院看病呢?
 按照上述脱水严重程度的判断,发现属于重症的,不要拖延,去医院就诊。
按照上述脱水严重程度的判断,发现属于重症的,不要拖延,去医院就诊。
在家护理3日不见效;证明情况叫严重,或有其他问题的,去医院。
出现发热;病情持续发展,感染加重,单纯补液不足以控制病情,去医院。
大便出现脓血;不管是鲜红色的血便黑石暗黑色果酱样大便,都去医院。
小儿精神差、嗜睡、不吃不喝的。直接去医院。
上述的几种情况下,建议去医院,不可耽误病情。
家长们如何预防:
一:加强小儿的卫生管理,护理小儿可不是件轻松的事情,不仅要保护好小儿的卫生和小儿的餐具、奶瓶等的消毒,包括照护小儿的护理人,自己也要特别注意卫生才行。
二:一定要讲究卫生,要有良好的卫生习惯。饭前便后要洗手是必须的!洗手要用肥皂或吸收液(消);洗手有七步洗手法,每步要坚持15秒以上啊!
三:注意水质卫生,现在我们的地下水、水管道的卫生情况堪忧啊。不是不相信自来水厂,而是我们需要自己保护自己,他们也不能将各个因素都照顾到。最后,从水龙头出来的水,能直饮吗?我还是建议大家自己在家里最好能改造一下(在最末端);达到能够直接饮用的水质才好。
四:对于农村,或较偏远地区、或者大家外出旅游的时候,遇到没有洗手间的情况,怎么办?一定不要随地大小便!防止粪便污染环境!因为,很可能随地的大小便,经过一些列的长途跋涉,最终进入了我们的餐桌。
举例:路边有一陀粑粑,被路过昆虫粘到;再被吃了昆虫的鸟、动物沾染到;动物跑来跑去肯那个会带到周围的菜场、农场、厨房;甚至是风都可以的。在人们进行农作、加工的过程中,很肯能将已经被污染的器具食材混入了干净的那一列里面。。后面就不用我多说了吧。而,只要一点点一点点的污染物(肉眼难见)就可能含有数不清的微生物。最终导致发病!
五:变质食物不要吃!我想说的是,做饭不要再多做了。点菜也别再多点了。其实,大多数时候,我们都吃不完的,国家营养指南也提出了,一般我们吃七分饱就够了。从来没听说过,一定要吃的饱饱的,才对身体好嘛。很多人,为了避免浪费会多吃,多吃就会增加胃肠负担,甚至会留着,留到下一餐,甚至是隔天都有可能。但,这都大大降低了食物中营养成分,并且导致病菌的繁殖。
很多上一辈的人都有勤俭节约的好习惯。我很尊重,也值得我们学习!但,我建议从不要多点菜开始,而不是吃不下了还要吃,甚至热了好几次去吃。这都不好的。因为,食物坏在外面了,浪费钱。而坏的食物,太多的食物坏子肚子里面的了。会影响健康,甚至导致疾病。十次里有一次!去医院的药费就构你点十盘菜了吧。
六 保存食物要有道,要安全放心的保存食物,冷藏、加保鲜膜、加罩扣起来等,各种办法,尽量减少病菌的繁殖、减少苍蝇蚊子等昆虫的污染。
※ 本文为作者,辛苦原创,头条首发;如需转载,请联系作者!