欧洲危重患者侵袭性真菌病治疗指南(2019)
Martin-Loeches I, Antonelli M, Cuenca-Estrella M, et al. ESICM/ESCMID task force on practical management of invasive candidiasis in critically ill patients. Intensive Care Med (2019) 45:789–805
真菌治疗的定义如下。
- 预防性治疗( Prophylaxis therapies)。由于危重患者内在或者患者特异性危险因素(如免疫抑制),和/或转入后相关的危险因素(脓毒症休克、腹部外科手术、住ICU时间长和应用广谱抗菌药物治疗等),这些患者是发生侵袭性真菌病(invasive candidiasis,IC)的高危人群,进行预防性治疗。
- 抢先治疗(Pre-emptive therapies)。基于真菌标志物诊断具有IC风险的患者进行抢先治疗。ESCMID将抢先治疗定义为“对于有微生物学证据但没有证实为IC的患者进行的治疗”。最常用的工具仍是G试验和GM试验。一些研究者将抢先治疗定义为如果念珠菌负荷高就开始的治疗。
- 经验性治疗(Empirical therapy)。是指对于具有感染的症状和体征,同时具有ICU的特异性危险因素,而不管生物标记物如何的患者进行抗真菌治疗。
- 靶向/针对性治疗。针对因为微生物证实(如血培养)的念珠菌侵袭性感染而进行的治疗。
问题1 是否建议每天应用风险预测模型?
推荐:风险预测模型简单,阴性预测值高,应该用于确定高风险患者(强推荐,低证据级别)。
风险预测模型主要来自以下文献。
Pittet D, Monod M, Suter PM et al (1994) Candida colonization and subsequent infections in critically ill surgical patients. Ann Surg 220:751-758
Ostrosky-Zeichner L, Sable C, Sobel J et al (2007) Multicenter retrospective development and validation of a clinical prediction rule for nosocomial invasive candidiasis in the intensive care setting. Eur J Clin Microbiol Infect Dis 26:271-276.
Leon C, Ruiz-Santana S, Saavedra P et al (2006) A bedside scoring system (“Candida score”) for early antifungal treatment in nonneutropenic critically ill patients with Candida colonization. Crit Care Med 34:730–737.
Paphitou NI, Ostrosky-Zeichner L, Rex JH (2005) Rules for identifying patients at increased risk for candidal infections in the surgical intensive care unit: approach to developing practical criteria for systematic use in antifungal prophylaxis trials. Med Mycol 43:235-243
Dupont H, Bourichon A, Paugam-Burtz C et al (2003) Can yeast isolation in peritoneal fluid be predicted in intensive care unit patients with peritonitis? Crit Care Med 31:752–757.
Michalopoulos AS, Geroulanos S, Mentzelopoulos SD (2003) Determinants of candidemia and candidemia-related death in cardiothoracic ICU patients. Chest 124:2244-2255
Guillamet CV, Vazquez R, Micek ST et al (2015) Development and validation of a clinical prediction rule for candidemia in hospitalized patients with severe sepsis and septic shock. J Crit Care 30:715-720.
问题2 诊断IC的传统和非培养技术是什么?
推荐
- 如果临床怀疑IC,应对血液和其他体液中进行培养和微生物检测(最佳临床实践)。
- 将传统和非培养技术用于诊断IC(最佳临床实践)。
- 传统的培养技术(最佳临床实践)。
- PCR为基础的检测(弱推荐,低证据级别)。
- 小型化磁共振为基础的技术(Miniaturized-magnetic resonance-based technology)(弱推荐,低证据级别)。
- 血清学检测包括:G试验、GM试验和念珠菌抗体试验(弱推荐,低证据级别)。G试验阴性预测值好,可用于除外IC。
问题3 危重患者是否应用预防性抗真菌治疗?
推荐:反对对于危重患者进行常规预防性抗真菌治疗(弱推荐,中等证据级别)。
问题4 危重患者是否应用抢先性抗真菌治疗?
推荐:不建议对于危重患者进行抢先性抗真菌治疗(弱推荐,低证据级别)。
问题5 哪类危重患者应该应用经验性预防性抗真菌治疗?
推荐:
- 对于脓毒症休克合并多器官衰竭,同时有1个以上非消化道(泌尿系、口腔、喉、上呼吸道和下呼吸道、皮肤、引流管和手术部位)的念珠菌定植,可以考虑经验性预防性抗真菌治疗(强推荐,低证据级别)。
- 对于无脓毒症休克合并多器官衰竭,不应给与经验性预防性抗真菌治疗(强推荐,低证据级别)。
- 从呼吸道分离的念珠菌,一般不应开始治疗。但是如果明确存在肺部感染,也应该进行经验性预防性抗真菌治疗(最佳临床实践)。
- 为了限制经验性预防性抗真菌治疗,应该进行抗真菌监测。因为不恰当使用抗真菌药物会导致耐药(最佳临床实践)。
问题6 非粒缺危重患者的IC,一线治疗方案是什么?
推荐:
- 对于脓毒症休克合并多器官衰竭,合并IC的患者,棘白菌素是一线治疗方案(弱推荐,低证据级别)。
- 对于危重程度轻(无脓毒症休克和多器官衰竭)的患者,可以选用氟康唑(强推荐,低证据级别)。
- 接受氟康唑治疗的患者应该接受负荷剂量。负荷量12mg/kg,维持量6mg/kg(强推荐,低证据级别)。
问题7 多烯类在危重患者治疗中的地位是什么?
推荐:
- 对于证实或可疑IC的患者,因为肾毒性的原因,二性霉素B不应作为一线方案(强推荐,中等证据级别)。
- 如果棘白菌素类或唑类治疗失败,可以考虑应用脂质体-二性霉素B进行治疗(强推荐,中等证据级别)。
问题8 对于非粒缺危重患者,降阶梯和维持目前一线治疗的预后(临床治疗成功率和病死率)相似吗?
推荐
- 如果患者临床稳定,培养提示对氟康唑敏感,可以将棘白菌素降阶梯至氟康唑(强推荐,中等证据级别)。
- 如果中心静脉导管(CVC)或其他异物没有去除,不应将棘白菌素降阶梯(强推荐,中等证据级别)。
- 如果患者可疑IC,但在抗真菌治疗前的血培养和/或其他可疑部位的培养为阴性,建议停用抗真菌治疗(最佳临床实践)。
问题9 对于念珠菌血症和IC患者,抗真菌治疗的疗程是多长?
推荐
- 对于真菌血症,建议在第一次血培养阴性后至少14d(强推荐,低证据级别)。
- 对于IC,如果血培养阴性,建议治疗10-14d(弱推荐,低证据级别)。
- 对于出现IC的危重患者,应进行充分的病灶控制,如导管移除、合适的引流、外科去除感染灶等(强推荐,中等证据级别)。
- 对于出现IC的危重患者,如果病灶控制不充分,对于深部念珠菌感染治疗的疗程应个体化(最佳临床实践)。
- 对于CVC不能去除或其他异物不能去除的患者,因为生物被膜的缘故,不应将棘白菌素降阶梯至唑类(最佳临床实践)。
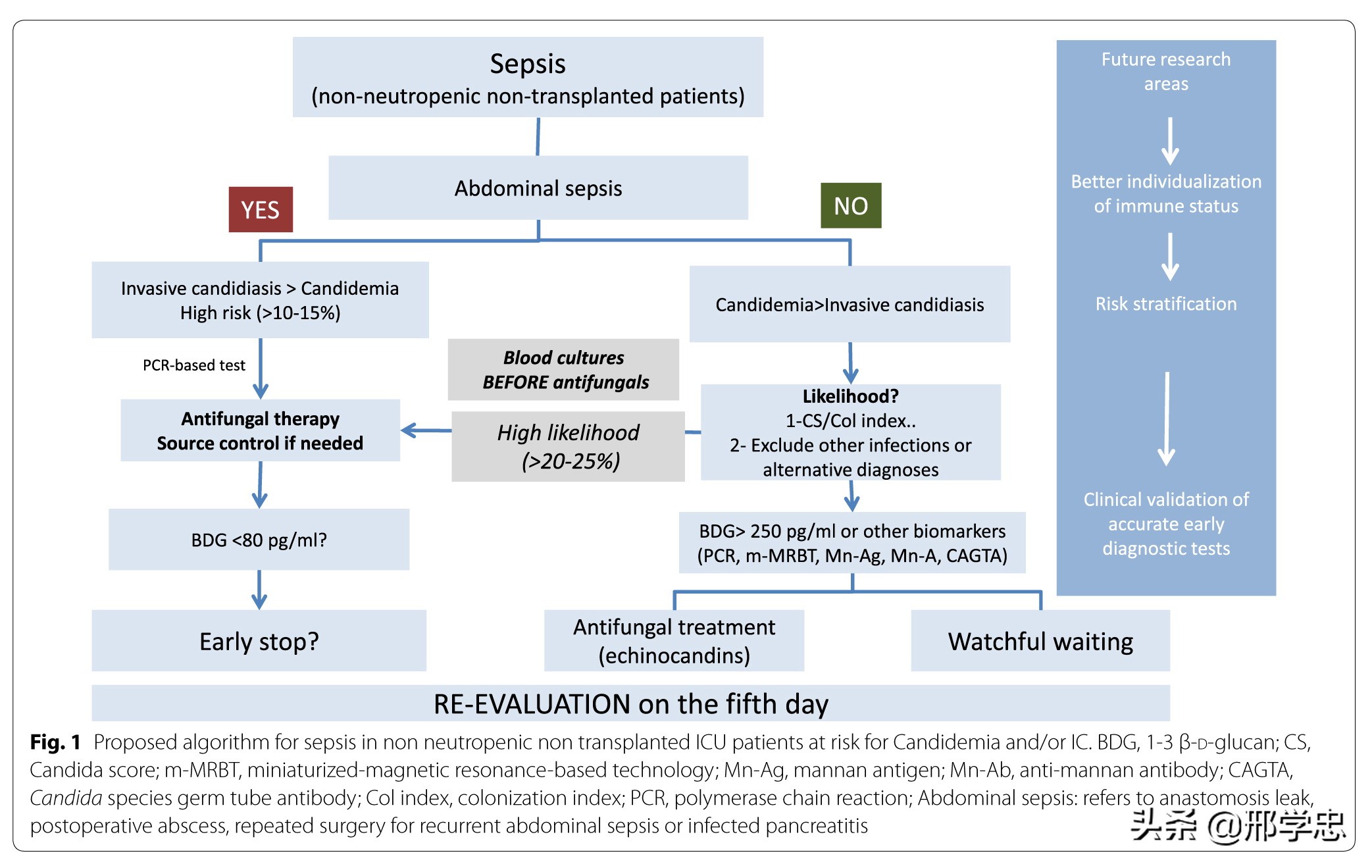
总结非粒缺非移植的ICU脓毒症患者具有真菌血症/侵袭性真菌病的治疗流程如下。