敏感性皮肤(Sensitive Skin,SS)特指皮肤在生理或病理条件下发生的一种高反应状态,主要发生于面部,临床表现为受到物理、化学、精神等因素刺激时皮肤易出现灼热、刺痛、瘙痒及紧绷感等主观症状,伴或不伴红斑、鳞屑、毛细血管扩张等客观体征。
敏感皮肤
敏感性皮肤在世界各国均有较高的发生率,欧洲为25.4%~89.9%,澳洲约为50%。女性发病率普遍高于男性,美洲女性为22.3%~50.9%,亚洲女性为40%~55.98%,我国女性约36.1%。
虽然敏感性皮肤的症状多是一过性,且不一定伴有局部皮损,但反复出现的刺痛、烧灼及瘙痒等不适症状常常显著影响患者的生活质量。
发生因素
个体因素
敏感性皮肤原因复杂,个体因素主要包括遗传、年龄、性别、激素水平和精神因素等。近年的研究表明敏感性皮肤与遗传相关,年轻人发病率高于老年人,女性高于男性。
外在因素
下列因素均可引发或加重敏感性皮肤,包括:①物理因素:如季节交替、温度变化、日晒等;②化学因素:如化妆品、清洁用品、消毒产品、空气污染物等;③医源性因素:如外用刺激*药性**物,局部长期大量外用糖皮质激素,某些激光治疗术后等。
其他皮肤病
敏感性皮肤也可继发于某些皮肤病,如激素依赖性皮炎、玫瑰*疮痤**、脂溢性皮炎、*疮痤**、接触性皮炎、特应性皮炎等。
敏感皮肤
发生机制
目前研究认为敏感性皮肤的发生是一种累及皮肤屏障-神经血管-免疫炎症的复杂过程。 在内在和外在因素的相互作用下,皮肤屏障功能受损,引起感觉神经传入信号增加,导致皮肤对外界刺激的反应性增强,引发皮肤免疫炎症反应。
皮肤屏障功能损伤
敏感性皮肤角质层结构不完整,表皮细胞间脂质含量不平衡,均可导致神经酰胺的含量减少。皮肤生理指标测试表明敏感性皮肤经表皮失水率(Trans Epidermal Water Loss,TEWL)增加,角质层含水量降低,均表明敏感性皮肤屏障功能受损。由于皮肤表面温度过低或过高(低于34℃或高于42℃)都会延迟皮肤屏障修复,故环境温度可以引发或加重敏感性皮肤。
皮肤感觉神经功能失调
皮肤神经末梢的保护能力减弱、神经纤维密度增加及感觉神经的反应性增高,三者相互作用,引起皮肤感觉神经功能失调,其发生与瞬时受体电位(Transient Receptor Potential,TRP) 家族激活有关。致敏的瞬时受体电位香草酸亚家族成员1(Transient Receptor Potential Vanilloid,TRPV1)可被生理或亚生理温度(低于TRPV1正常激活温度)激活,表现为温度的变化可致敏感性皮肤出现烧灼、刺痛及瘙痒症状。因TRPV1易被辣椒素激活,故常被称为辣椒素受体。
血管反应性增高
TRPV1表达于肥大细胞和角质形成细胞,内皮素(EndoThelin,ET)由内皮细胞和肥大细胞分泌并诱导肥大细胞脱颗粒导致神经源性的炎症。ET-1可诱导肿瘤坏死因子(TNF)-α和白介素(IL)-6的分泌,并促进血管内皮生长因子(VEGF)产生,使血管反应性增高,引发血管扩张。
免疫及炎症反应
TRPV1的活化不仅可以促进局部皮肤神经递质P物质,血管活性肠肽、神经降压肽和胰泌素等的释放,还可导致感觉神经末梢附近的角质形成细胞、肥大细胞释放IL-23和IL-31,并激活抗原提呈细胞和T细胞,从而引发皮肤免疫及炎症反应。
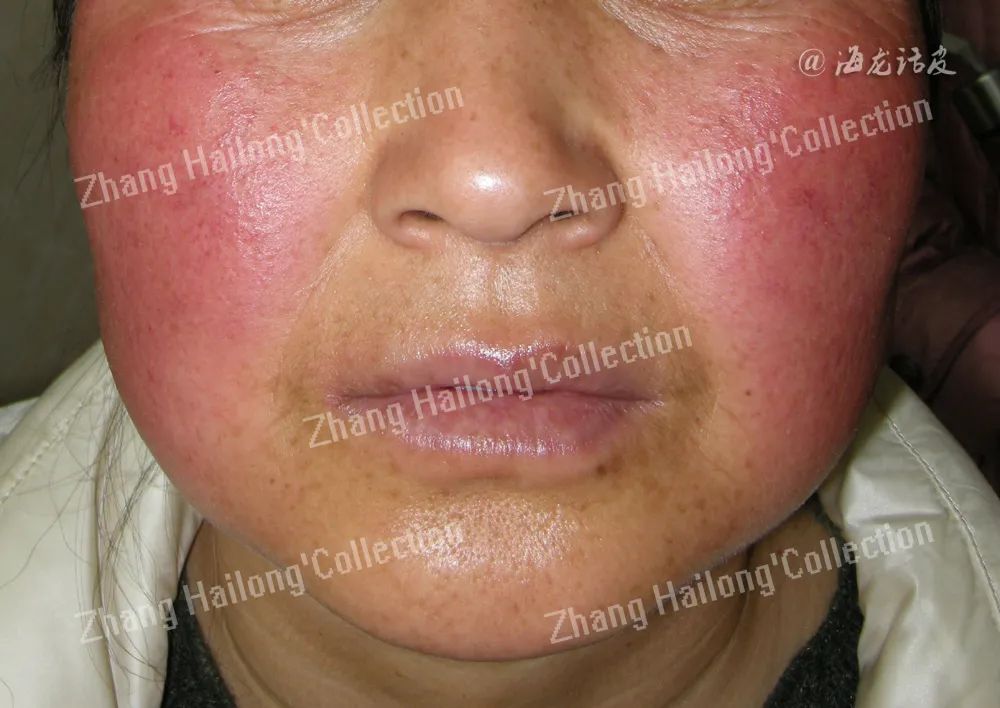
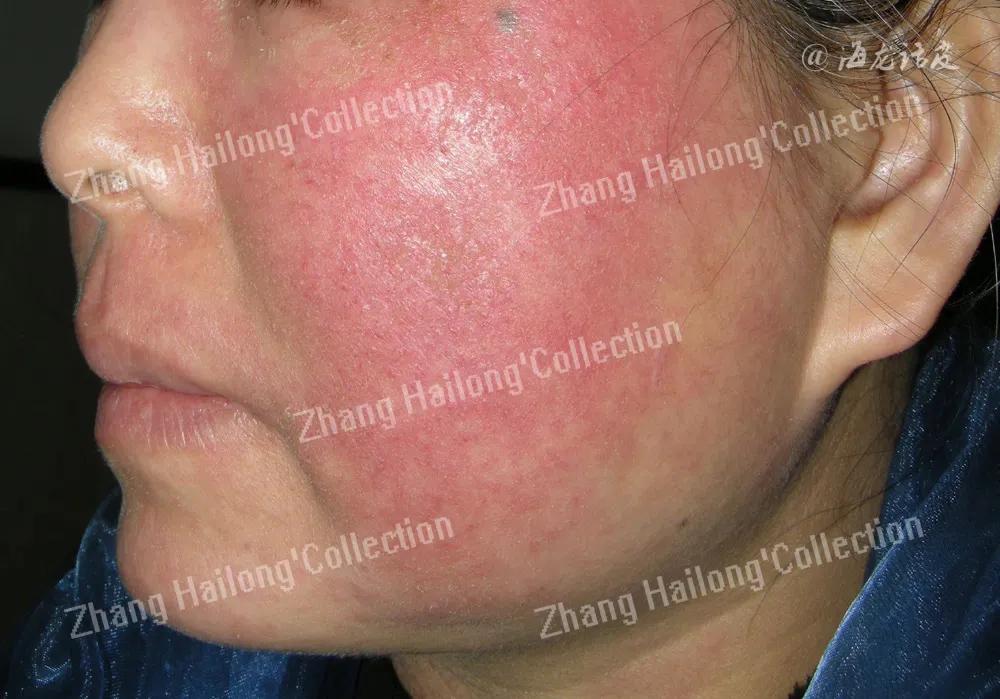
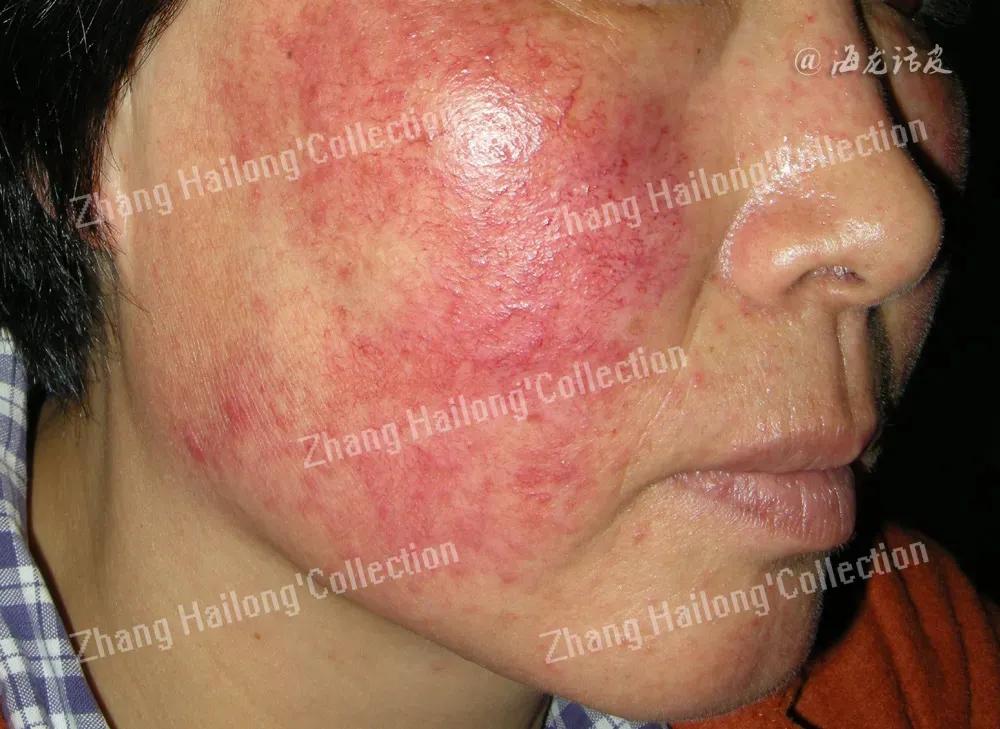
临床表现
主观症状
通常是受到物理、化学、精神等刺激后皮肤出现不同程度的灼热、刺痛、瘙痒及紧绷感等症状,持续数分钟甚至数小时,常常不能耐受普通护肤品。
敏感皮肤
客观体征
敏感性皮肤的外观大都基本正常,少数人面部皮肤可出现片状或弥漫性潮红、红斑、毛细血管扩张,可伴干燥,细小鳞屑。
评估方法
目前敏感性皮肤的评估主要有以下三种方法:
主观评估
首先让被调查者根据自己受到触发因素刺激时皮肤是否容易出现灼热、刺痛、瘙痒及紧绷感等主观症状,对皮肤的敏感状况进行自我评估,自己得出是否为敏感性皮肤。可能的触发因素:①物理因素:如季节交替、温度变化、日晒;②化学因素:如化妆品、清洁用品、消毒产品、维A酸等刺激性外用药、环境污染物(如雾霾、灰尘、尾气)等;③精神因素:如焦虑、抑郁等。
半主观评估
刺激试验作为一种半主观的方法目前已经被广泛用于敏感性皮肤的判定,常用的有乳酸刺痛试验,辣椒素试验等。
客观评估
客观评估主要应用无创性皮肤生理指标测试,可较好反应敏感性皮肤的严重程度或治疗效果。常用定量指标有:(1)经表皮失水率:间接反映皮肤角质层屏障功能,敏感性皮肤该数值常增高;(2) 角质层含水量:敏感性皮肤者该数值常降低;(3) pH值:敏感性皮肤pH值常升高;(4) 皮脂:主要检测皮脂腺来源的皮脂含量,敏感性皮肤皮脂量常降低;(5) 皮肤红斑指数:应用皮肤色度分光仪可间接测定皮肤表面红斑程度,敏感性皮肤的红斑相关参数常显著增高; (6) 局部血流速度和血流分布直方图:应用彩色多普勒血流仪测定局部血流状况,敏感性皮肤常有局部血流受阻表现。
治疗
总体原则是强化健康教育、促进皮肤屏障修复、降低神经血管高反应性和控制炎症反应等,以提高皮肤的耐受性为目的。
1.健康教育
敏感性皮肤极易反复发作,心理疏导和健康教育十分重要。应尽可能避免各种触发因素,如日晒、进食辛辣食物、饮酒、情绪波动、密闭的热环境等,避免滥用护肤品、化妆品等。
2.合理护肤
修复受损的皮肤屏障是治疗敏感性皮肤的重要措施。合理护肤要遵循温和清洁、舒缓保湿、严格防晒的原则。禁用祛角质产品,宜用温水洁面,每日洁面次数不宜过多。
3.物理治疗
冷喷、冷敷 对热刺激敏感的患者,可通过低温物理作用,收缩扩张的毛细血管,达到减轻炎症的目的。
红光和黄光 红光具有抗炎和促进皮肤屏障修复的作用;黄光可促进细胞新陈代谢,降低末梢神经纤维兴奋性。对于敏感性皮肤的各种症状起到缓解和治疗作用。
强脉冲光及射频 强脉冲光可通过热凝固作用封闭扩张的毛细血管和对表皮细胞的光调作用促进皮肤屏障功能修复,缓解皮肤敏感症状。射频可刺激真皮I、Ⅲ型胶原增生,提高皮肤的耐受性。
4.药物治疗
症状严重者可酌情配合药物治疗,对于灼热、刺痛、瘙痒及紧绷感显著者可选择抗炎、抗组胺、调节内分泌、中西医结合等药物治疗,对于伴有焦虑、抑郁状态者可酌情使用抗焦虑和抑郁类药物。
5.坚持治疗
皮肤屏障受损伴发的原发病往往是慢性病,治疗往往不是一蹴而就的,这就要求患者谨遵医嘱,依从性要高。
我们一般建议患者治疗周期一般在半年到一年左右,重在坚持,难在坚持,赢在坚持!在医生指导下配合治疗,保持耐心,树立信心,使皮肤能维持在一个良好的状态。
小结
总之,敏感性皮肤是一系列皮肤病的症状,而非一个独立的疾病。它可以由多种因素引起,包括一些皮肤病和亚临床表现的皮肤病,其中激素依赖性皮炎可能是其主要的潜在病因。认识到敏感性皮肤是潜在疾病伴发的皮肤状态,对于制定针对原发疾病的综合治疗方案有指导意义。#皮肤健康科普#
参考文献:中国敏感性皮肤诊治专家共识,中国皮肤性病学杂志,2017,31.