点击「神经介入在线」可快速关注

吴伟,医学博士,山东大学齐鲁医院脑血管科副教授,首届全国神经血管内治疗协作组成员,中国医师协会山东省神经内科分会委员,山东省中西医结合学会神经内科学分会委员,卫生部脑卒中筛查与防治工程基地医院专家委员会常务委员。

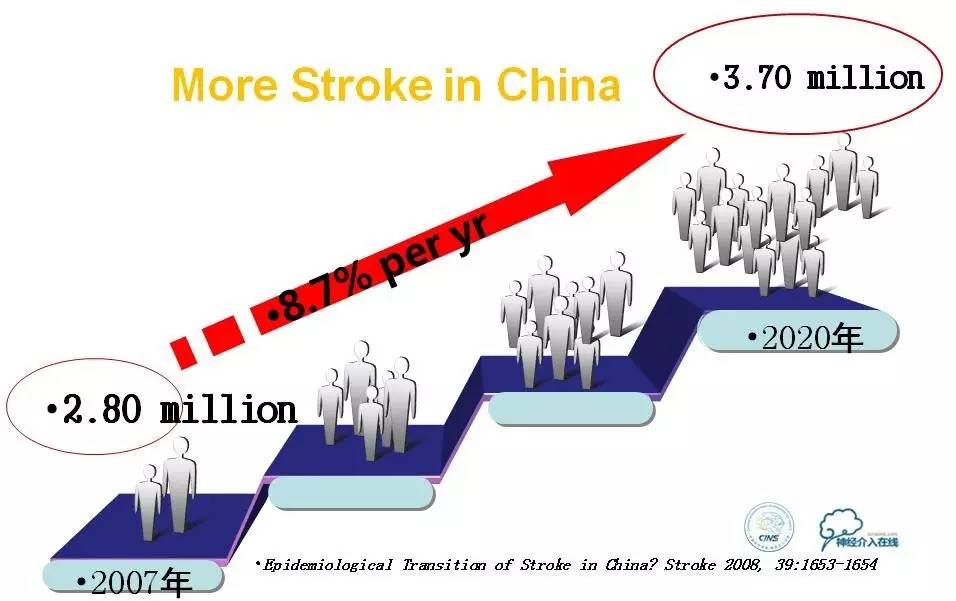
中国卒中现状不容乐观。
急性缺血性卒中的再通之旅
静脉内治疗
动脉内治疗
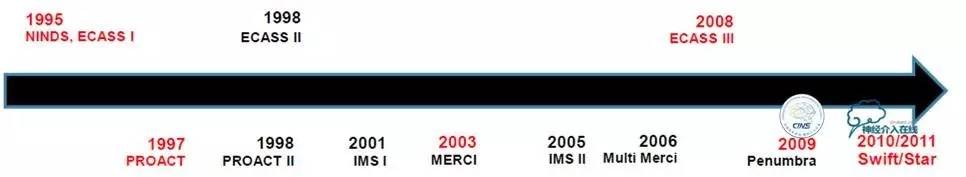
1.NINDS——已公认的症状发生3h内静脉注射tPA有效
2.ECASS Ⅲ——延长静脉溶栓治疗时间窗至4.5h
3.PROACT——动脉注射尿激酶原治疗急性MCA卒中能够增加再通率
4.SWIFT/STAR——SolitaireTMFR能够快速实现血管再通,简单有效
急性缺血性脑卒中救治的黄金1小时,必须分秒必争!
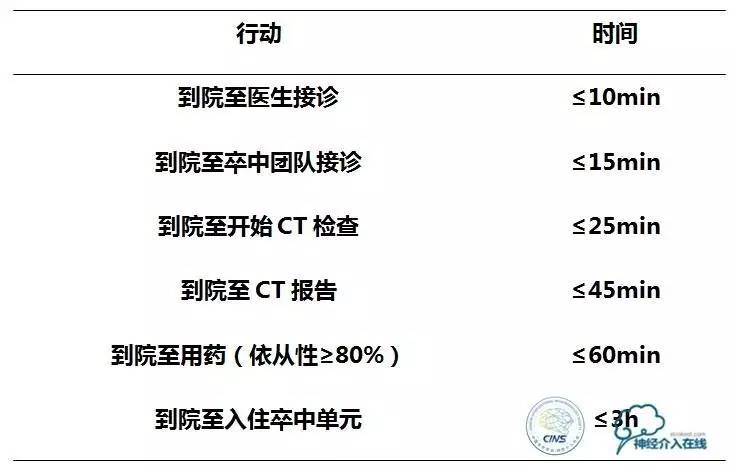
2013年美国ASA缺血性卒中的早期治疗指南要求患者到医院后的处理时间表
血管内治疗的寒冬——IMS-Ⅲ、MR RESCUE、SYNTHESIS。

IMS-Ⅲ
EndovascularTherapy after Intravenous t-PA versus t-PA Alone for Stroke
静脉溶栓联合血管内治疗与单独静脉溶栓治疗卒中的随机对照研究
MR RESCUE

SYNTHESIS

接下来,[WSO2014] MR CLEAN、[ISC2015] ESCAPE、[ISC2015] EXTEND-IA、[ISC2015] SWIFT PRIME、REVASCAT。
MR CLEAN
Multicenter randomized clinical trials of endovascular treatment of acute ischemic stroke in the Netherlands:
迎来急性脑梗死血管内治疗的春天
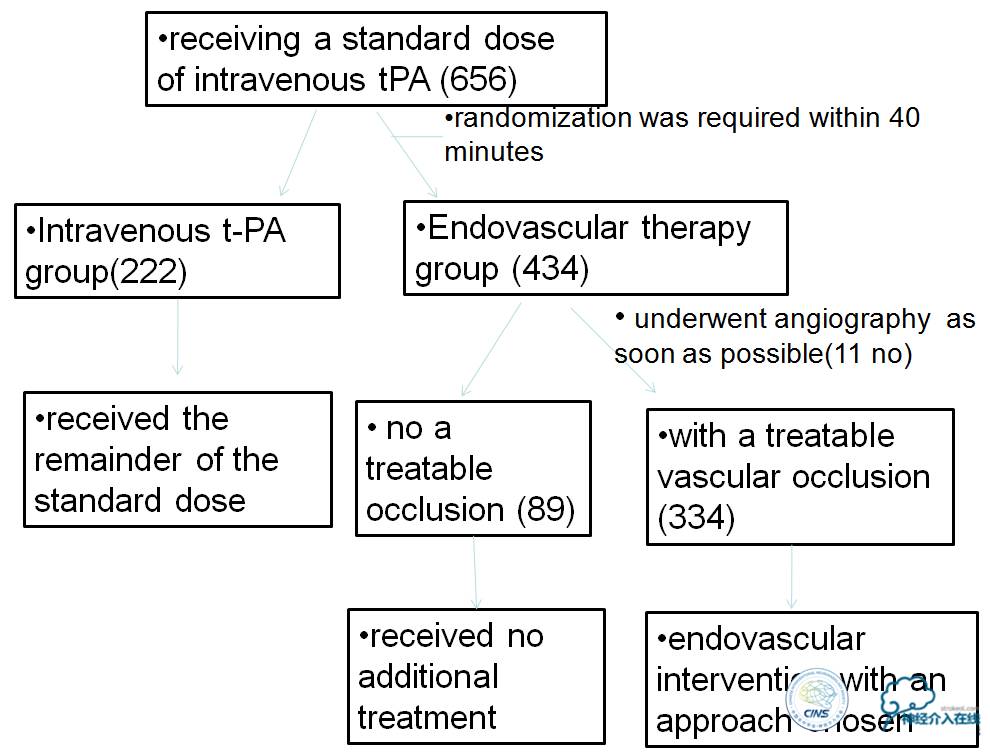
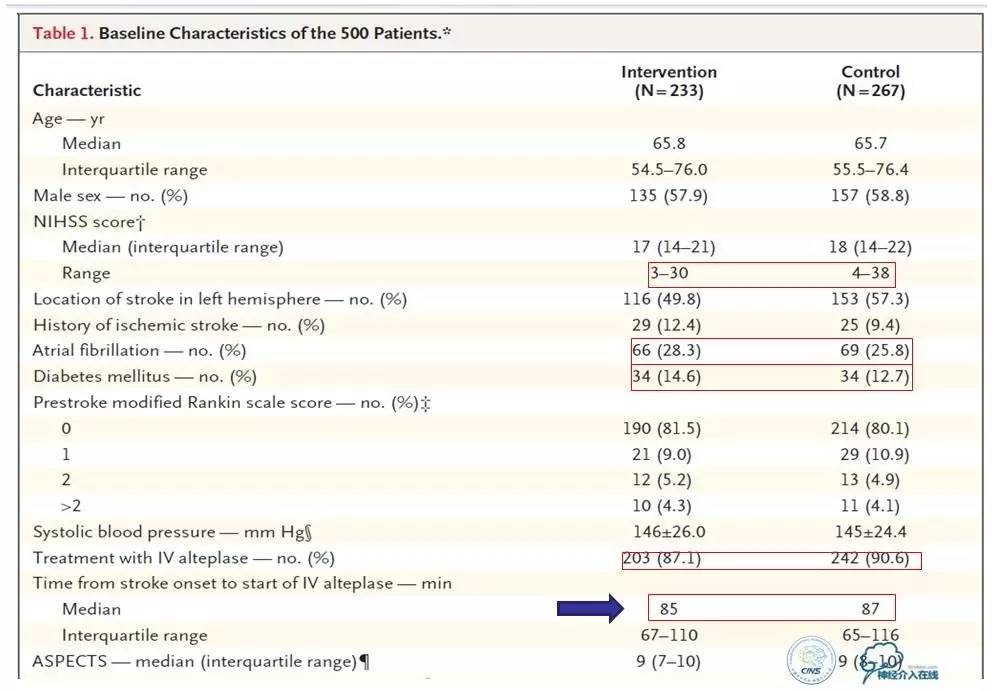
2015年1月发表于《新英格兰杂志》。研究在荷兰入组了500例患者,评估动脉内治疗加上标准治疗(包括tPA)较单纯标准治疗在治疗发病6h内的急性前循环近端动脉闭塞性卒中患者中是否更有效。其中,动脉内治疗组[动脉内溶栓和(或)机械治疗,机械治疗包括取栓、碎栓或者应用可回收支架]加标准治疗,另一组为对照组即标准治疗组。CTA、MRA、DSA证实为颈内动脉远端、大脑中动脉(M1或者M2段)、大脑前动脉(A1或者A2段)闭塞,NIHSS≥2分,年龄≥18岁的筛选后,总共有233人随机分到介入组,267人随机到对照组。

动脉内治疗方法:动脉内溶栓和(或)机械性血栓清除(碎栓、取栓、支架)。具体结果为,在介入组*共中**有196人实际经历了动脉内治疗(84.1%),88例患者全身麻醉;其中机械治疗有195人(具体为可回收支架190人,其他装置5人);动脉内溶栓1人(0.4%)。
结果
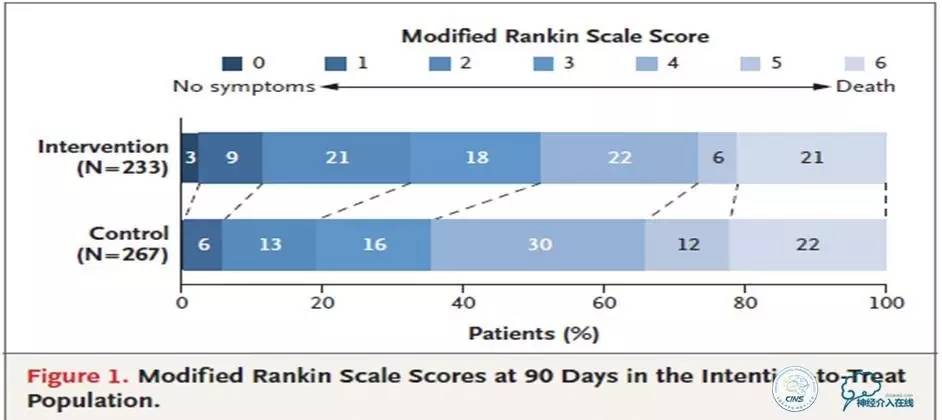
在改良Rankin量表分级上有统计学重大改变,单用rt-PA为4级,rt-PA加血管内介入治疗组为3级,具有统计学显著差异。第90天改良分级为0~2级,单用rt-PA组为19%,rt-PA加血管内介入治疗组为33%,具有统计学显著差异。
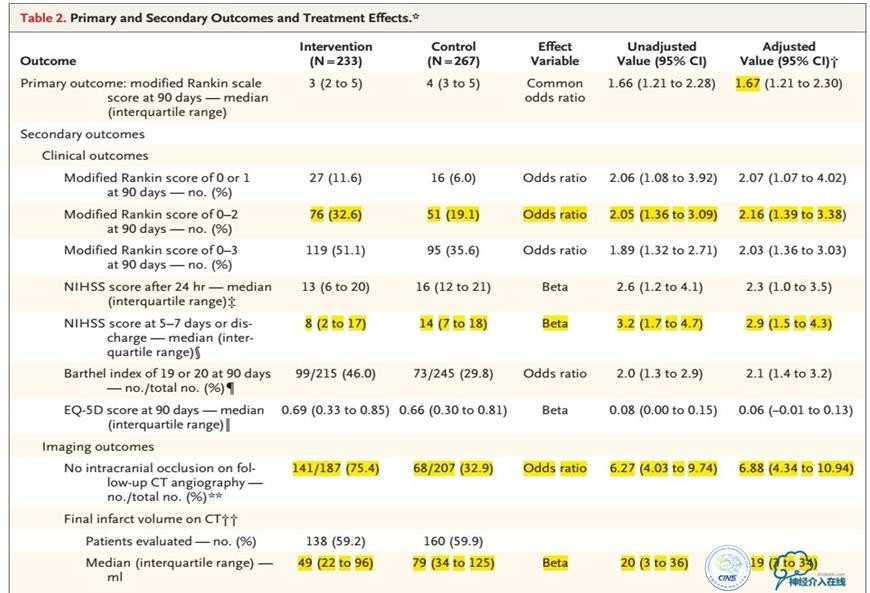
在能够自理(mRS评分0~2分)的患者比例比较方面,介入组和对照组的比例分别为32.6%和19.1%,调整后的比值比是2.16。次要终点指标方面,介入组也表现出获益作用。图中黄色部分分别为自理患者比例两组间的差别(32.6%vs.19.1%)、5~7天时的NIHSS评分区别(介入组比对照组更低)、再通率[介入组比对照组更高,75.4%vs.32.9%;另外,作者在补充材料里说明介入当时血管良好打通(mTICI评分介入成功标准为2b/3)的比例是58.7%]、最终梗死体积(介入组更小)。
安全性
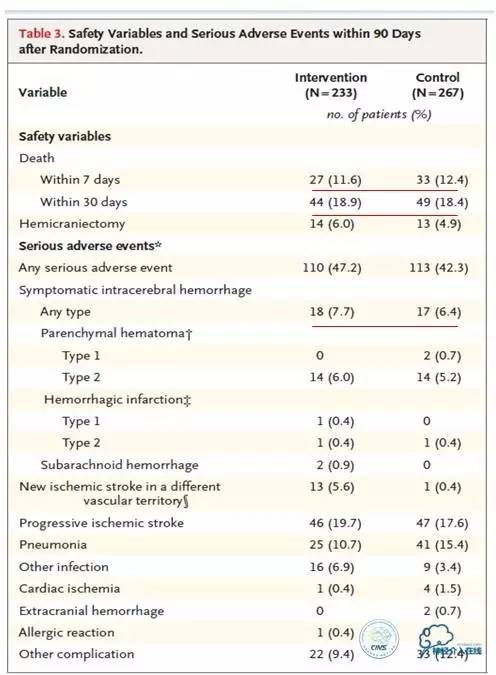
从本质上讲在这两组中,就出血和其他方面并发症的安全性而言,这些都是比较罕见的并且是均等的。
为什么?
-
由于两组都有接近90%的患者经历tPA静脉溶栓治疗,这就使MR CLEAN研究的人群类似于IMS-Ⅲ的研究,但是,MR CLEAN研究纳入的患者是经过CTA或者其他手段筛选过的颅内动脉闭塞患者,这可能是MR CLEAN阳性结果的一个原因,也可能是优于IMS-Ⅲ和SYNTHESIS扩展试验的一个地方。
-
MR CLEAN的成功,与广泛的CTA筛选患者、更快的治疗速度、采用新的血管内治疗方式(81.5%的患者应用了可回收支架)是分不开的。
-
血管再通时间。MR CLEAN(血管内治疗急性缺血性卒中)试验的一项新的分析强调快速治疗时间的重要性——每治疗延迟1h,良好预后机会迅速下降。MR CLEAN研究中,症状发作至血管内治疗的平均时间为256min。11.5%的患者在3h内接受治疗,45%在3~4.5h接受治疗,44%在4.5~6h内接受治疗。置信区间在6h19min时出现交叉,表明这个时间点之后的再灌注获益不再显著。当进行治疗时间分析时,结果显示类似趋势,尽管没有达到统计学意义。
-
总之,MR CLEAN试验表明,前循环近端颅内动脉闭塞性急性缺血性卒中发病6h内,给予动脉内治疗是安全、有效的。
SolitaireTM FR血流重建装置

操作步骤
输送SolitaireTMFR
持续推进SolitaireTMFR直至其远端放射显影标记超过血栓,与微导管marker重合,并确保血栓位于支架有效长度的中后段。需要注意,如果推送过程中遇到额外阻力,应停止推送,确认受阻原因,在阻力存在下清醒推送可能导致装置破坏和(或)患者受损害。
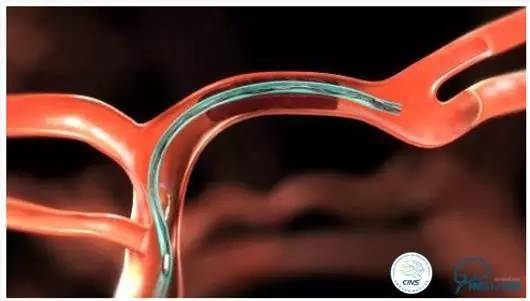
定位与释放(临时支架成形术)
释放SolitaireTMFR
固定推送导丝以保持支架在原位不动,同时将微导管向近端方向收回,尽量缓慢,减少血栓切割,避免远端栓塞。
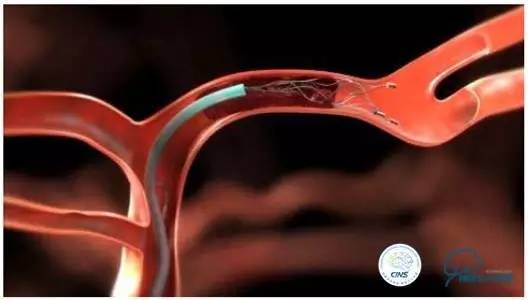
定位与释放(临时支架成形术)
确保支架完全释放
微导管头端必须撤至SolitaireTMFR近端放射显影标志完全暴露。
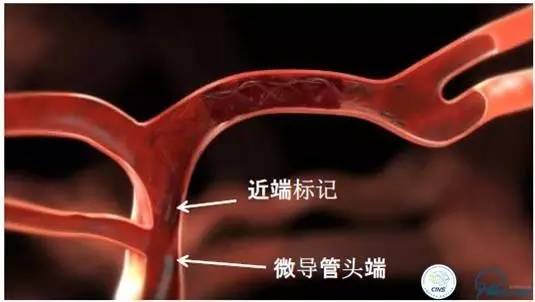

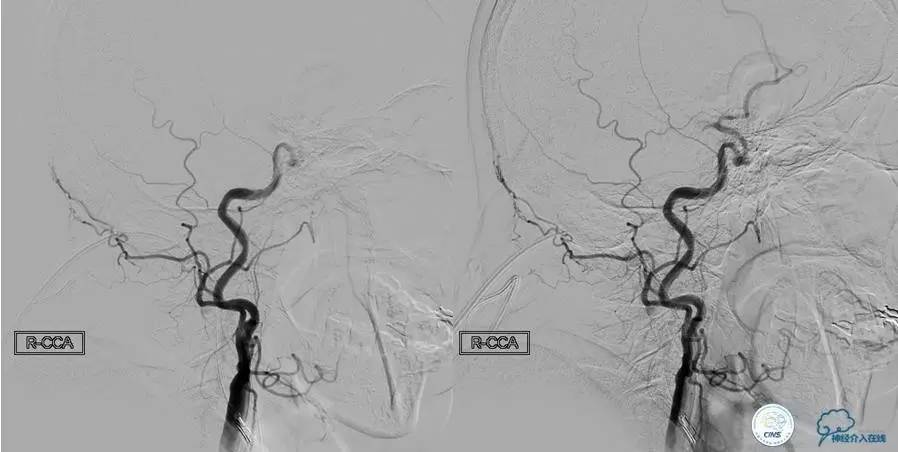
▼右M1闭塞-机械取栓
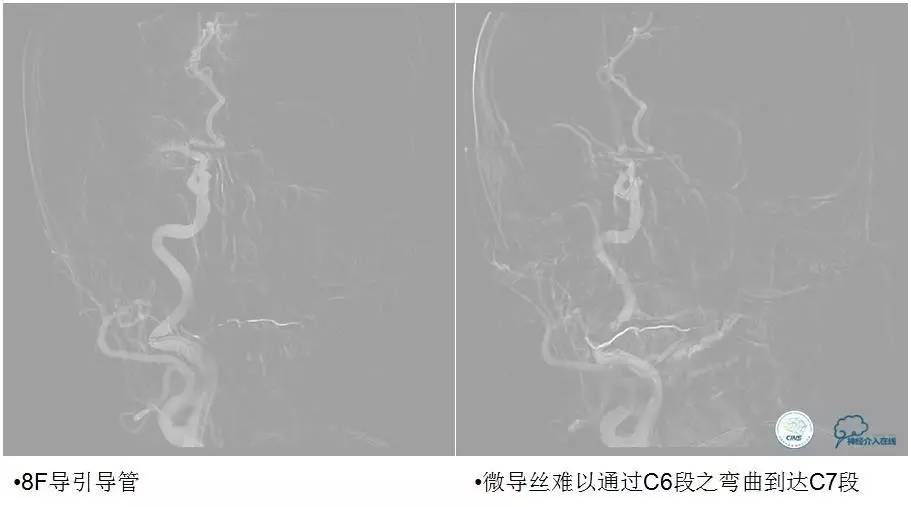
▼6F Neuron经8F导引导管
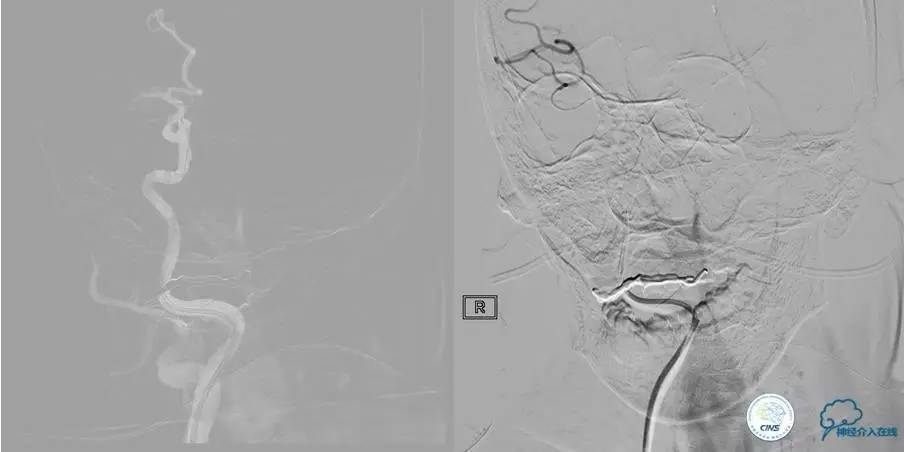
▼Solitaire FR到位
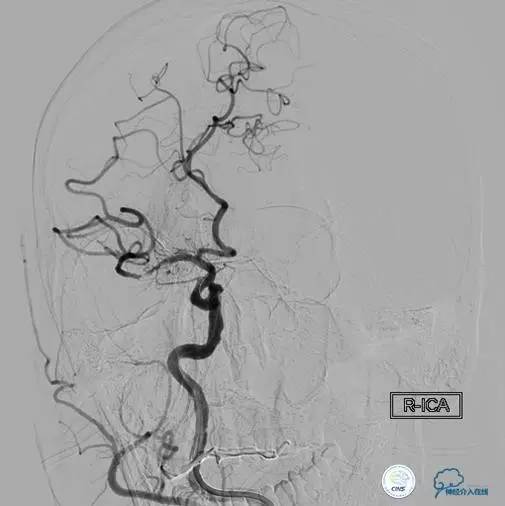
▼取出Solitiare后
▼术后第2天颈部+颅脑CTA
ESCAPE
血管内治疗降低缺血性卒中患者死亡率
ESCAPE研究设计伊始提出的问题是“我可以对这个患者实施血管内治疗吗”。共纳入加拿大(11家)、美国(6家)、韩国(3家)、英国(1家)和爱尔兰(1家)的22家中心。入组患者随机分为标准内科治疗组和标准内科治疗+血管内治疗组。入组患者若符合静脉tPA溶栓,则首先行tPA溶栓直接入组。影像评估的要求是小梗死灶、近端颅内动脉闭塞、经CT及血管造影(CTA)评估有较好的侧支循环。该研究的关键在于2个时间点的控制,即从行CT检查到股动脉穿刺60min、到第1次再通90min。该研究在MR CLEAN研究发布后被数据安全委员会叫停,理由是血管内治疗组效果太好而不需继续入组病例。
Goyal博士:卒中治疗将会出现革命性变化。
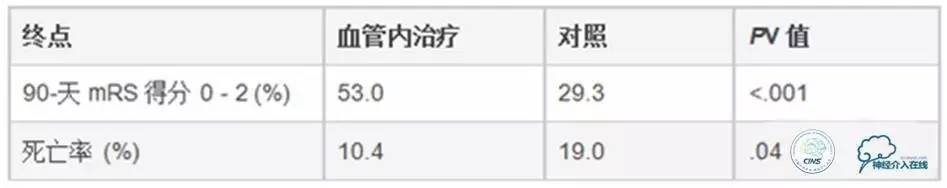
在ESCAPE 3期试验中,316例大动脉阻塞的卒中患者被随机分配至标准治疗组(包括组织纤溶酶原激活物,tPA)或标准治疗合并血管内治疗组。血管内治疗未规定特殊设备,但大多数患者(86%)使用可回收支架。试验运用多相计算机断层血管造影排除患者的较大梗死中心区或侧支循环不良情况。血管内治疗组从研究CT到第一次再灌注的平均时间为84min。
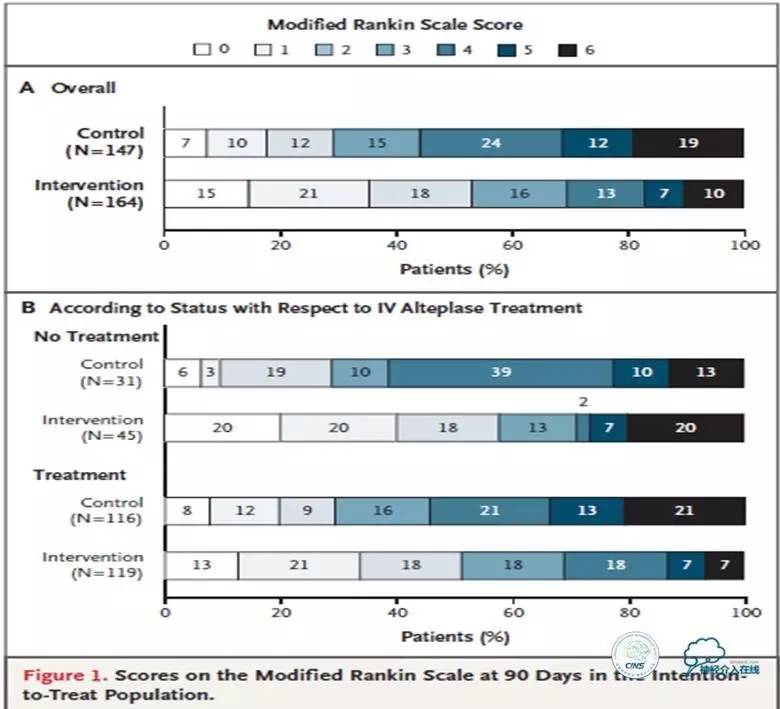
主要结局是对改良Rankin量表(mRS)得分变化的分析——支持血管内治疗方法,优势比2.6(95%置信区间,1.7~3.8)。而且,血管内治疗组达到良好功能结局(90天mRS得分0~2)的患者明显更多,死亡率也明显更低。血管内治疗组患者症状性脑出血的发生率为3.6%,对照组为2.7%,无统计学差异。
Michael Hill(ESCAPE试验作者,来自卡尔加里大学)列出ESCAPE试验中血管内治疗成功的三个关键因素:
-
医生需要判断并选择可能获益的患者;
-
快速反应治疗时间,这要求良好的团队精神;
-
最新的血管内治疗技术,可以实现高灌注率。
这三个因素缺一不可。
EXTEND-IA
卒中血管内治疗的“巨大获益”
EXTEND-IA研究目的是观察使用先进的影像学选择病例技术、新取栓装置和尽早干预是否会改善患者预后。2012年8月—2014年8月,共有10家(澳大利亚9家,新西兰1家)研究中心入组了70例患者(每组35例),随机分为标准内科组和血管内支架取栓组。该研究强调术前影像学评估,基于CT灌注成像,所有入组患者颈内动脉或大脑中动脉都有闭塞,且核心梗死体积小于70ml。
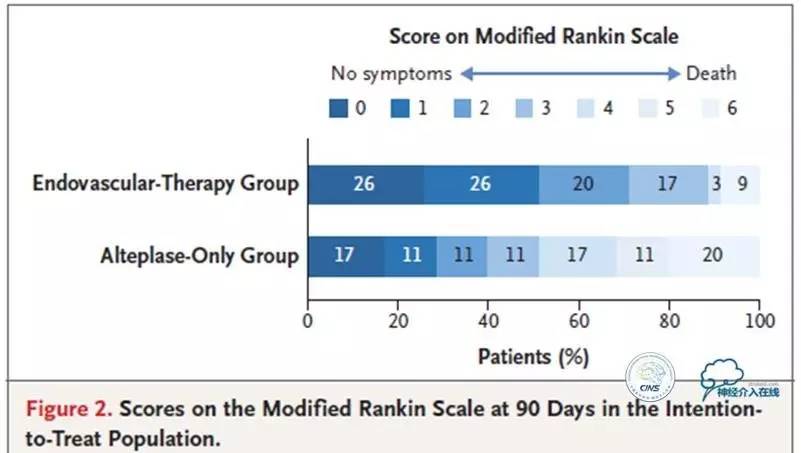
支架取栓组100%接受了治疗,而阿替普酶单一治疗组中有37%的患者在24h内接受了再灌注治疗;支架取栓组24h内再灌注90%及以上的患者比例为89%,阿替普酶单一治疗组为34%;支架取栓组71%的患者90天随访得到良好预后,而阿替普酶单一治疗组这一比例只有40%。两组间死亡或症状性颅内出血发生率无显著差异。该结果提示,血管内支架取栓能够显著改善急性缺血性卒中患者预后。
共同主要结局是24h再灌注及早期神经疾病改善,定义为NIHHSS得分减少8个点以上或3天时得分为0或3。次要结局是90天改良Rankin量表功能得分。
该试验在70例(每组35例)患者获益后提前终止,各组随机分配100例。
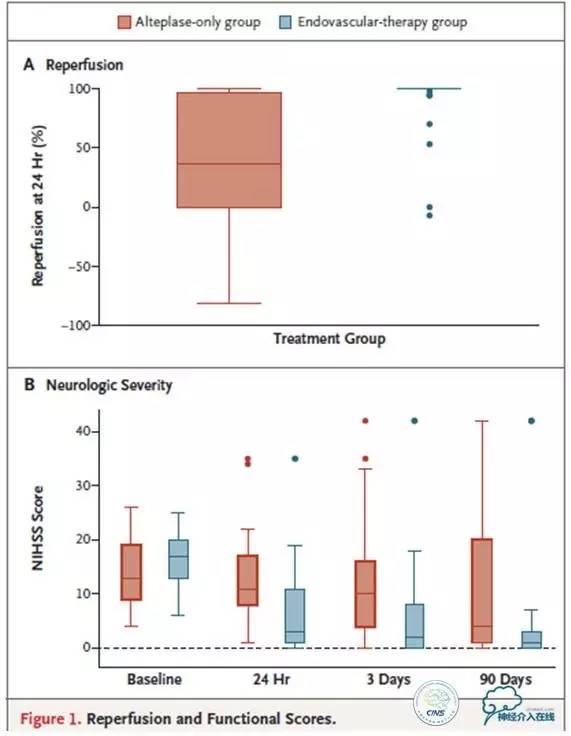
90天功能性独立定义为改良Rankin量表得分为0~2,出现于71%的支架取栓组患者vs.40%的阿替普酶单一治疗组患者。组间死亡或症状性颅内出血发生率无显著差异。
SWIFT PRIME
支架取栓术治疗卒中更有效
39个欧洲和美国卒中中心,预期入组患者750例,研究血管内机械取栓是否优于标准内科治疗。但在MR CLEAN研究结果公布后,数据安全委员会开会叫停研究。2012年11月—2015年1月共入组196例患者。
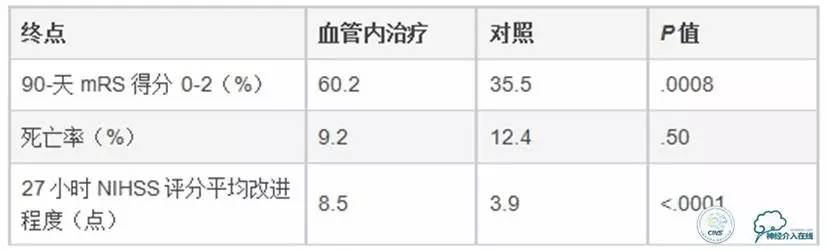
SWIFT PRIME试验表明,在急性缺血性卒中患者中,对大血管前循环闭塞者给予溶栓治疗和Solitaire支架取栓术治疗可减少3个月时卒中致残率并增加患者存活率和功能独立性。该研究从成像到腹股沟穿刺仅用时58min,从影像学评估完成到第一次取栓平均时间87min,从症状发作至第一次取栓平均用时252min,完成了快速灌注。每100例接受治疗的患者中有39例患者具有更好的3个月残疾结局,优于tPA单一治疗组(长期随访中只有25例实现功能独立)。
SWIFT PRIME的主要终点是改良Rankin量表的致残率大幅度降低(P=0.0002)。3个月时患者存活比例和免于重大致残(mRS 0~2)比例显著改善,与27h美国国立卫生研究院卒中量表(NIHSS)评分平均改进程度相一致。
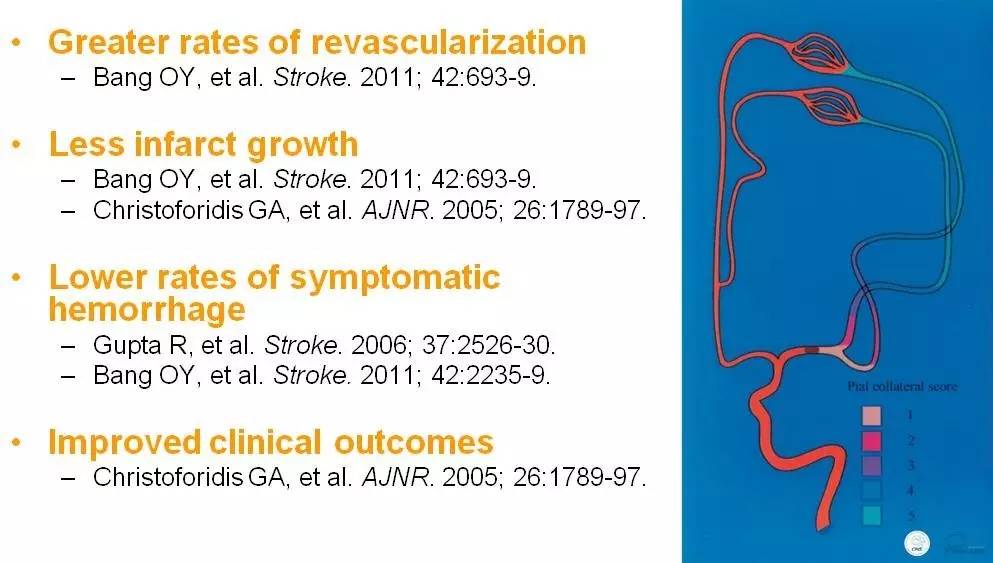
血管内治疗后,侧支循环良好➜结局良好
研究
侧支血流能预测急性缺血性卒中患者血管内治疗的效果

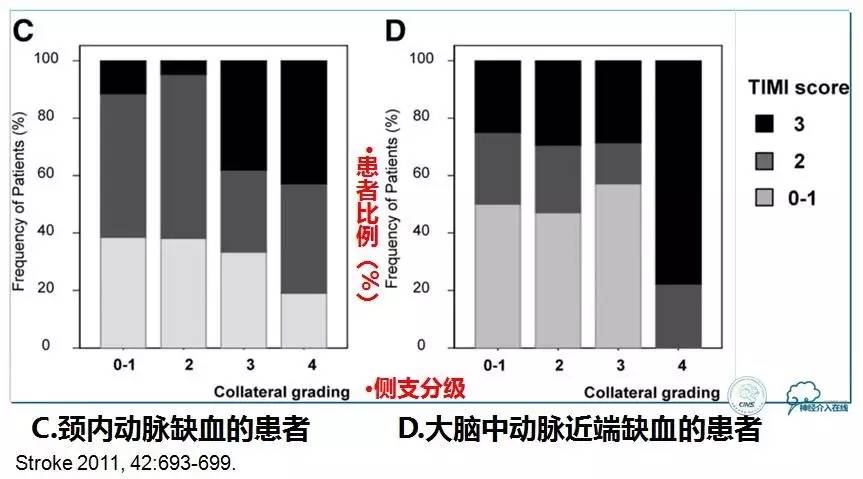
2所大学医院卒中中心的222名患者,138名来自美国,84名来自韩国,均为大脑中动脉区域缺血。血管内治疗包括动脉内溶栓和(或)机械取栓切除。血管再通的程度根据TIMI(thrombolysis in myocardial infarction)评分分为3(血管完全再通),2(血管部分再通),1(血管极少再通),0(血管未再通)。脑侧支功能按ASITN/SIR标准评分分为0~4分,0分最差,4分最好。
▼侧支循环功能越好的患者,其血管完全再通的比例越高。
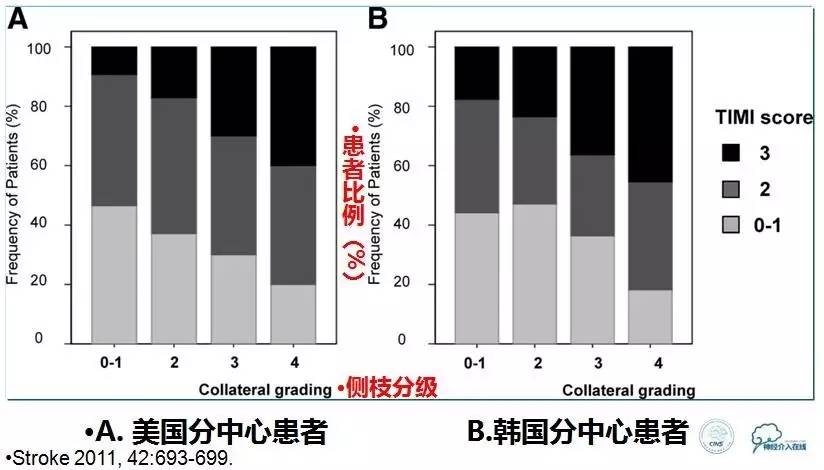
▼无论采取哪种血管内治疗方式,侧支循环功能与血管完全再通的患者比例成正比。

▼不同病变部位,侧支循环功能与血管完全再通的患者比例成正比。
研究
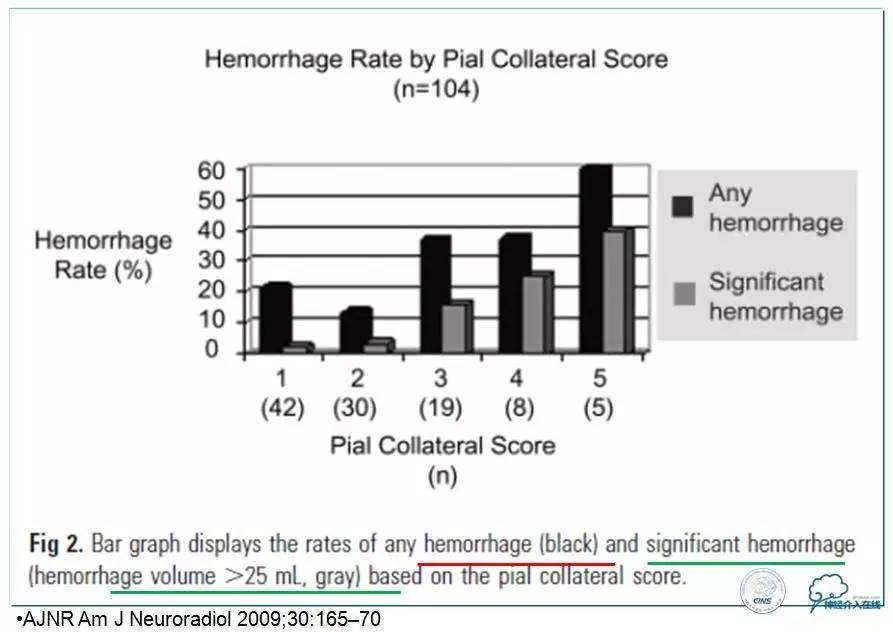
急性缺血性卒中动脉内溶栓后出血转化的预测因素:软脑膜侧支的角色

AJNR Am J Neuroradiol 2009;30:165-70.
1995年5月—2007年4月,入组104名患者。患者平均年龄为68岁,平均基线NIHSS为16分,平均溶栓前时间为285min;动脉内溶栓药物包括tPA、UK、Pro-UK;闭塞血管区域包括大脑中动脉、颈内动脉、基底动脉、大脑前动脉和小脑后下动脉;脑软脑膜侧支功能按类似于ASITN/SIR标准评分分为1~5分,1分最好、5分最差。其中,Good为1~2分,Poor为3~5分。
▼软脑膜侧支功能越好的患者,其脑内任何出血和显著出血的发生率越低。

研究
CT血管造影所见软脑膜侧支血管功能是预测卒中合并颅内大血管闭塞患者长期功能预后的可靠因子

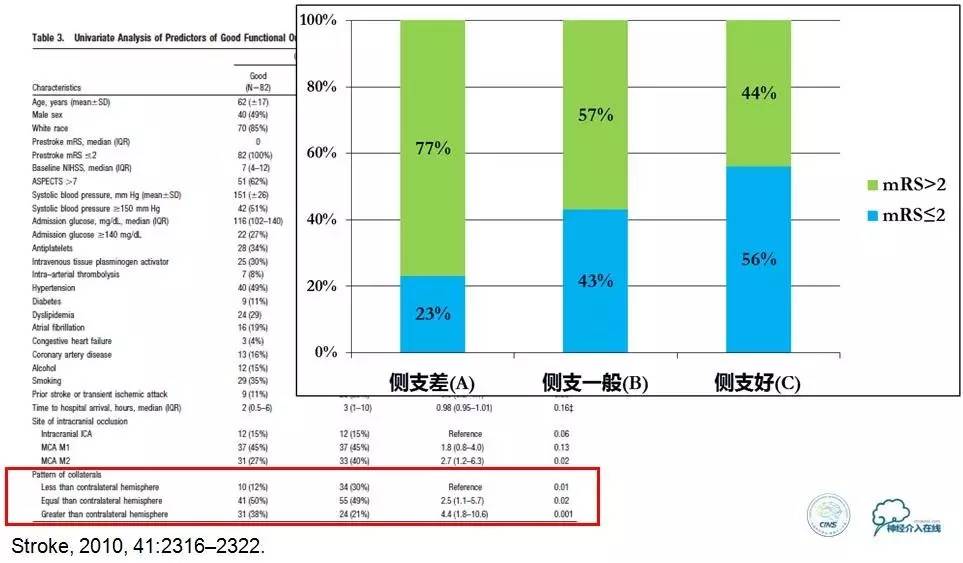
两所大学附属医院的196名颈内动脉和(或)大脑动脉(M1或M2段)完全闭合的患者,平均年龄(69±17)岁,NIHSS评分13。使用CT血管造影评价软脑膜侧支血管功能分级,分成3个级别:*级A**,软脑膜侧支比非缺血对侧差;B级,软脑膜侧支与非缺血对侧一样好;C级,软脑膜侧支比非缺血对侧好。采用一元和多元分析评价患者软脑膜侧支循环功能与6个月良好预后(mRS评分≤2)的相关性。
▼软脑膜侧支功能好的患者,其6个月后长期功能预后良好(mRs≤2)的比例更高。
病例一
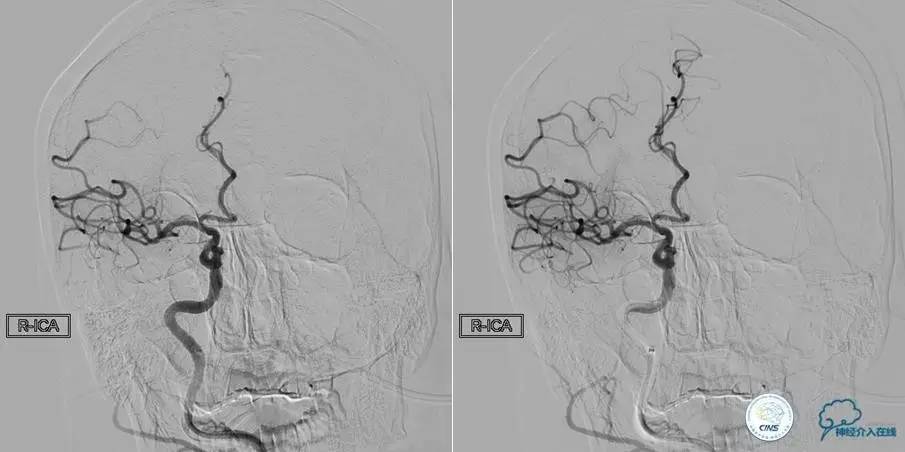
患者:侯XX,男性,64岁。因“持续性头晕8天”于2014-11-27入我院。
现病史:患者8天前无明显诱因出现头晕,旋转性,持续性,休息时可减轻,体位变化时加重,肢体活动正常,无恶心、呕吐、听力下降,无视物重影,无肢体抽搐。入院2天前当地脑血管造影示“右椎动脉狭窄”,给予药物治疗,具体不详,效果差,转来我院。饮食、大小便正常,体重无明显变化。
既往史:高血压、糖尿病病史20余年,胰岛素治疗,控制一般。无嗜烟酒史。10年前右胫骨骨折病史。
查体:老年男性,神志清、精神可。语言流利。双肺呼吸音清,心率60次/分,各瓣膜听诊区无杂音。两侧瞳孔等大等圆,对光可,各向运动无明显受限,上视、水平时可见眼球震颤。两侧鼻唇沟对称,伸舌居中。两侧肢体肌力5级。肌张力正常。无明显感觉减退。四肢腱反射对称。共济失调征(-)。双侧病理征(-),脑膜刺激征(-)。
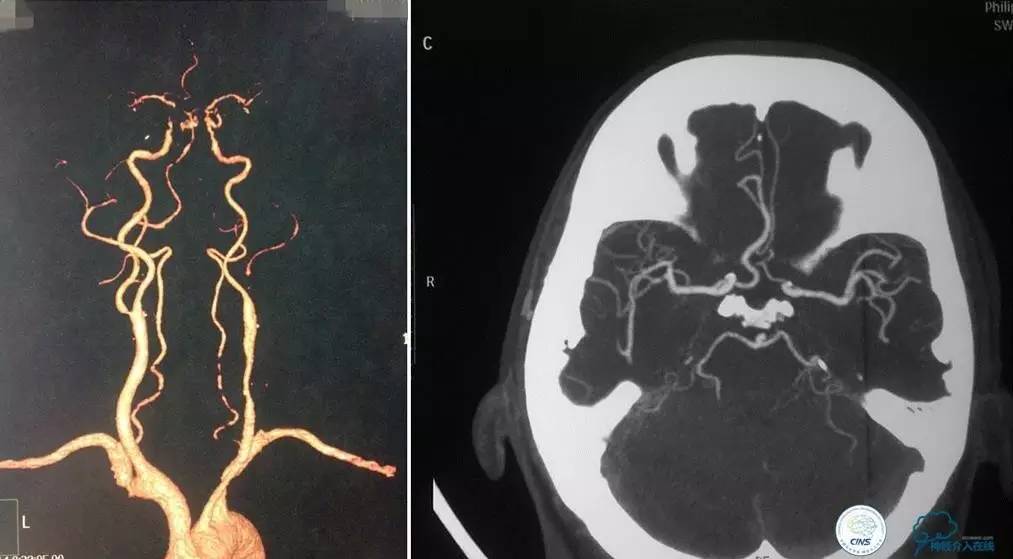
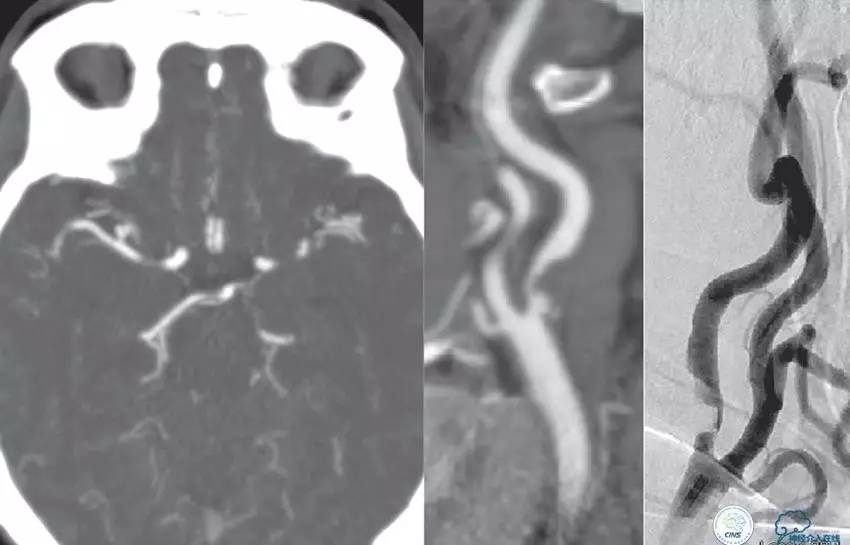
▼影像学资料
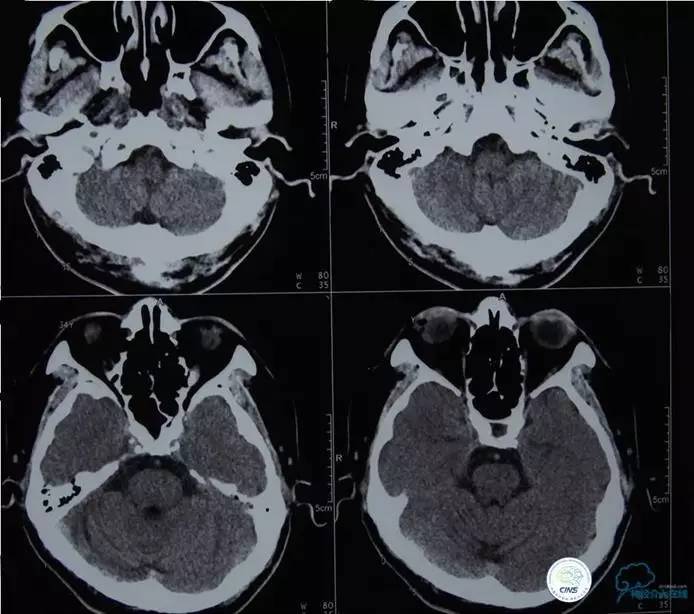
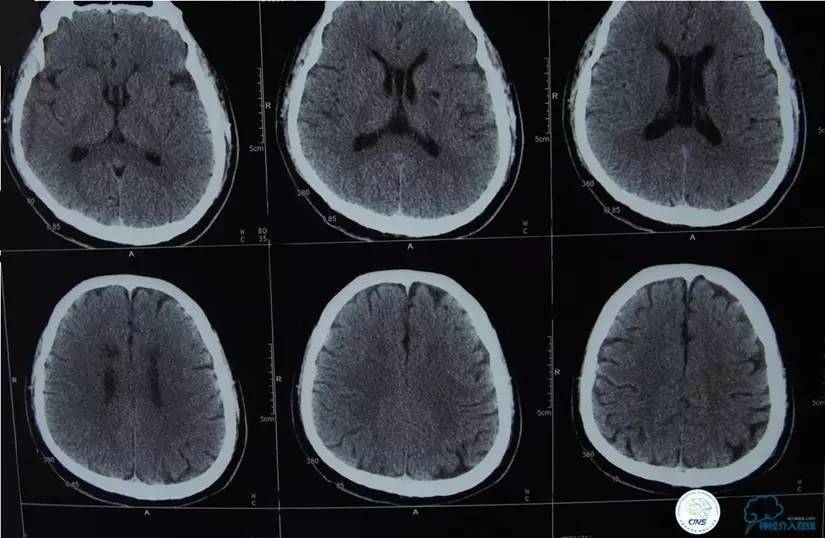
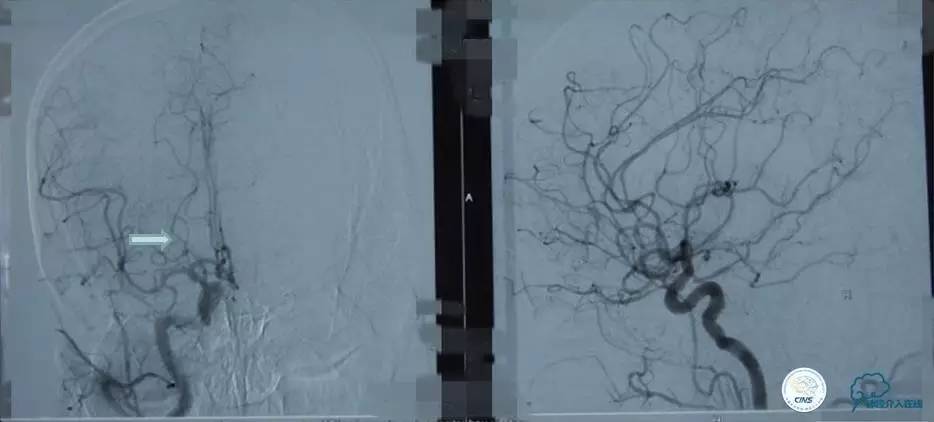
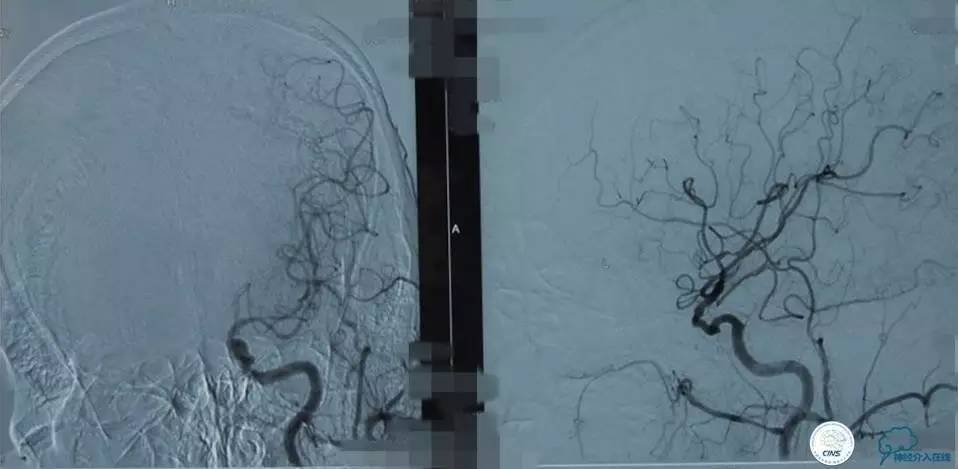
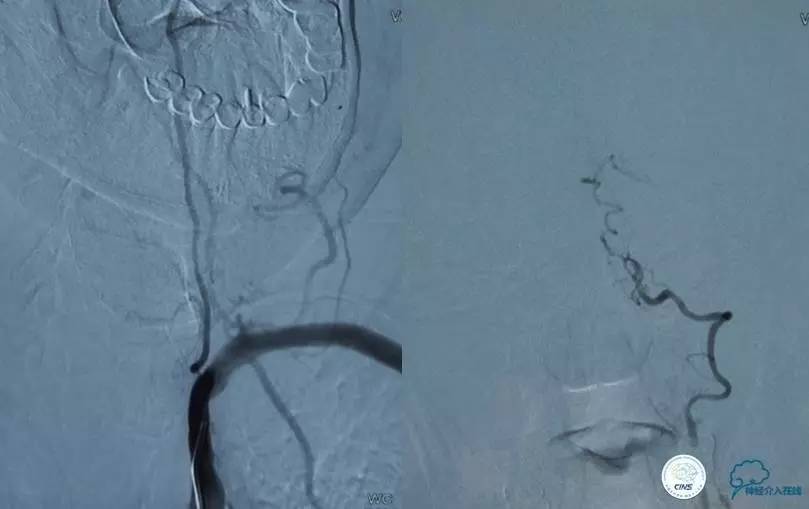
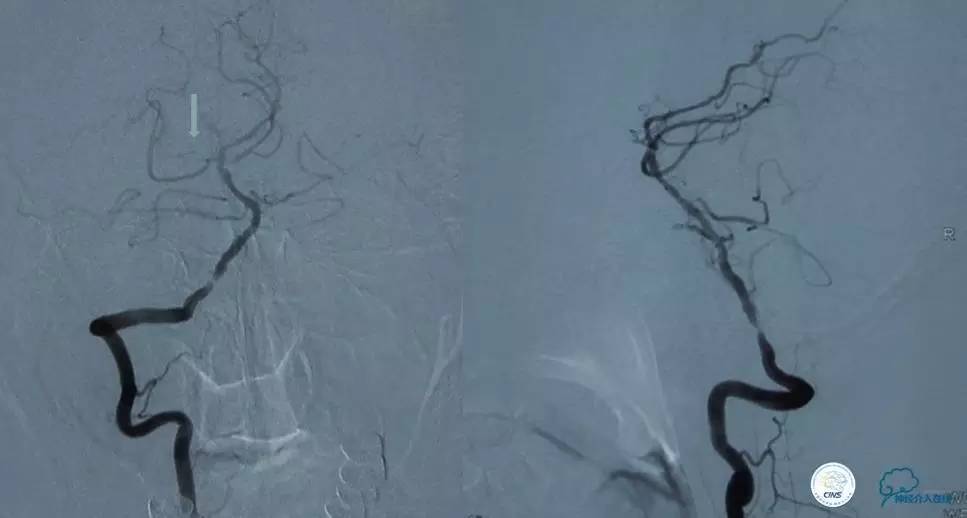
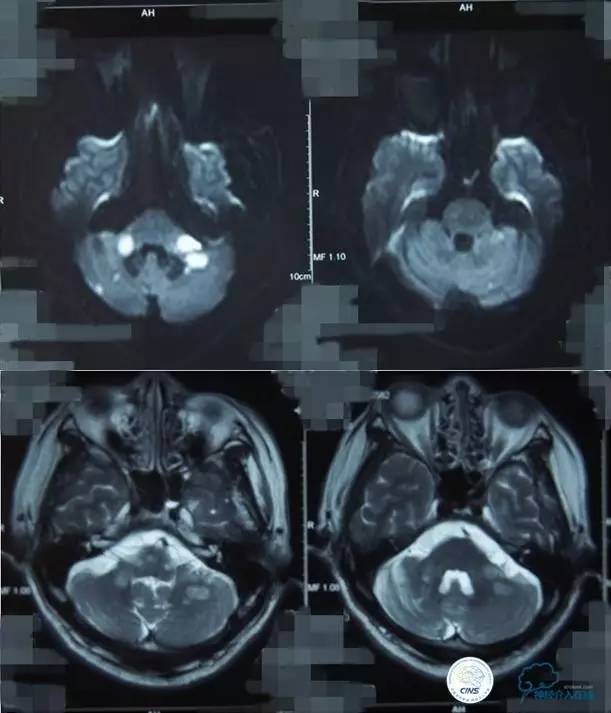
入院后,患者症状稍有加重,出现走路不稳,查体发现两手指鼻不稳。行颅脑MRI检查。给予双抗血小板、调脂、改善脑循环、营养神经等药物治疗。立普妥20mg qn。实验室检查:LDL-C:3.31mmol/L。
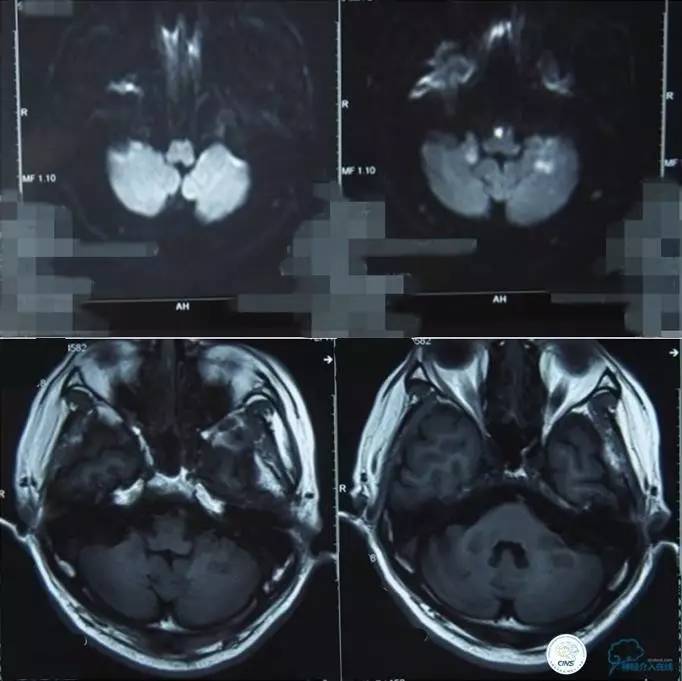
▼颅脑CT灌注扫描
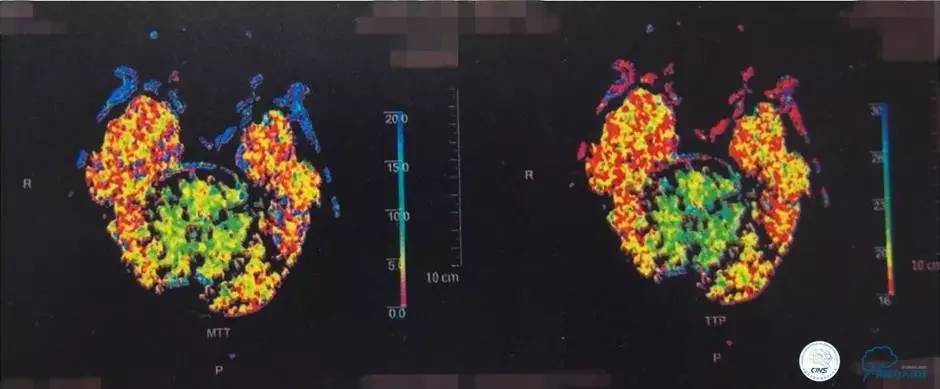
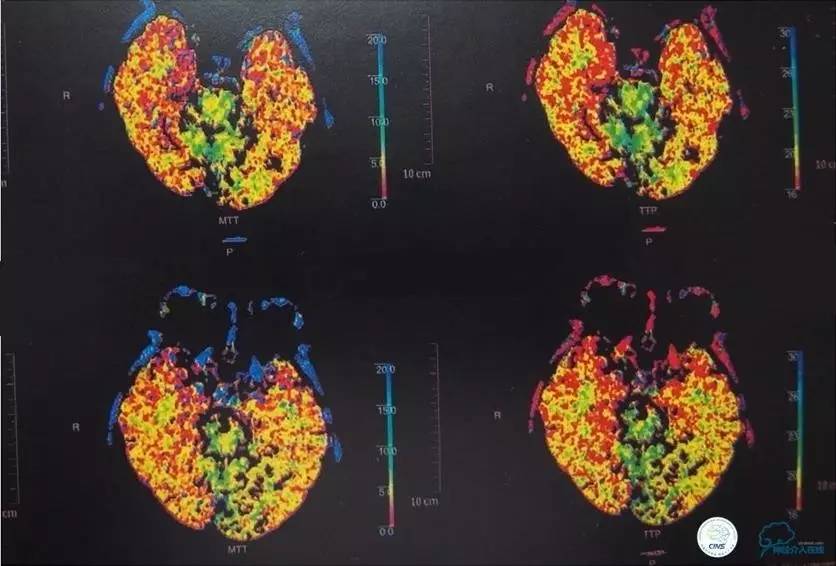
▼2014-12-08
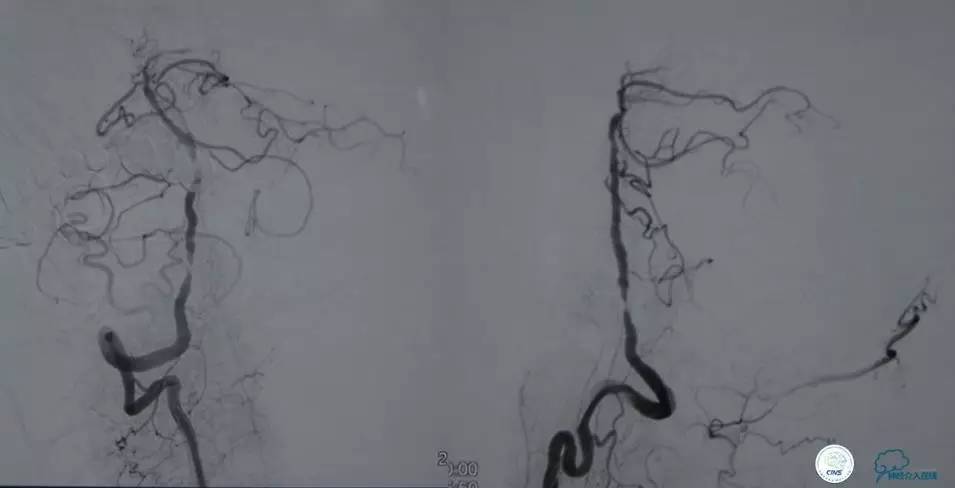
▼Apollo 3.0*13mm
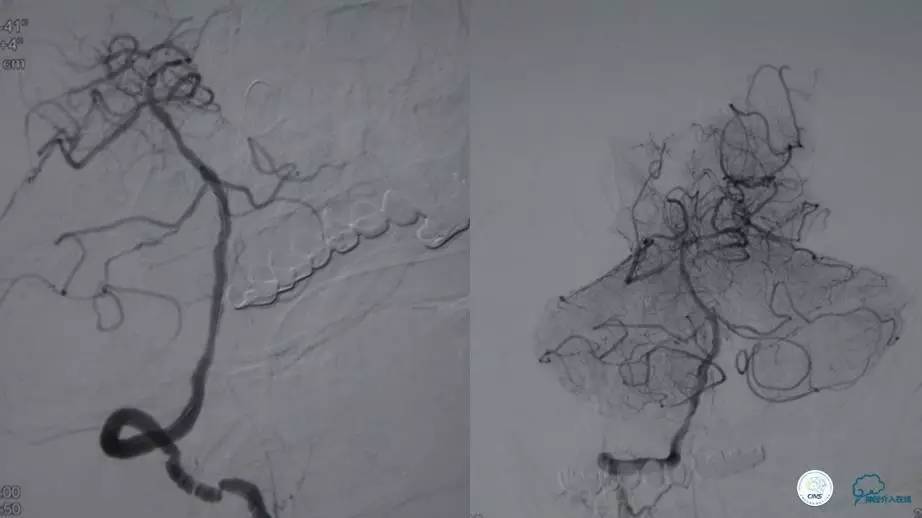
病例二
脑梗死急性期血管内取栓
患者:徐XX,男,38岁,既往高血压病史1年。
现病史:患者2012年11月26日,2:00PM左右无明显原因出现头晕,不伴头痛,无视物成双,症状持续存在,无明显好转,遂到当地医院就诊,颅脑CT未见出血。5:50PM出现左侧肢体活动失灵,手脚不能活动,伴有左侧口角歪斜,无肢体抽搐及意识障碍,言语尚可。9:00PM左右到我院急诊室,述途中肢体一度恢复活动。
查体:两侧瞳孔等大等圆,对光反射灵敏。左侧肢体肌力2级。NIHSS评分8分,急诊查心电图、血常规、肝肾功、凝血四项、心肌酶等未见明显异常。急诊颅脑CT未见出血。

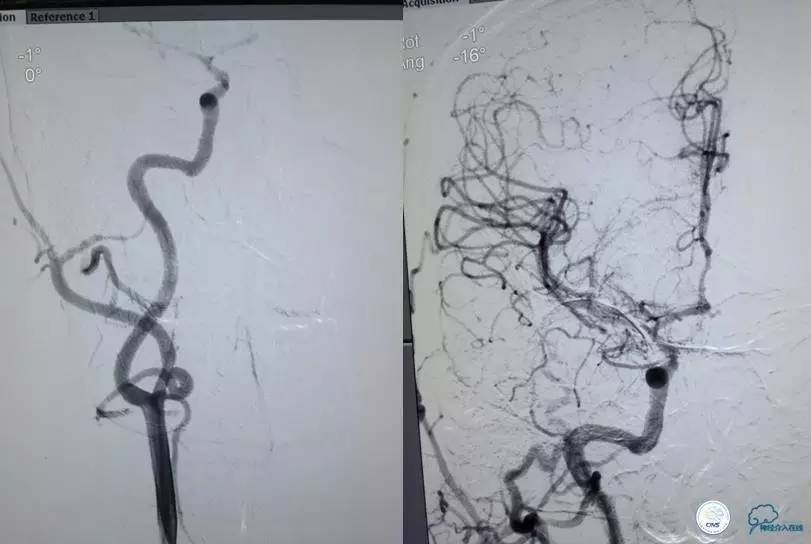
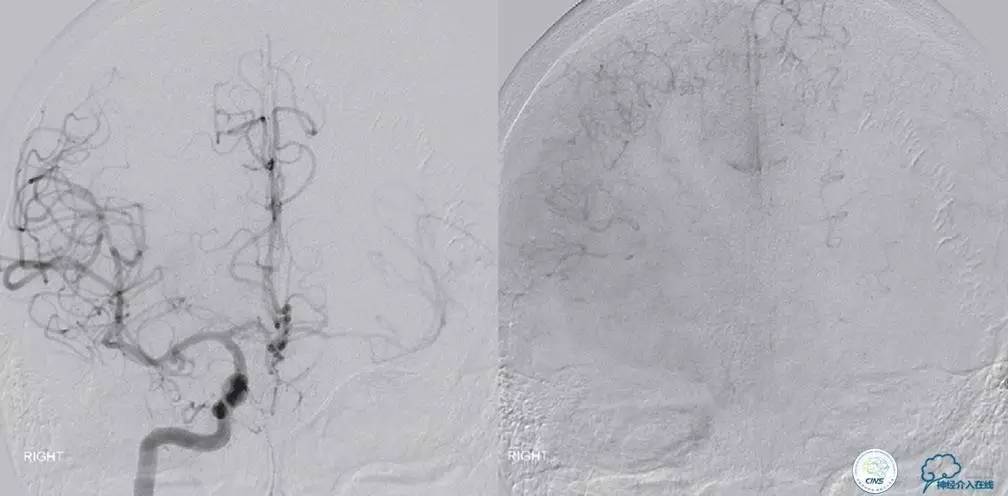
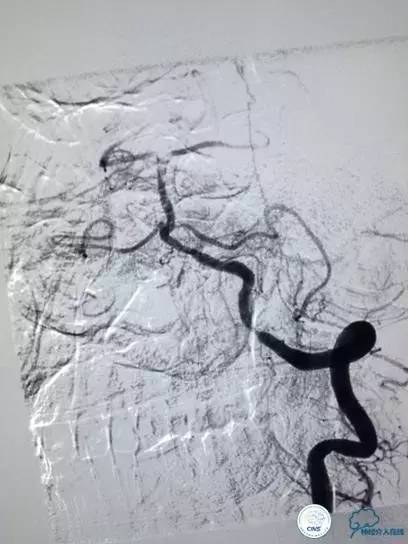
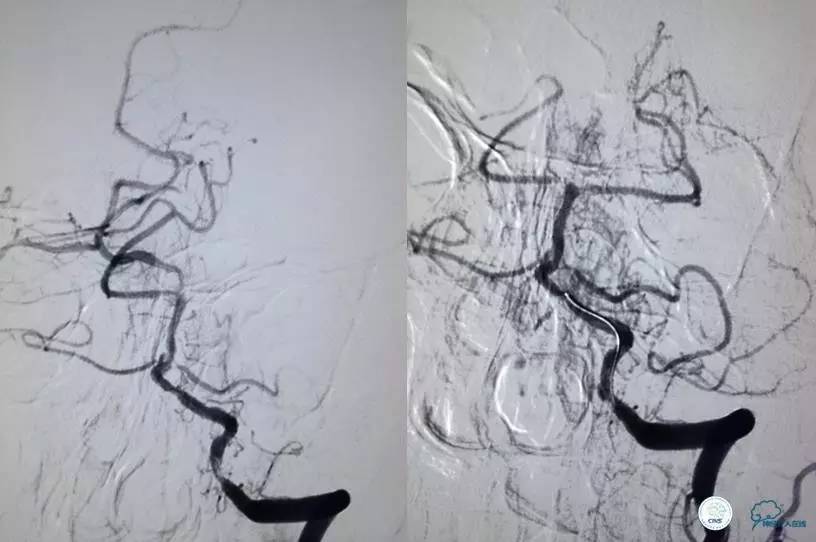
▼L-CCA
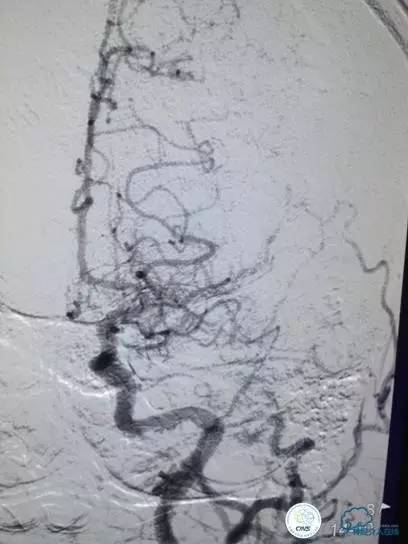
检查右侧肢体肌力,未见明显异常。
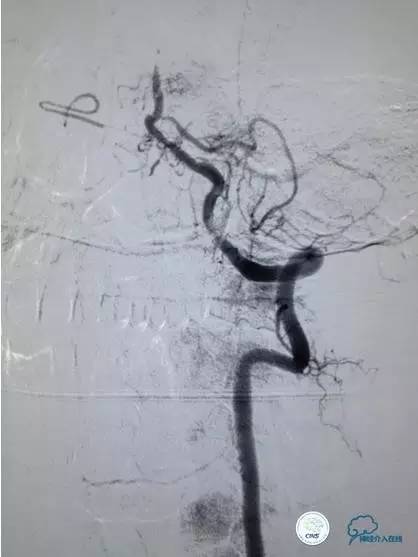
尿激酶20万单位,动脉导管内推注。
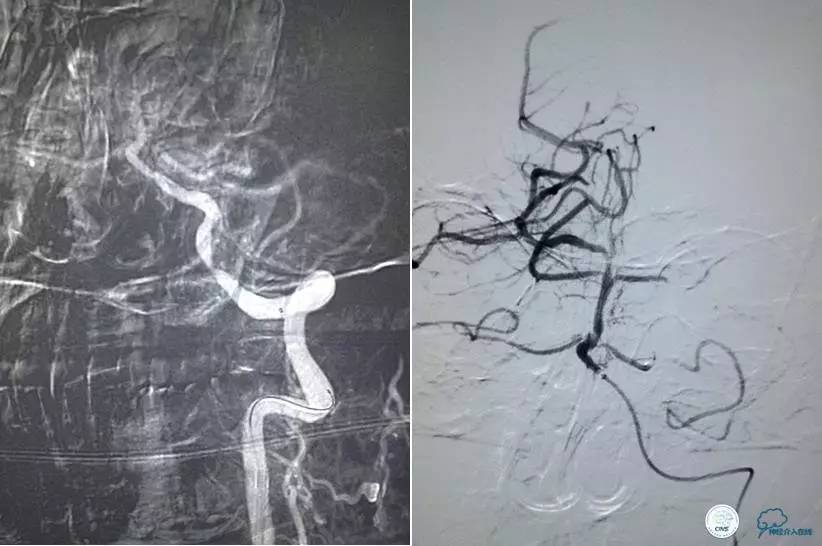

口服拜阿司匹林300mg,再次取栓。
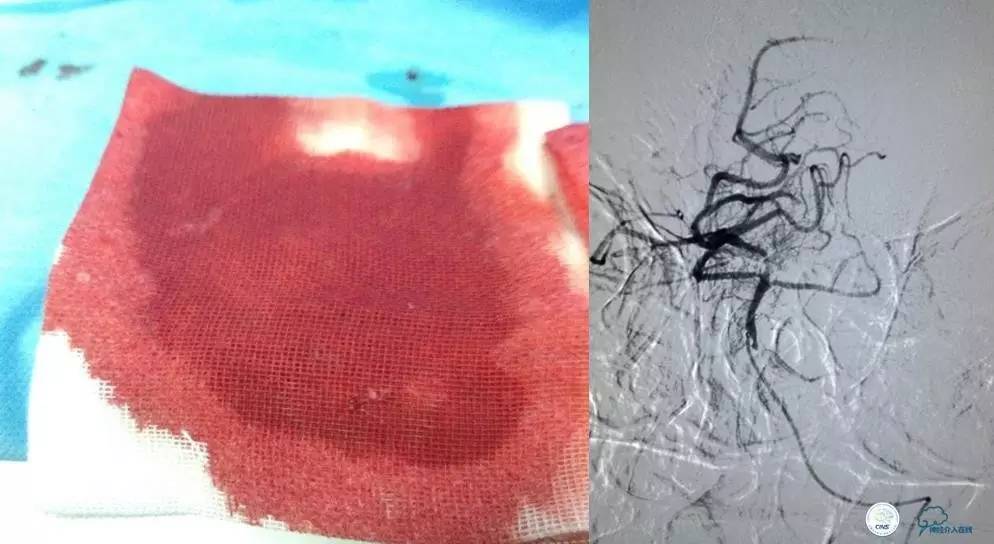
2.0×15mm球囊扩张V4段狭窄。
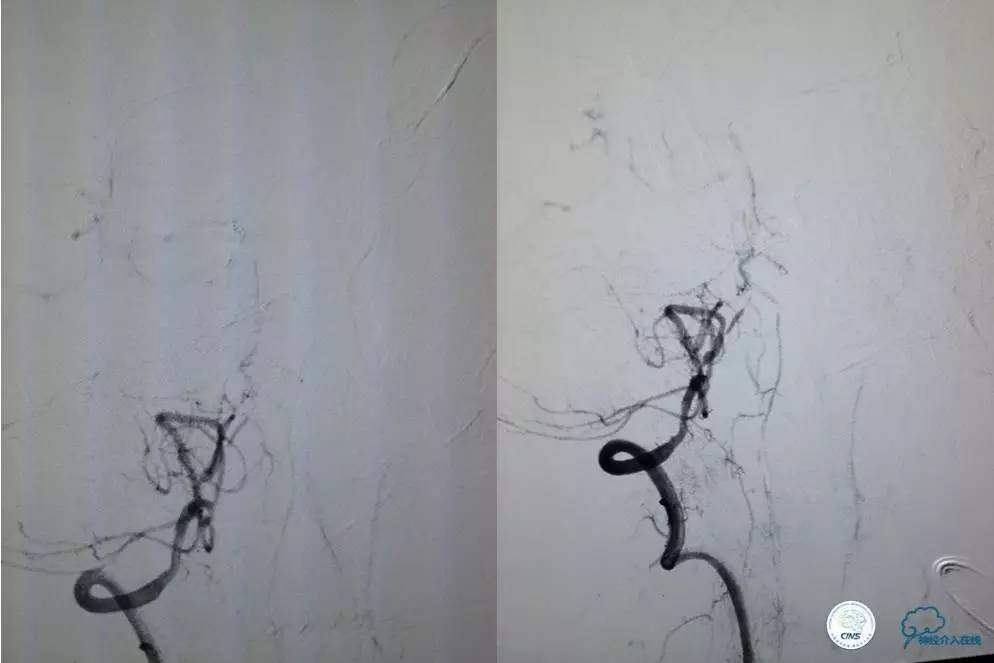
Penumbra 导管再次取栓。
▼R-VA
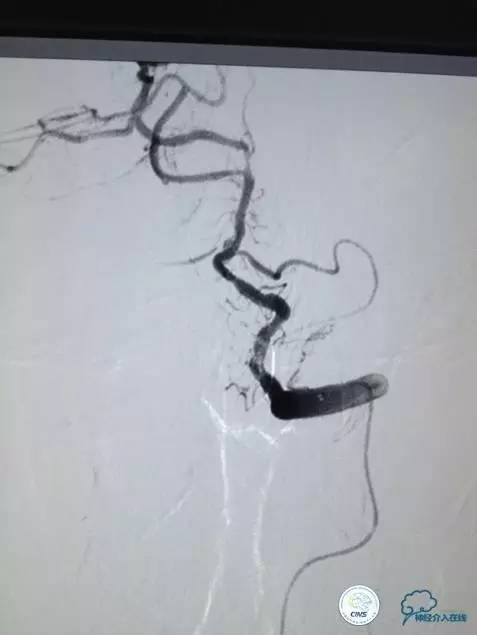
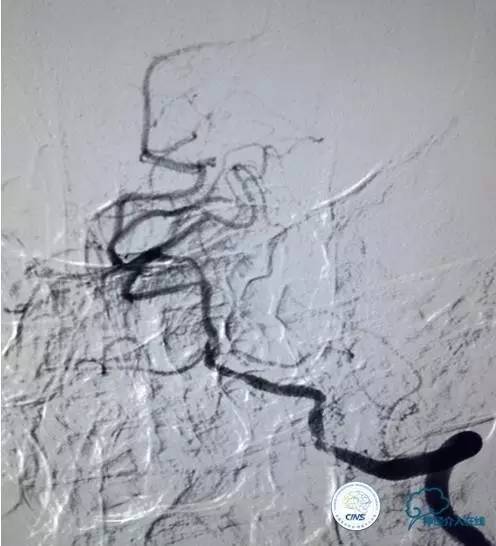
▼第三天MRA
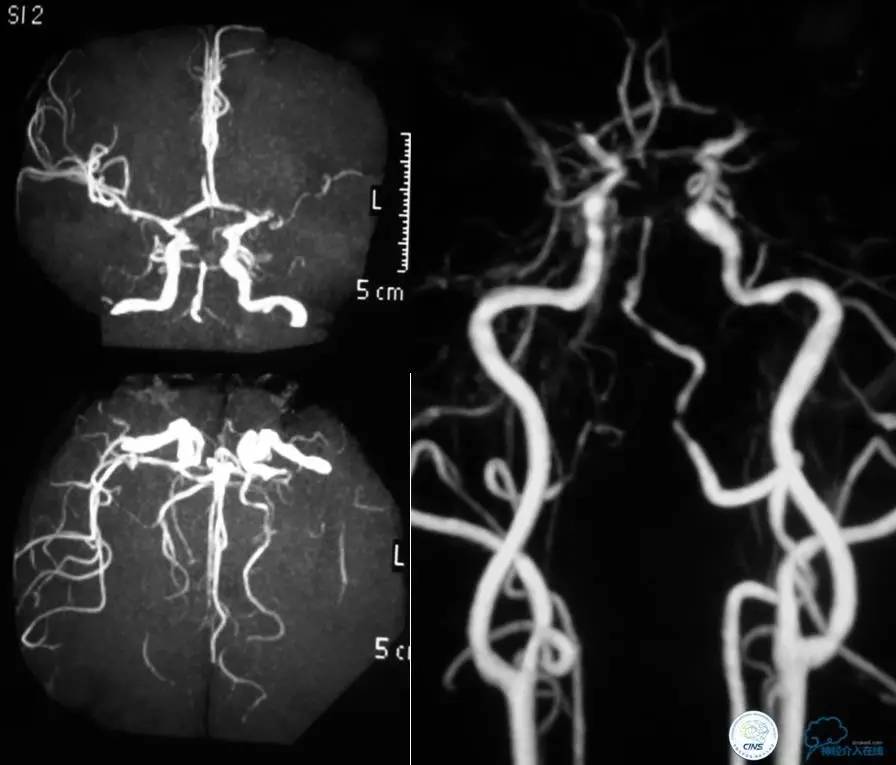
病例三
患者:徐××,男,62岁,主诉“右侧肢体活动不灵伴意识障碍3h”,于2015年6月5日入院。
现病史:患者始于3h起床后独自行走,述头晕,行走约10余米后突然摔倒在地,呼之不应,右侧肢体活动不灵,小便*禁失**,无呕吐、肢体抽搐,急打我院“120”急救电话来我院就诊,行颅脑CT检查未见出血,考虑为“急性脑血管病”。
入院查体:T35.7℃,P50次/分,R16次/分,BP99/73mmHg。神志不清,精神烦躁,双肺呼吸音粗,未闻及干湿性啰音,心率50次/分,律齐,未闻及病理性杂音。腹软,压痛及反跳痛检查不合作。双侧瞳孔等大等圆,大小约2mm,光反射迟钝,双眼球活动检查不合作,无眼震,咽反射、软腭动度检查不合作,双侧额纹对称,双侧鼻唇沟对称,口角无歪斜,伸舌、鼓腮检查不合作。右侧肢体肌张力下降,肌力0级,左侧肢体肌张力正常,肌力5级。左侧肢体腱反射(+),面部及肢体感觉检查不合作,右侧巴宾斯基征、奥本海姆征、查多克征(+)。
NIHSS评分:19分。
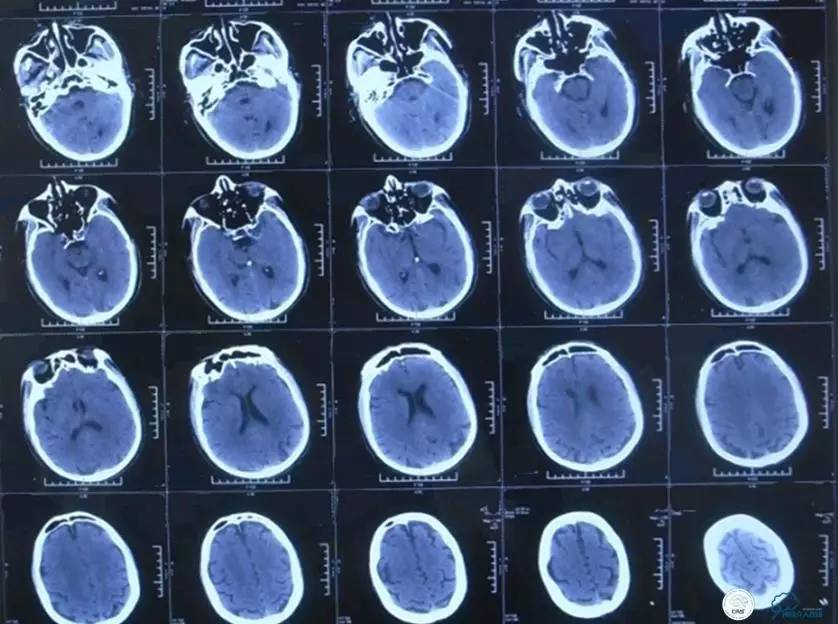
▼2015-06-05颅脑CT
患者时间窗内,发病3h开始静脉溶栓。rt-PA9mg/kg,70mg,7mgIV;63mg微量泵注入1h。期间患者症状改善不明显。观察时间后,仍无改善。遂介入交接治疗。
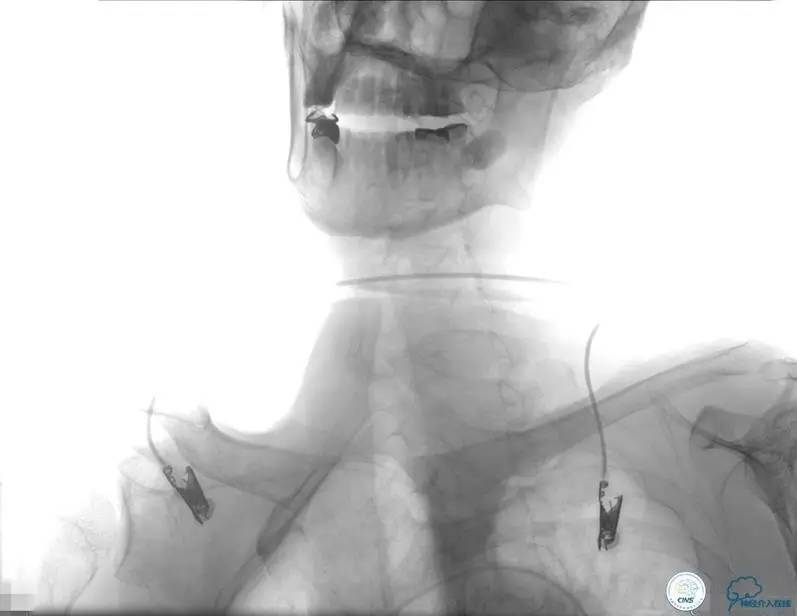
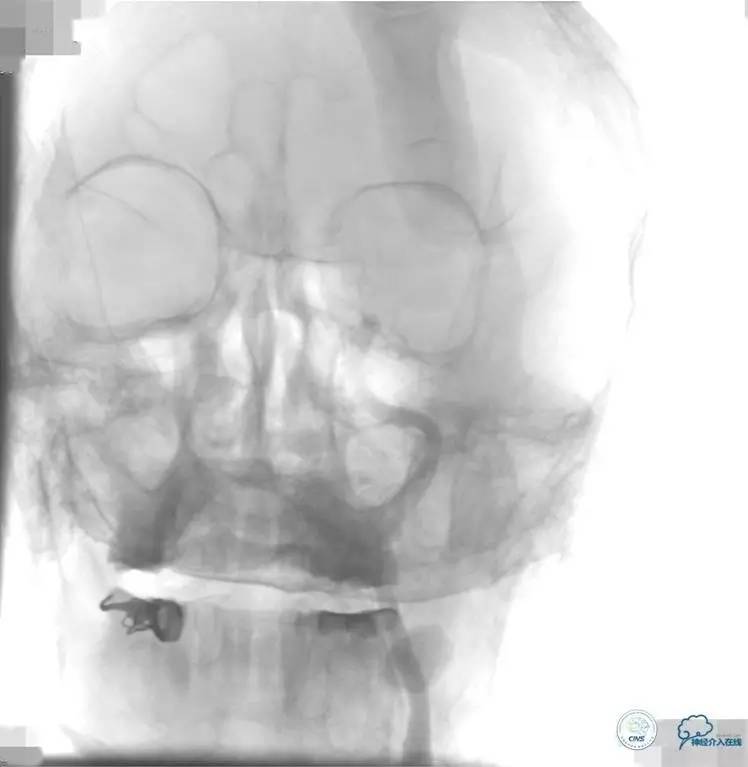
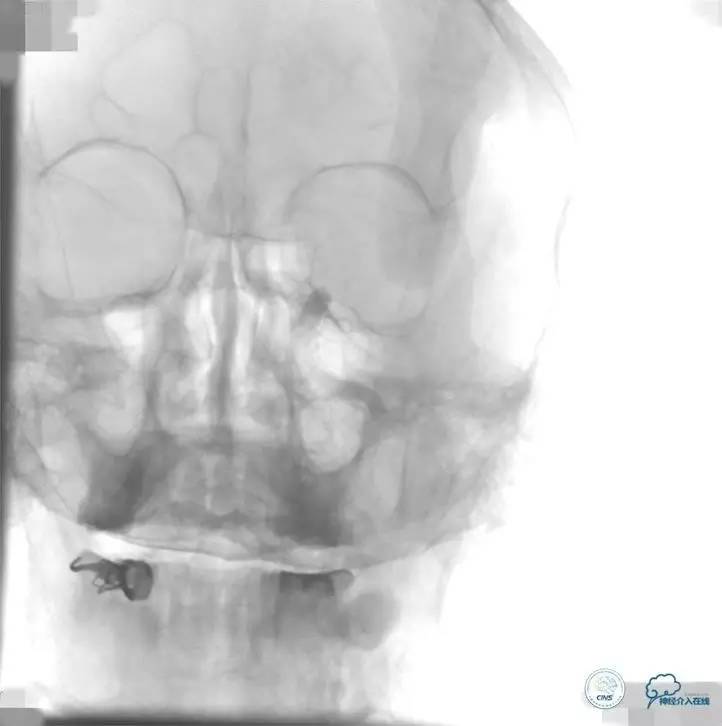
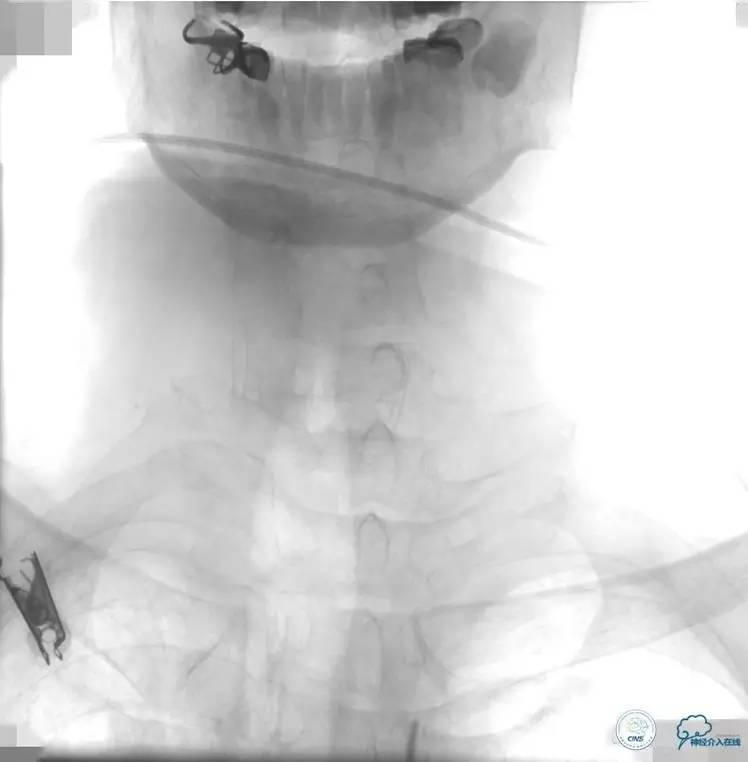
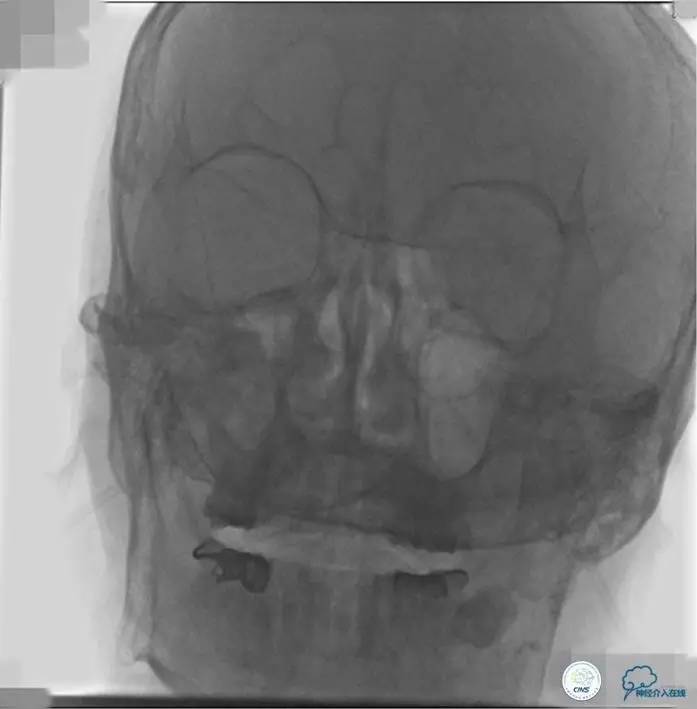
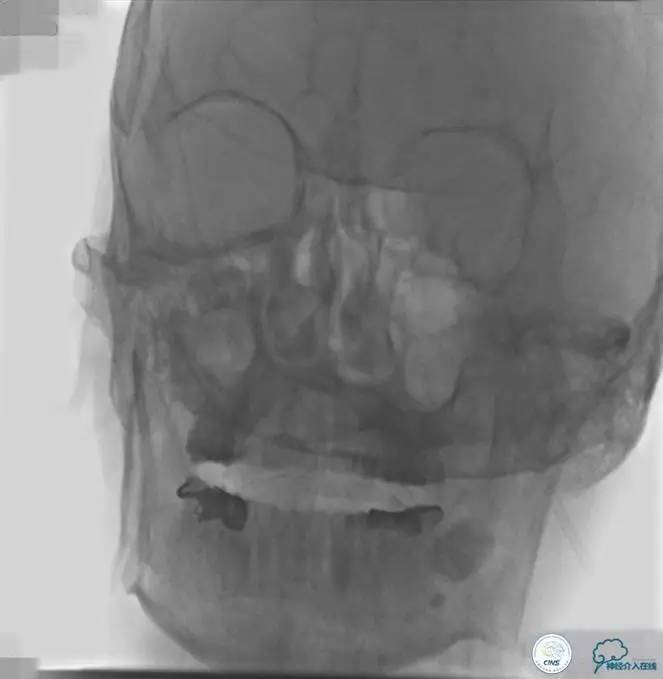
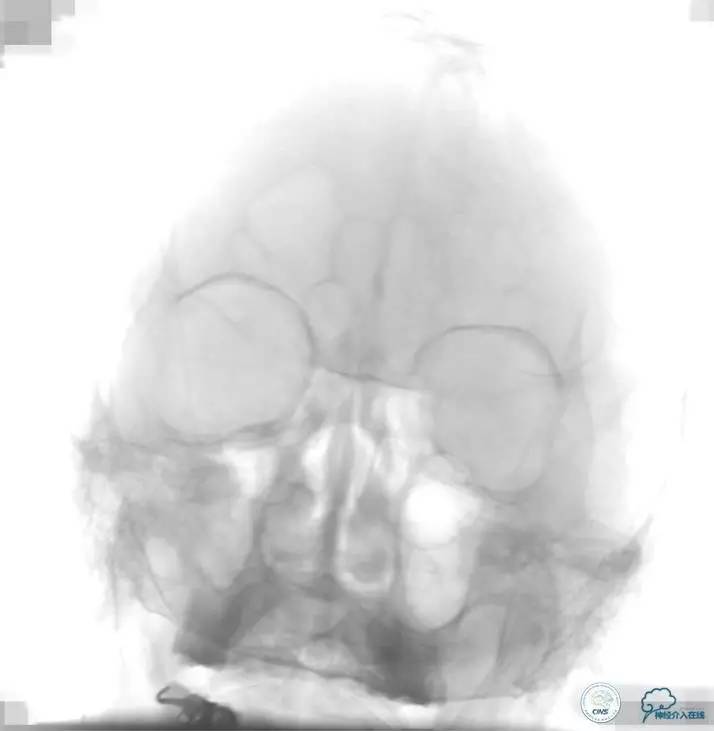
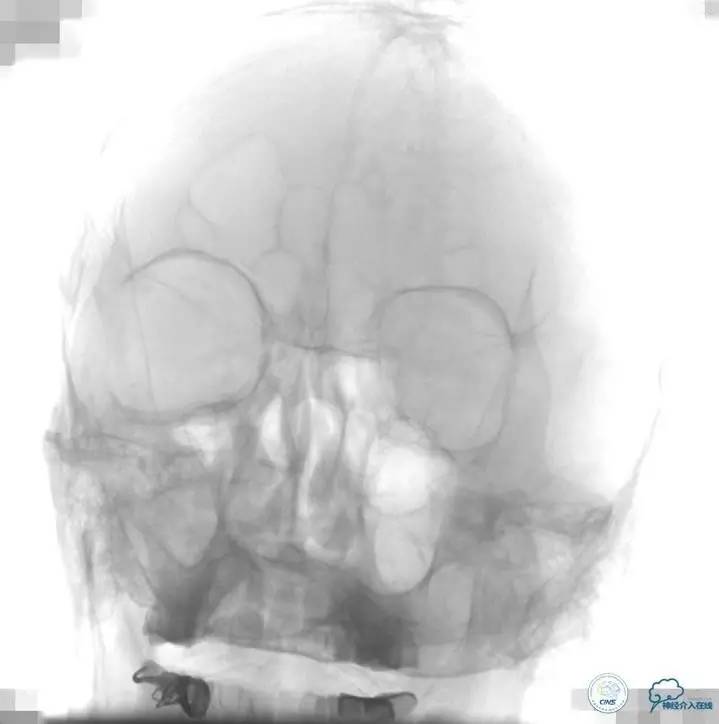
2015-06-05脑血管造影:左侧颈内动脉闭塞。
评估患者侧支循环,考虑患者发病时间超过6个多小时,未行血管内治疗。
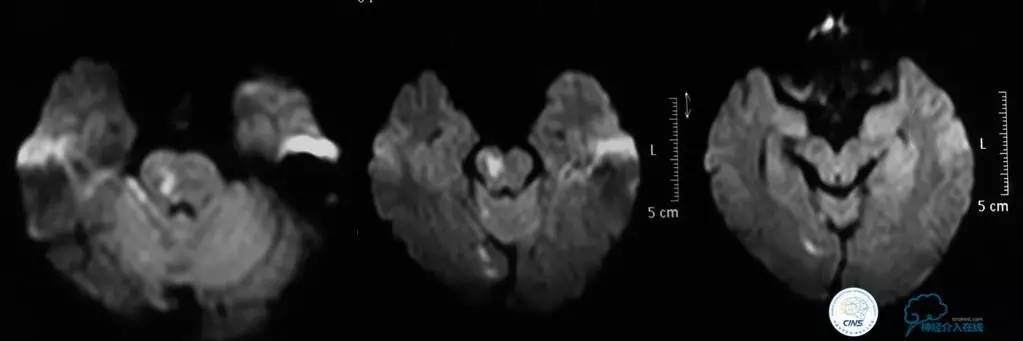
▼2015-06-05颅脑MRI
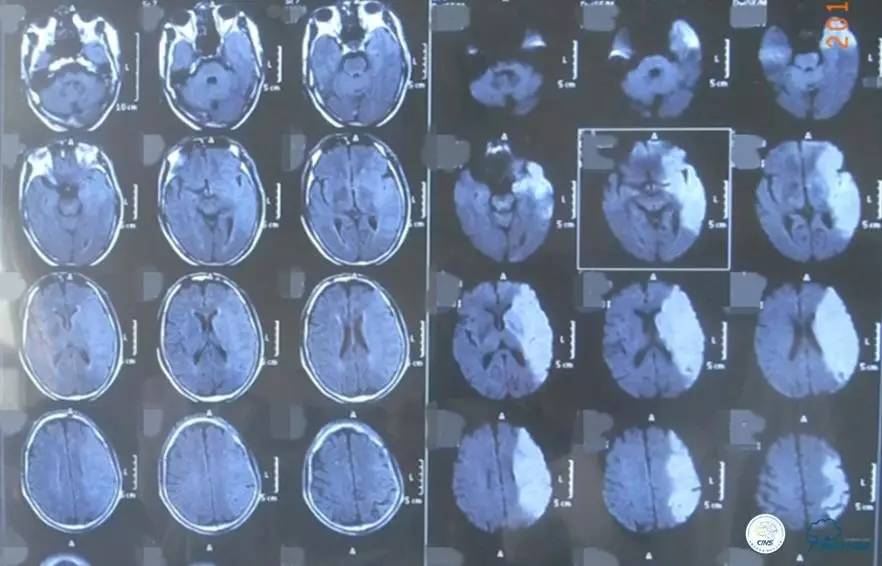
▼颅脑CT
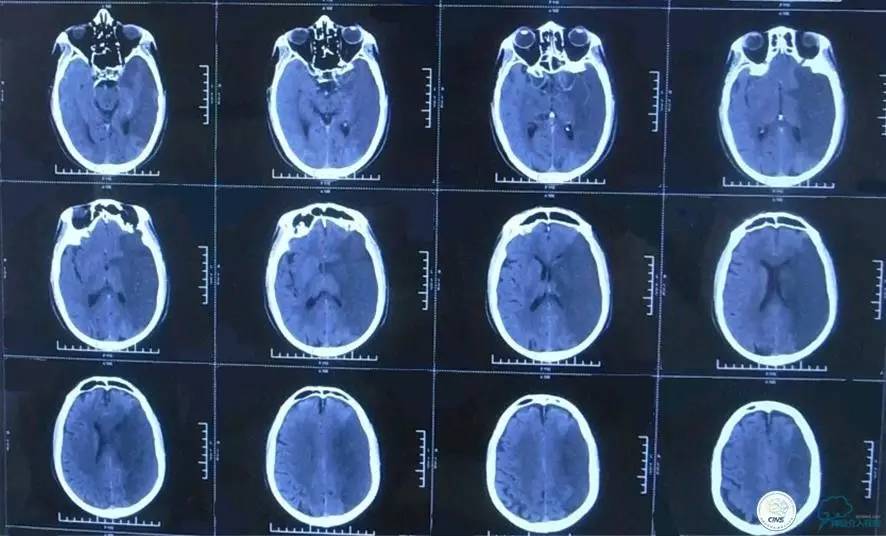
▼2015-06-13颅脑CT
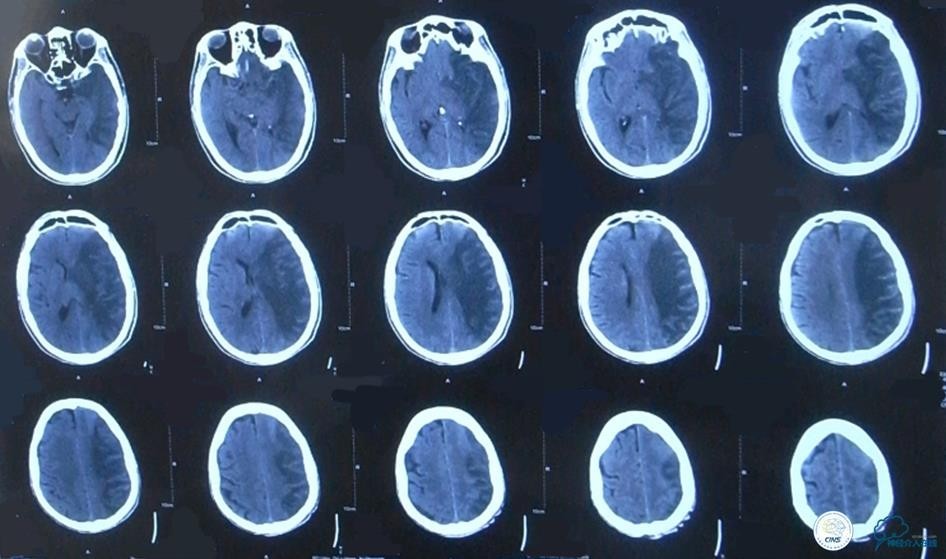
患者症状稳定,遗留有失语及右侧肢体活动不灵。
小 结
获益关键因素1:时间
自起病至再灌注治疗完成时间(TOR)与预后直接相关。TOR2h,治疗组与对照组的90天良好预后的绝对风险差值为33%,而TOR6h,两组90天良好预后的绝对风险差值降低为6.5%,即每1h的延误就会使疗效迅速降低。可以预计,今后指南也将对患者到院至血管内再灌注治疗完成时间做出推荐。Saver教授在大会上透露,美国即将启动target stroke initiativeⅡ项目,目标是把DNT控制在45min内。ESCAPE试验研究者认为所有严重卒中或可能存在大血管闭塞的患者都应在第一时间送到具有血管内治疗资质的卒中中心接受治疗。
获益关键因素2:影像选择合适的患者
ESCAPE试验的研究者认为额外行CTP检查不仅增加检查时间,而且不同CT机器的CTP后处理难以统一,CTP又容易受头部活动的影响。EXTEND-IA试验的研究者则认为,基于CT平扫的ASPECTS评分不够可靠,多相位CTA评价侧支循环无法具体量化。
获益关键因素3:先进的设备和技术
血管内治疗患者获益的另一关键因素是高超的血管内治疗技术和先进的机器设备。血管内治疗技术越来越成熟、设备的更新和操作者的技术越来越熟练才使得患者获得如此好的临床结局。
欢呼过后的冷静思考
-
根据目前结果,血管内治疗即将成为大血管闭塞和缺血性卒中的标准治疗方法。但Goyal博士说,“我们将来要做的工作仍然很多,如卒中治疗转运系统的改善、患者教育以及医生培训等。”
-
这几项大型临床研究结果尤其是Saver博士公布的结果显示,支架取栓组患者是否进行t-PA没有明显差异,但几项研究的负责人都表示,尽管研究结果令人鼓舞,但是不能否定经典的静脉溶栓,因为仍然有部分患者可以从无创技术获益。另外,并不是所有的卒中中心都能够对患者实施快速的血管内取栓。
-
研究结果还显示卒中发病后接受血管内取栓时间越早越好,未来指南可能也会对发病后接受治疗的时间做出建议,将来缺血性卒中患者一旦确定大血管闭塞有可能会直接进导管室而不是进行标准内科治疗。但针对此问题几位教授都没有给予明确答复,可能一切尽在不言中吧。关注患者神经保护治疗。
血管内治疗明确、显著的疗效令人鼓舞,然而真正能从中获益的急性卒中患者相当有限。即使在美国,接近20%的急性缺血性卒中患者适合静脉t-PA溶栓治疗,但仅1%~5%适合血管内治疗。急性缺血性卒中患者除了再灌注治疗,也应关注神经保护治疗。
从再灌注治疗疗效的时间依赖性得到启示,神经保护治疗也存在时间窗。2015年即将开始两项关于院前神经保护的临床试验,即RIGHT-2和FRONTIER研究。
2015年6月29日,AHA和ASA更新了对血管内治疗(stent-retrieval device)的推荐意见,发表于《Stroke》杂志
指南推荐,对于适宜的患者可在发病6h内进行支架-取栓(血栓摘取支架,stent retrievers)。指南编写委员会主席William J. Powers(北卡罗莱纳大学)指出,在过去8个月中发表了6项相关的临床试验,我们从中获取的信息是溶栓治疗后大血管阻塞给予支架-机械取栓治疗可使部分患者获益。指南中引用的证据包括SYNTHESIS Expansion、IMS Ⅲ、MR RESCUE、MR CLEAN、ESCAPE、SWIFT PRIME、EXTEND-IA和REVASCAT试验。
满足以下条件的患者可以接受血管内治疗(stent retrievers):①卒中前mRS评分为0分或1分;②急性缺血性卒中;③发病4.5h内接受rt-PA溶栓;④梗死是由颈内动脉或近端大脑中动脉M1段闭塞引起的;⑤年龄≥18岁;⑥NIHSS评分≥6分;⑦Alberta卒中项目早期CT(ASPECTS)评分≥6分;⑧发病6h内开始治疗。
指南中指出,缩短从出现症状到血管内治疗再灌注的时间能够获得更好的预后。为了确保获益,应尽早治疗,在发病6h达到再灌注(溶栓)血流2b/3级。而发病6h以后血管内治疗的有效性还不确定。

编辑 黄越
欢迎广大医生积极投稿,分享经典病例。
投稿邮箱:sjjrzx@hh-medic.com
点击下方“阅读原文”查看本期精彩课件内容!