最近有人留言问到,三年前检查出胃息肉后,做了相关手术,但是还是很担心胃息再长出来,很担心会变成胃癌吗?其实息肉有发展为胃癌的风险,但是风险有大有小,不可一概而论。
胃息肉是一种从胃粘膜上皮突出并伸入胃腔的局部病变,在我国还是比较常见的,病因可能与慢性炎症、机械刺激和不良饮食习惯有关。在医学上,胃息肉有很多种分型,增生性息肉、胃底腺息肉、胃腺瘤、胃神经内分泌肿瘤、炎性纤维样息肉等,同病理类型的胃息肉癌变风险是不同的,恶变潜能(癌变)的程度相差较大。
1.增生性息肉
增生性息肉也是胃常见息肉类型(占胃息肉的17%)。这种息肉与慢性胃炎及幽门螺旋杆菌感染有关。增生性息肉一般生长在胃窦部,而且常常多发,有一定的癌变风险。

恶变潜能:增生性息肉可通过异型增生/癌的顺序发展为恶性肿瘤。息肉越大,其癌变风险越高,增生性息肉若大于1cm或有蒂,则发生恶性肿瘤的风险增加。
处理方式:大于0.5cm的增生性息肉应完全切除,另外需要评估是否存在异型增生和幽门螺旋杆菌感染,具有幽门螺旋杆菌的患者应该及时做治疗处理。
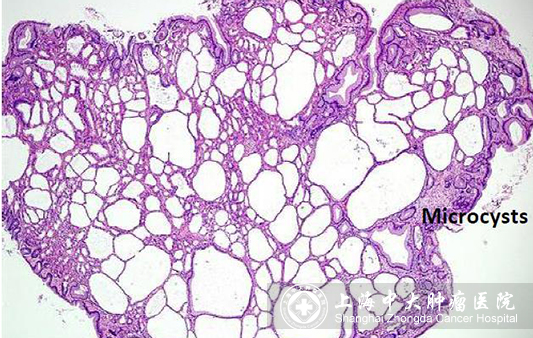
2.胃底腺息肉
是胃镜检查中最常见的息肉(占胃息肉的70%-90%),但要注意患有家族性腺瘤性息肉病(FAP)人,在胃里可能发现胃底腺息肉,且胃癌发病风险高。

恶变潜能:胃底腺息肉进行活检排除异型增生或腺癌,先天性息肉病患者胃底腺息肉的癌变风险高,有胃底腺息肉的患者表现出异型增生建议定期做胃镜检查。
处理方式:多发性胃底腺息肉进行活检,对任何外观有明显差异的病变取活检并尽可能切除。直径大于等于1cm的胃底腺息肉、发生溃疡的息肉或者位于胃窦部的息肉都应切除,以确认诊断和排除异型增生或者肿瘤。
对于息肉大于等于20个的患者、胃底腺息肉位于胃窦部的患者、胃底腺息肉发生早(早于40岁)或合并十二指肠腺瘤的患者,应行结肠镜检查,排除恶变。
3.胃神经内分泌肿瘤
类癌,分为四型:1、2、3、4 型,1型G-NENs是由(自身免疫性)萎缩性胃底炎继发胃酸缺乏引起,复发率高。2 型G-NENs则是由于胃泌素瘤分泌大量激素导致高胃泌素血症(卓艾综合征)引起,大多数患者为MEN1合并并十二指肠或胰腺NENs,3型G-NENs多为散发,无胃泌素升高,可以是G1、G2或G3。4型较少见,恶性度较高(NEC G3),生物学行为类似胃腺癌,治疗原则也参照胃癌。
恶变潜能:1型和2型胃神经内分泌肿瘤通常进展缓慢。3型最具侵袭性;在行切除术的患者中最多65%发生了局部转移或肝转移。
处理方式:对于小于1-2cm的1型和2型胃类癌,首选切除。对于多发的进行性肿瘤患者,应考虑行胃窦切除术。散发性(3型)胃类癌患者可行部分或全胃切除,同时进行局部淋巴结清扫。
4.炎性纤维样息肉
大约占胃息肉的0.1%,可发生在各个年龄段,但通常50-60岁高发,而且女性更多,恶变率很低。
恶变潜能:炎性纤维样息肉是一种反应性的非肿瘤病变,提示可能存在胃肠间质肿瘤形成的过程。
处理方式:炎性纤维样息肉切除后通常不会复发,因此不推荐进行监测。
关于胃镜检查的必要性
临床上很多人,因为畏惧检查或者不知道为什么要做胃镜而放弃或拒绝胃镜检查,其实很多人不愿意做胃镜,是因为没有明白胃镜检查的重要性和必要性!

1.胃镜是发现早期胃癌的方法
2.胃镜对于发现早期胃癌比目前的CT、彩超等技术具有无可比拟的优势。
所以大家不要害怕胃镜,该做时一定要及时做,随着医学的发展,很多无痛胃镜也出现了,大家不要过多的担心,很多人都带有息肉,但是息肉发生癌变最终成为癌症的与分型有一定的关系,有些人过于谨慎,任何息肉都要求医生切除;也有些患者过于答疑,对息肉完全不关注。这两种都不可取,建议听从医生安排,定期检查,在合适的时间里做合适的治疗。
建议45-50岁以上年龄段的人,应做一次胃镜,如果没有呈现阳性,或者没有高危因素,根据情况一般3年之内也可以不用再复查;但如果做了胃镜发现有慢性萎缩性胃炎伴有肠上皮化生或异型增生等胃恶变危险因素的人应结合医生建议定期进行复查。