在与细菌性疾病的斗争中,抗生素是不可避免的。抗生素是人类使用了几十年的治疗细菌感染的救命药物。
虽然抗生素挽救了数百万人的生命,但它们也会消灭一些常驻细菌。现有文献已经确定了与抗生素相关的肠道微生物群失调(多样性降低)。也就是说过度使用抗生素会影响肠道健康。
抗生素对肠道菌群的不同影响
Yang L, et al., AMB Express . 2021
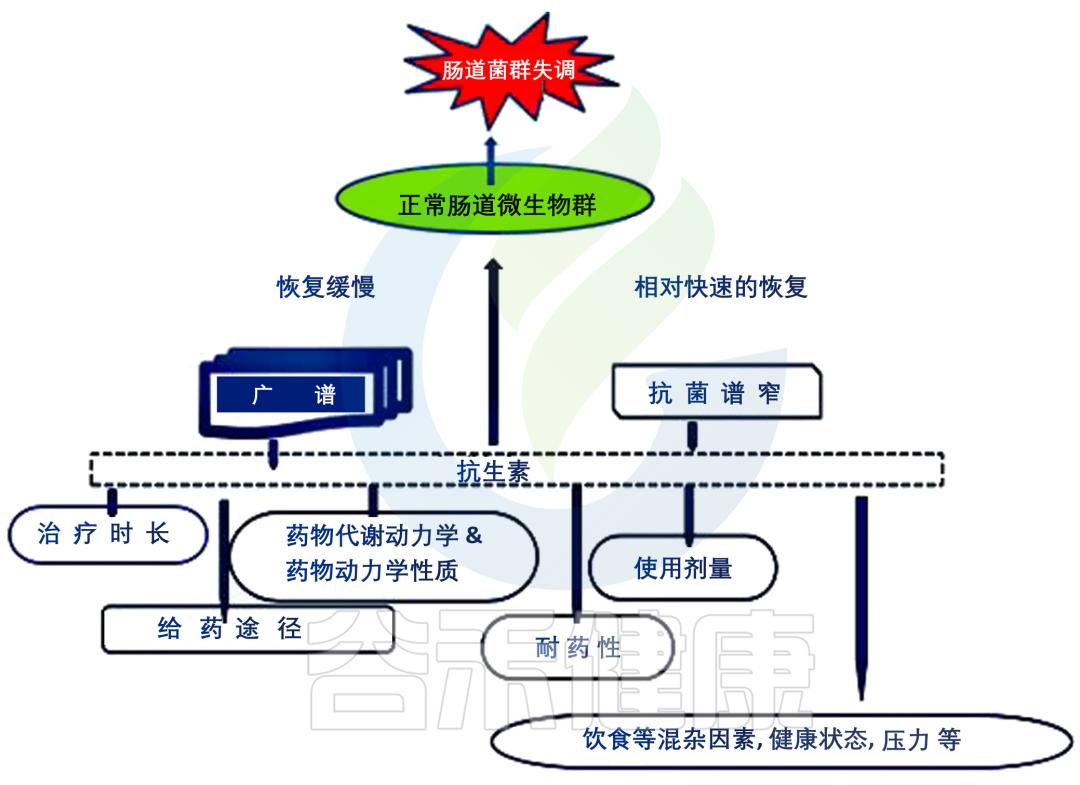
药物使用时间越短,肠道菌群恢复越快,反之亦然。然而,虽然一些物种将在几个月后恢复,但有些灭绝的物种在试验期间没有恢复。每个疗程中抗生素浓度的比例恢复是一种现象,它将从体积上说明所使用的抗生素的疗效。
- 滥用抗生素:耐药性增长;菌群失调
- 常用的抗生素治疗给微生物群带来短期和长期的破坏,导致微生物群丰度和多样性大幅下降;
- 抗生素治疗后,肠道微生物群的恢复随干预措施、抗生素类别、所使用药物的浓度、治疗时间长短而不同,也有个人健康状况、压力或饮食类型等混杂因素影响。
- 抗生素的母婴传播影响婴儿健康
- 农业用途的抗生素滥用威胁人类健康
- 针对抗生素研究需要考虑的因素及设计干预措施的方向
滥用抗生素
♞ 抗生素滥用正导致耐药性危机日益增长
构成抗生素滥用的一种形式与 食用动物 有关。由于 抗生素的过度使用 ,微生物的遗传能力随着耐药基因的增加而增加。显然, 细菌对几乎所有可用的抗生素都产生了多种机制的耐药性 。
抗生素滥用所造成的神经毒性效应,既有局部作用,也有更显著的全身作用。
滥用抗生素的不良反应除了 增加微生物耐药性 之外,还有 微生物群异常 ,所谓微生物群异常也就是 菌群失调 。
☟ 菌群失调
可导致自身免疫性疾病、胃肠道疾病、过敏、感染、关节炎、哮喘、癌症、肥胖等疾病。
过量服用抗生素会改变肠道微生物群 ,据研究,这与神经和精神疾病的发展有关。在控制抗生素滥用和耐药性的同时,为了减少抗生素的使用,抗菌肽(AMPs)与一些传统抗生素联合使用是有前景的。
从最近的研究来看,水平基因转移(HGT)和抗生素耐药基因在胃肠道中大量发生。这带来了许多临床意义,因为益生菌、共生菌和条件致病菌可以通过 转移耐药基因 在抗菌药物中生存。
◢ 在耐药性癫痫患者中的菌群失调
由于肠道生态失调被发现与 黏液消耗、炎症、血脑屏障破坏导致神经调节剂改变 有关,与药物敏感患者和健康对照相比,耐药性癫痫患者的肠道微生物组组成发生了改变。
低碳水化合物饮食疗法 通过改变肠道微生物组减少一些耐药性癫痫患者的癫痫发作。 益生菌 补充剂通过改变微生物群的组成,可以减少某些患者的癫痫发作。
◢ 健康人肠道肠杆菌科出现替加环素耐药性
在新加坡健康人群肠道微生物群的队列研究中,通过替加环素灭活酶Tet (X4)对宿主的作用检测到高水平的 替加环素耐药性 。大肠杆菌2EC1-1和94EC分别携带Tet(X4)、IncI1型质粒p2EC1-1和p94EC-2。产 Tet(X4) 肠杆菌科细菌的粪便携带率为 10.1%(95% CI = 5.1%-17.3%),表明 Tet(X4) 广泛分布于新加坡健康个体的肠道微生物群。
接下来我们详细了解下,目前常用的抗生素对肠道菌群会带来哪些影响。
常用抗生素及其对肠道菌群的影响
人类肠道微生物群在平均稳定的群落中是 动态 的,而对所有物种来说都是 没有弹性 的。从某种意义上说,就像突变的效果一样,一旦基因发生突变,就 不会有恢复 。因此,在使用后果不明的药物削弱肠道微生物群时,必须 高度谨慎 。
表1 抗生素使用对肠道菌群变化的不同影响

Yang L, et al., AMB Express . 2021
克林霉素
克林霉素是常用的广谱抗生素之一。它主要针对对维持肠道健康至关重要的厌氧菌。
克林霉素通过 胆汁 排出,并可在结肠内达到高浓度。这会 破坏肠道微生物群 ,导致细菌定植的改变。这种情况导致 艰难梭菌 过度生长。与健康人的肠道相比,这实际上使肠道 处于伪膜性结肠炎的风险中 。腹泻和胃炎会导致正常的肠功能紊乱,从而导致腹胀。肠痛突出,因此损失短链脂肪酸。
通过基于重复序列的PCR (rep-PCR)观察到对结肠内细菌的长期影响。 耐药菌呈持续增加趋势 。
环丙沙星和克林霉素
以这些药物为中心的研究发现,正常微生物群的恢复要推迟 12个月 。只有在干预后的第一个月才观察到细菌成分的损失或转移。当两者比较时, 克林霉素 对肠道菌群的影响要 比环丙沙星大得多 。
环丙沙星与艰难梭菌的定植无关,克林霉素与艰难梭菌感染(CDI)有充分的证据。当口服 克林霉素 时,革兰氏阴性厌氧菌和厌氧菌不受影响。但 环丙沙星 对革兰氏阴性厌氧菌有影响,对革兰氏阳性需氧菌影响较小。
阿莫西林
阿莫西林与克拉维酸 联合使用时,会对肠道微生物群产生 毁灭性的影响 。观察到,当个体服用阿莫西林时,需氧革兰氏阳性球菌的 总清除 和 肠道菌群耐药性的相关增加 。
应用16S rRNA基因克隆文库对1例抗生素相关性腹泻患者粪便标本进行分析。阿莫西林-克拉维酸启动前,肠道微生物主要由 拟杆菌Bacteriodes、双歧杆菌Bifidobacterium、Clostridium IV和 XIVa (丁酸产菌)组成。 抗生素治疗4天 后, 未检测到 与 双歧杆菌 和梭菌簇XIVa相对应的序列。然而, 肠杆菌科Enterobacteriaceae 明显增加 。
细菌在整个治疗过程中保持一致。抗生素开始前, 脆弱杆菌Bacteriodes fragilis 占优势,而第4天, Bacteriodes distasonis 占优势。停用抗生素后,除双歧杆菌没有恢复外,观察到以上这些变化的逆转。
另一研究也通过 温度梯度 凝胶电泳(TGGE)观察到6名健康志愿者在阿莫西林治疗期间和5天后优势菌种的主要变化。
克拉霉素
克拉霉素、甲硝唑和奥美拉唑 在治疗幽门螺杆菌感染时均可 扰乱肠道微生物 。
对其影响进行了短期和长期的观察。在治疗结束时, 厚壁菌门Firmicutes 和 变形菌门Proteobacteria 主导了肠道环境,而 放线菌门Actinobacteria 显著减少 。
焦磷酸测序数据也显示,这些抗生素 对 双歧杆菌 也有负面影响 。除了 双歧杆菌 的减少,另一项研究报告了 梭状芽胞杆菌 和 拟杆菌Bacteriodes 的急剧减少。然而,没有一个患者定植 艰难梭菌 。还观察到 肠球菌enterococci 的增加。
头孢丙烯(第二代头孢菌素)
以一种特异性、可重复性和可预测的方式,观察到头孢丙烯暴露个体的 Lacnoclostridium bolteae 增加 。经抗生素治疗后 条件致病菌的发生率升高 ,但 微生物多样性降低 ,且肠道菌型明显。
除了肠道微生物组的改变外,与头孢丙烯干预前的耐药基因相比,抗生素使β-内酰胺酶bla CfxA-6的点突变更为丰富。
抗生素的不同影响和抗生素的使用对引起的肠道微生物群的改变是值得探索的总结(见表1,2)。
亚胺培南
亚胺培南在许多常见抗生素中的突出表现之一是,是治疗大肠杆菌,尽管存在超广谱β-内酰胺酶(ESBL)基因型。
研究发现,亚胺培南-西司他丁抗生素治疗中性粒细胞减少性发热与移植物抗宿主病(GVHD)相关的 5年死亡率 相关。
这种治疗导致结肠粘膜保护性粘膜的丧失,从而通过 阿克曼菌Akkermansia muciniphila 扩张 破坏肠屏障功能 。
然而,尽管亚胺培南的病理证据表明,它并 不影响 调性T细胞和短链脂肪酸的数量。
来自重症监护患者的粪便样本显示,一种与 Sellimonas testinalis BR72T 核苷酸相似度为99%的新菌株对抗生素亚胺培南具有 耐药性 。
粘菌素
人们发现 粘菌素和阿莫西林联合 使用可诱导耐药性和改变肠道微生物群。即使在粪菌移植治疗后,这种转变也 不能完全恢复到基线水平 。
在鸡肠道细菌中发现了表型粘菌素抗性相关的质粒介导的移动粘菌素抗性(mcr)基因。约61.7%的样本出现粘菌素耐药性。最后的抗生素是粘菌素。
携带类似mcr的基因的菌
然而,最近,一些常见细菌中的mcr基因对这种抗生素治疗产生了耐药性。除了 Suterella 和 Parasuterella之外 , 大肠埃希氏菌Escherichia、弯曲杆菌Campylobacter 和 弧菌Vibrio 都携带类似mcr的基因。
在 Sutterella. wadsworthensis 中,mcr样基因融合到PAP2样结构域,将为遗传迁移和菌株特异性大肠杆菌素抗性提供一些见解。
粘菌素对猪肠道微生物菌群组成的影响
减少 的菌: Phascolarctobacterium succinatutens、Prevotella copri、Prevotella stercorea ;
增加 的菌: Acidaminococcus fermentans 、 Treponema succinifaciens
此外,粘菌素干预组诱导的主要信号通路为丝裂原活化蛋白激酶信号通路-酵母、各种类型的N-聚糖生物合成、致病性大肠杆菌感染、内质网蛋白加工和氧化磷酸化。
表2 益生菌和益生元以及其他药物
对肠道菌群的不同影响

Yang L, et al., AMB Express . 2021
抗生素在婴儿肠道和疾病中的应用
肠道微生物群受到早期抗生素使用的影响。一些代谢和免疫疾病正在利用小鼠模型进行研究。破坏的微生物群反映了所服用抗生素的 数量和类型 。然而,已经收集了足够的证据,观察到抗生素的 给药模式会产生不同程度的效果 。
使用抗生素的宏基因组学、系统发育学和个体记录是在芬兰进行的一项研究的工具。在2-7岁的儿童中,大环内酯类药物的使用被观察到与肠道菌群组成的长期变化有关。这 影响了人体肠道代谢 。
ღ 抗生素治疗儿童中发现部分特定菌群减少
治疗组患儿与非抗生素治疗组患儿比较,差异明显。在未接触抗生素的儿童中发现大量的 Collinsella、Lactobacillus、Anaerostipes 。在接受抗生素治疗的儿童中,这类菌群减少了。
ღ 大量清除细菌与共生菌群功能减弱成正比
其他改变包括:微生物群的 总丰度和成熟度一直持续下降到2年后 。对所有微生物群的恢复不会延迟。观察到 拟杆菌 和 双歧杆菌 在大环内酯治疗后 12个月内 恢复到抗生素前状态。
接受抗生素治疗的儿童比未接受抗生素治疗的儿童 更容易出现细菌感染 。这可以以肠道微生物的相互关系和相互依赖为证据。
ღ 抗生素的母婴传播
抗生素耐药性菌株的母婴传播机制尚待研究,然而,婴儿的健康和免疫程序受到肠道中 最先定植的细菌类型的强烈影响 (垂直传播)。
通过母乳、早产和抗生素暴露将AMR菌株转移到后代,预测纵向耐药菌株从母亲转移到后代的机制。在子宫内和分娩期间(胎盘和阴道)通过 母乳转移和在子宫内转移抗生素 。
12422名儿童的新生儿抗生素暴露队列显示,在 头两年 ,男孩和女孩的体重和身高 增加 ,性别体重指数(BMI) 均较高 ,粪便 双歧杆菌 多样性降低 。该研究随后进行小鼠模型实验,暴露于抗生素的儿童粪菌移植显示 生长障碍 。
ღ 母体接触抗生素会影响胎儿神经发育
同样,在一组接受抗生素治疗的小鼠中,与丘脑皮质轴突缺陷、丘脑轴突生长受损和轴突发生相关的基因表达 均减少。
ღ 后代过敏性肺部炎症与产前通过控制新生儿肠道环境抗生素的接触密切相关
卵清蛋白诱导的过敏反应在因暴露于广谱抗生素氨苄西林而引起的新生儿免疫系统发育障碍*特中**别常见。无法产生CD4+ T细胞,结肠调节性T细胞,特别是在抗生素影响的微生物群母亲的结肠中, 导致Treg缺乏 。因此,当婴儿可能出现更严重的症状以弥补细菌感染的挑战时,这会导致 Th1反应失调 。
综上可以看到,抗生素对婴儿肠道菌群产生影响,为日后建立健康的肠道考虑,抗生素在孕妇和婴儿身上的使用需要谨慎。除此之外,在农业上抗生素滥用也会威胁到人类健康。
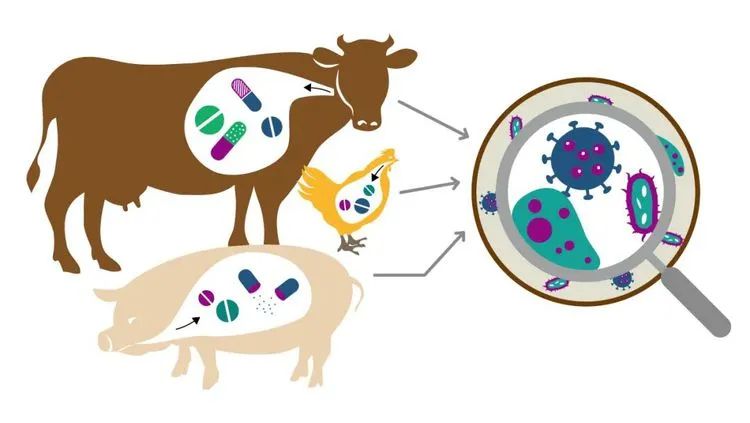
农业用途中抗生素滥用
☹畜牧业抗生素的使用影响人类健康
在这种现代农业中,尽管抗生素剂量很小,但还是用于牲畜以增加它们的生长和体重。这样做的目的是实现利润最大化和成本最小化。简而言之, 期望快速成熟,同时确保市面上的牲畜健康 (牛肉和家禽)。
然而正如一些口服抗生素的副作用一样,有明确的证据表明, 肠道微生物也会受到影响 。
对人类的观察研究以及对啮齿动物的研究已经证明,在食物中发现的抗生素,即使是很小的剂量,也会 造成致肥效应 。
再次强调,要区分群体和抗生素的使用,需要进行彻底的全球科学研究。此外,已经进行的 干预性研究无法产生一致的代谢结果 。人们希望经过更仔细设计的研究能够解决这些问题。

在猪肠道微生物群中,发现了具有 抗生素抗性的菌群 ,这是对猪进行抗生素滥用的结果。虽然这提高了猪的产量,但猪肠道微生物的参考基因目录(RGC)中增加了非冗余基因,这些基因是对氨基糖苷和四环素的抗性基因。
☺ 益生菌减少抗生素诱导的病原体增殖
益生菌被认为是改善虾养殖条件,从而减少抗生素诱导的病原体增殖。如 屎肠球菌Enterococcus faecium Z1-2 和 Enterococcus faecium LS1-2 可用于开发宿主特异性益生菌。
☺ 肉桂可以在家禽中用作抗生素的替代品
在家禽饲料中添加肉桂作为天然饲料添加剂,对营养物质消化率、低胆固醇血症、血液生化特征、基因表达、免疫力有有益的影响,特别是对肠道健康有有益的影响,通过维持水和电解质平衡和饲料摄入来减轻疾病和热应激的影响。
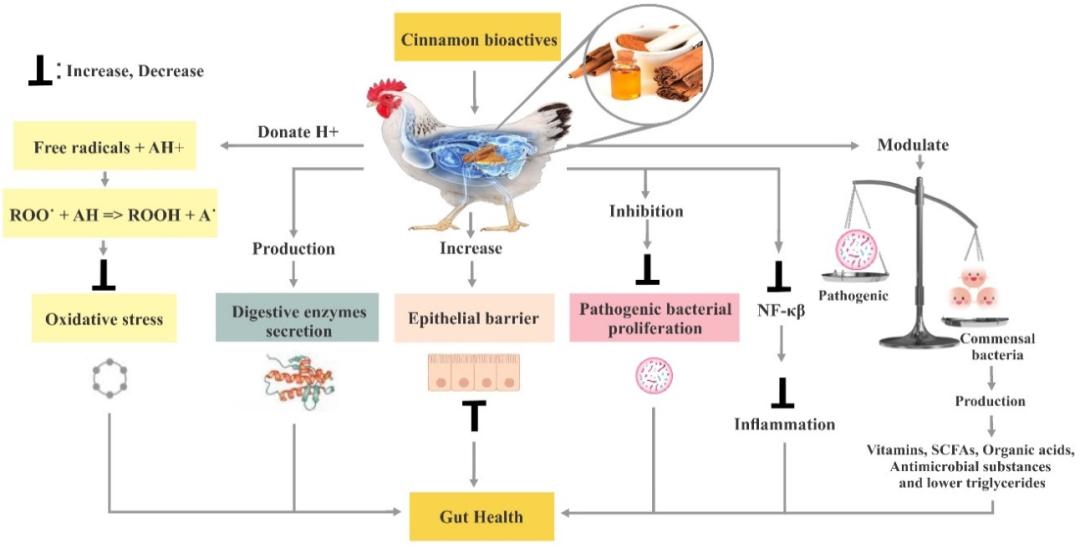
Ali Akhtar, et al.,Animals (Basel) , 2021
☺ 大黄在山羊中作为抗生素替代品
为了寻找抗生素的替代品,补充大黄被发现可以 增强宿主黏膜固有免疫稳态 。在发育早期, 大黄可以调节肠道上皮微生物群 。
肠道微生物群中增多的菌: Clostridium, Pseudomonas, Blautia, Lactobacillus ,而 葡萄球菌Staphylococcus 减少。

抗生素影响肠道微生物群的研究设计
★ 影响肠道菌群的抗生素因素
抗生素的种类、机制模式和耐药性水平决定了它对目标人群和栖居微生物的影响。除了特定抗生素对肠道菌群的类型特异性影响或改变外,抗生素治疗的 剂量和持续时间、给药途径、药动力学和药效学特性 以及抗生素制剂的谱都使肠道菌群发生不同程度的改变。
★ 个体健康状况也是混杂因素
个体对基线抗生素治疗的肠道反应差异也应被视为混杂因素。这些混杂因素主要包括 一个人的健康状况、压力或饮食类型 。这将减少临床试验中确定抗生素对肠道影响的偏倚形式。因此,仅仅依靠短期干预的结果可能是不够的。
疾病爆发和菌株突变等长期自然波动也可能导致肠道发生变化,而 严格记录经验数据 ,将增加预期元数据的权重。
★ 研究耐药基因
在治疗前后对耐药基因的研究,将回答有关导致这种突变的混杂因素的问题。事实上,在没有一个细菌种群的情况下,基因转移似乎在其他群体中很突出,并在效果上产生了不同的抗性基因。更多的学术关注应该集中在肠道菌群的抗生素导致的耐药性。

★ 肠道病毒群是否类似肠道菌群?
与细菌不同,研究已经证实,肠道病毒群在12至26个月内是稳定的,甚至是 个体特异性 的,这意味着 不存在“核心肠道病毒群 ”。噬菌体被认为对艰难梭菌感染的粪菌移植治疗有作用。
抗生素是针对有害菌群的。然而,它们的化学成分会 改变种间关系 。此外,基础论证仍非常有限。生活在人体肠道中的大多数病毒是噬菌体。考虑到抗生素的原理,它与这些噬菌体具有类似的功能。然而,对于病原体、良性细菌和噬菌体之间的相互作用的认识还存在着差距。
★ 肠道病毒群仍需更深入探索
微生物群的研究无疑已经超越了对不同群落的描述;它应该包括所有微生物、宿主和外界因素之间的动态相互作用的总和。可以说对它的探索还 处于婴儿期 ,只有细菌被探索到较大程度。我们仍然不知道是哪种病毒共存于人类细胞中。
由于噬菌体随着时间的推移呈现出来,与其他人并不完全相同,那么什么样的噬菌体组成可以限制细菌的生长呢?为了建立类似健康的肠道,哪些细菌门会受到影响?这是一个潜在的研究课题。
★ 确立健康肠道需要考虑的因素
为了深入了解我们的肠道微生物群在对 干扰 和这些 干扰 可能 带来的 变化的 生理反应方面的变化 的未来,需要基线时间变化。
肠道病毒群的基线正是我们需要确定的,以确定什么样的组成是健康肠道的信号。这需要一个广泛的研究,必须考虑研究队列的 生活方式、地理差异和种族差异 ,因为这些数据将作为前面研究的基线。显然,将对抗生素干预造成的变化进行评估。
此外,了解一个健康的肠道是由什么组成的,与病毒组有关,将为肠道相关病毒疾病的研究开辟道路。
然而,从最新数据来看,几乎99%的肠道病毒是 未知的 。利用现有的序列数据库建立基线是不可取的。希望将读取的序列组装成重叠的DNA序列,以预测蛋白质编码基因的一致性,能为类型病毒提供线索。
★ 减少抗生素诱导的肠道生态失调的干预措施
- 应减少预防性使用抗生素
- 在怀孕期间设计抗生素的替代品
- 研究应旨在阐明在怀孕和哺乳期间抗生素治疗对肠道微生物组组成和耐药性的影响;抗生素能够到达足以影响母乳微生物群的母乳的机制和浓度。
- 帮助母亲及其后代建立健康的肠道
- 随着时间的推移,我们需要谨慎地了解抗生素是如何影响微生物多样性和恢复的。在菌种水平上,应研究耐药细菌在子宫内的转移对早期肠道定植的影响。这应与传播的危险因素共同研究
结 语
综上所述,广谱抗生素可以破坏革兰氏阳性菌和革兰氏阴性菌。
然而,我们对抗生素活性谱、肠道微生物对各种使用的抗生素的耐药性机制以及特定抗生素造成的损害程度的认知不足,限制了这方面的干预。
益生菌有助于微生物组促进抗生素耐药性,药物和微生物组之间的相互作用是双向的。抗生素可以破坏肠道微生物群,微生物也可以调节药物,从而改变化学成分,导致抗生素耐药性。
未来基于精准医学、耐药基因疗法和系统生物学方法,利用宿主微生物的相互作用,将制定更加有效和安全的治疗策略。
主要参考文献
Yang L, Bajinka O, Jarju PO, Tan Y, Taal AM, Ozdemir G. The varying effects of antibiotics on gut microbiota. AMB Express. 2021 Aug 16;11(1):116.
Ali Akhtar,Ponnampalam Eric N,Pushpakumara Gamini et al. Cinnamon: A Natural Feed Additive for Poultry Health and Production-A Review.[J] .Animals (Basel), 2021
Ding Y, Saw WY, Tan LWL, Moong DKN, Nagarajan N, Teo YY, Seedorf H. Emergence of tigecycline- and eravacycline-resistant Tet(X4)-producing Enterobacteriaceae in the gut microbiota of healthy Singaporeans. J Antimicrob Chemother. 2020 Dec 1;75(12):3480-3484.
Qiu X, Bajinka O, Wang L, Wu G, Tan Y (2021) Effects of high-fat diet on the epithelial mesenchymal transition of respiratory tract through the glyoxylic acid cycle of pulmonary microbes and the intervention of saturated hydrogen. Am J Transl Res 13(6):6016–6030
Uzan-Yulzari A, Turta O, Belogolovski A, Ziv O, Kunz C, Perschbacher S, Neuman H, Pasolli E, Oz A, Ben-Amram H, Kumar H, Ollila H, Kaljonen A, Isolauri E, Salminen S, Lagström H, Segata N, Sharon I, Louzoun Y, Ensenauer R, Rautava S, Koren O (2021) Neonatal antibiotic exposure impairs child growth during the first six years of life by perturbing intestinal microbial colonization. Nat Commun 12(1):443
Patangia DV, Ryan CA, Dempsey E, Stanton C, Ross RP (2021) Vertical transfer of antibiotics and antibiotic resistant strains across the mother/baby axis. Trends Microbiol.