CSE2019 | 在循证证据及指南助力下,打赢管理糖尿病的战争
编者按:糖尿病不只是高血糖,管理糖尿病的战争若只是打赢降血糖的战役,有可能会输掉整个战争。如何才能真正打赢管理糖尿病的战争?循证医学证据及指南在推动打赢战争的关键*器武**GLP-1受体激动剂(GLP-1RA)应用方面又发挥了怎样的作用?在近日江城武汉召开的内分泌学领域盛会"中华医学会第十八次全国内分泌学学术会议"上,北京协和医院夏维波教授和上海市第一人民医院彭永德教授分别就如何打赢管理糖尿病的长期战争及循证医学推动指南变革中GLP-1RA的关键作用作了精彩的报告,引起了广大临床医生共鸣。


夏维波教授和彭永德教授
如何才能打赢征服糖尿病的战争

夏教授的报告以上世纪经典的越南战争为例,虽然美国看似取得了几乎每场战斗的胜利,但最终输掉了整个战争。这形象地提醒大家,任何事情不能只关注眼前得失,要有长远眼光,才能看到未来风险。糖尿病的管理亦如是,如果仅仅只是打赢降血糖的战役,有可能会输掉管理糖尿病这场长期的战争。
糖尿病的危害不仅仅在于高血糖。首先,2型糖尿病与动脉粥样硬化性心血管疾病(ASCVD)密切相关,ASCVD是中国糖尿病患者的首要死因[1]。其次,随着治疗时间的延长,多数降糖治疗会导致体重增加[2],而体重增加会带来一系列问题,如增加心血管危险因素及心血管疾病风险,增加强化治疗负担等。再次,强化治疗可增加低血糖风险,而低血糖可增加心血管事件死亡风险[3]。此外,糖尿病是慢性肾病(CKD)的首要危险因素,糖尿病合并CKD的现象普遍存在;糖尿病相关CKD患者的死亡率呈逐年增加趋势[4],故糖尿病患者还应关注CKD管理(图1)。
因此,糖尿病不只是高血糖,其管理不能仅局限于追求降糖效果,还要关注低血糖、体重增加、心血管风险、CKD等问题,否则将会使降糖获益大打折扣。糖尿病的治疗是一场长期战争,不能只着眼于降血糖这一场战役,而需要更加注意长期并发症。理想的糖尿病管理应满足有效降糖、改善心血管结局、减轻体重、减少低血糖风险、拥有其他降糖外获益等特点。

图1. 糖尿病不仅仅是高血糖,而是多种危险因素交织的代谢综合征
GLP-1RA利拉鲁肽——打赢糖尿病管理战争的理想*器武**
作为糖尿病管理领域的后起之秀,GLP-1RA利拉鲁肽基于人GLP-1结构而研发,可有效改善2型糖尿病"八重奏"中的六种病理生理机制,完全具备了上述理想糖尿病管理的几大特点,是助力临床医生打赢管理糖尿病的战争的理想*器武**。
作为降糖药物,利拉鲁肽毫无疑问能够取得控制血糖这场战役的胜利。LEAD系列研究显示,利拉鲁肽可使2型糖尿病患者的糖化血红蛋白降低1.1%~1.6%。另有研究发现,利拉鲁肽长期治疗可持久控制血糖水平[5]。
更鼓舞人心的是,越来越多的证据显示,其还能打赢征服糖尿病战争中的其他战役。首先, LEADER研究显示,利拉鲁肽可降低2型糖尿病患者的心血管疾病风险,使主要心血管不良事件(MACE)及心血管死亡风险分别降低13%和22%,是目前中国市场上唯一经CVOT证实可减少心血管死亡风险的GLP-1RA[6]。其次,利拉鲁肽可显著降低2型糖尿病患者的严重低血糖风险(降幅可达31%)。其三,利拉鲁肽可显著降低肥胖/超重患者的体重和腰围。此外,LEADER研究还显示,利拉鲁肽可使肾脏事件风险降低22%,并延缓肾功能恶化[7]。最后,其还可使微血管事件风险降低16%。此外,研究显示,利拉鲁肽还可显著降低收缩压达2.6~3.3mmHg、显著降低空腹LDL-C及甘油三酯水平、显著改善β细胞功能(图2)。

图2. GLP-1RA利拉鲁肽治疗糖尿病具有多重获益,助力长期疾病管理
综上可见,以利拉鲁肽为*器武**,不仅能够强效持久控糖;还具有明确心血管获益、不增加低血糖风险、减轻体重、降低肾脏事件风险、降低血压、改善空腹胆固醇及甘油三酯。正因为如此,其受到国内外内分泌领域的广泛关注和相关指南推荐。2019年ADA指南明确推荐利拉鲁肽用于2型糖尿病合并ASCVD患者。2型糖尿病合并ASCVD患者降糖药物应用专家共识更是推荐利拉鲁肽作为2型糖尿病合并ASCVD的优先治疗药物,以最大限度降低患者心血管事件及死亡风险。
循证证据推动指南变革,助力GLP-1RA在糖尿病管理中的应用

彭永德教授的报告从循证医学证据不断积累并推动糖尿病指南变迁的独特视角,解读了GLP-1RA在糖尿病治疗中的重要作用。他强调指出,随着循证证据的不断积累,人们对于糖尿病认识的不断深入,糖尿病的治疗理念正沿着"强化降糖-个体化控制-多重危险因素管理-以患者为中心,强调兼顾心血管结局"不断变革和进步。
具体来说,DCCT及UKPDS两大经典研究提示强化降糖可为糖尿病患者带来显著获益。基于此,各大指南提出了"强化降糖"的理念和治疗方案。但是后来,多项经典研究的荟萃分析并未发现强化降糖对死亡风险的降低,反而观察到了低血糖风险的增加[8]。基于上述证据,其后的指南提出了设定个体化血糖控制目标的重要理念。随后,Steno-2研究显示,多因素干预可显著降低心血管事件和全因死亡风险[9]。同时,临床研究中GLP-1RA降糖、减重、调脂和降压等改善多重心血管危险因素的优势逐渐显现。因此,指南更新推荐2型糖尿病患者要进行多重心血管危险因素的管理,同时GLP-1RA因其多重获益在包括中国指南在内的众多国内外指南中的地位逐渐提升。
其中,2017年中国2型糖尿病防治指南将GLP-1RA提升为二甲双胍单药控制不佳后联合治疗的选择之一[10]。自EMPA-REG、LEADER、SUSTAIN、CANVAS等一系列心血管结局研究(CVOT)结果相继发布,推动了糖尿病指南发生新的变迁,强调降糖治疗要坚持以患者为中心,兼顾结局(尤其是心血管结局)(图3)。

图3:循证医学证据积累不断推动着糖尿病治疗迈向新的阶段
抽丝剥茧,追根溯源:细看GLP-1RA如何谱就糖尿病治疗新篇章
尽管相关指南不断完善,但心血管疾病仍是2型糖尿病最主要的死亡原因[11]。随着降糖药物CVOT的不断开展,人们对降糖药物的期待由心血管安全逐渐转变为心血管获益。在众多降糖药物中,虽然循证证据显示,SGLT2*制剂抑**可减少心衰住院风险,但其对主要心血管不良事件(MACE)的影响结果并不一致。在众多已上市的GLP-1RA的CVOT研究中,仅利拉鲁肽可同时降低MACE和心血管死亡风险。LEADER研究结果显示,利拉鲁肽可使MACE风险显著下降13%,使心血管死亡风险显著降低22%[12]。因此,基于流行病学及CVOT证据,多国指南推荐利拉鲁肽用于ASCVD患者(图4)。
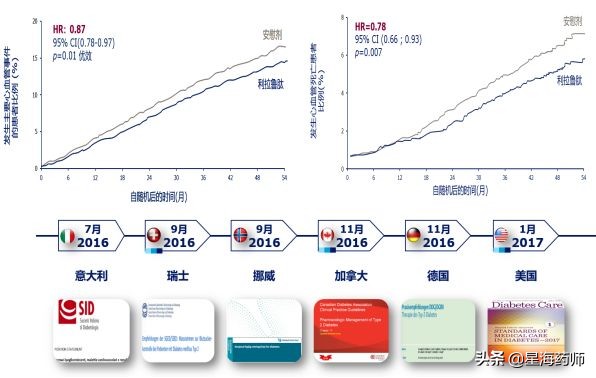
图4:基于LEADER研究结果,多国指南推荐利拉鲁肽用于ASCVD患者治疗
2018年ADA指南将ASCVD评估列入治疗路径后,利拉鲁肽的治疗地位更是得到显著提升,成为2型糖尿病合并ASCVD治疗的优选[13]。其后,2018 ADA/EASD 2型糖尿病高血糖管理共识及2019 ADA糖尿病诊疗标准更是将ASCVD列为首先考虑的因素,并优先推荐证实具有心血管获益的GLP-1RA如利拉鲁肽用于ASCVD患者[14,15]。此外,近期最新的心血管领域指导性文件ACC专家共识也推荐利拉鲁肽用于ASCVD患者[16]。更加鼓舞人心的是,2019ACC/AHA指南还推荐GLP-1RA用于2型糖尿病患者CVD的一级预防[17]。这无疑为该类药物的发展应用铺就了更广阔的道路,将使更多患者从中受益。
结 语
糖尿病的管理不仅要打赢降低血糖的战役,更要打赢改善代谢、预防慢性并发症的长期战争。理想的糖尿病管理应满足有效降糖、改善心血管结局、减少体重、减少低血糖风险及拥有其他降糖外获益等特点。从相关临床研究证据来看,GLP-1RA利拉鲁肽可实现强效持久控糖、不增加低血糖风险、具有明确的心血管获益、可显著降低肾脏事件风险、还具有减重/降压/调脂等多重获益,是理想的糖尿病管理药物。最新指南强调"以患者为中心,强调兼顾心血管结局"将是今后糖尿病治疗的核心策略,GLP-1RA利拉鲁肽将不断助力这个糖尿病管理战略目标实现。


参考文献
1. 中国2型糖尿病指南(2010版)。
2. Kahn et al. (ADOPT). N Engl J Med 2006;355:2427–43.
3. Eur Heart J. 2013 Oct;34(40)3137-44.
4. Liu M, et al. Diabetes Metab. 2018 Sep 6. pii: S1262-3636(18)30166-6.
5. Nauck M,et al. Diabetes Obesab. 2013 Mar;15(3):204-12.
6. 纪立农等,中国糖尿病杂志 2018. 26(5):353-361
7. Mann JFE, et al. N Engl J Med. 2017 Aug 31;377(9):839-848.
8. Control Group, et al. Diabetologia. 2009 Nov;52(11):2288-98.
9. Gæde P, et al. New England Journal of Medicine, 2008, 358(6): 580-591.
10. 中华医学会糖尿病学分会,中华糖尿病杂志, 2018. 10(1): p. 4-67.
11. Bragg F, et al. JAMA. 2017 Jan 17;317(3):280-289.
12. Marso SP et al., N Engl J Med. 2016 Jul 28;375(4):311-22.
13. ADA, Diabetes Care 2018 Jan; 41(Supplement 1): S73-S85.
14. Davies MJ et al., Diabetes Care. 2018 Dec;41(12):2669-2701.
15. ADA, Diabetes Care 2019;42(Supplement 1):S90–S102.
16. Das SR et al., J Am Coll Cardiol. 2018 Nov 26.
17. Arnett DK, et al. Circulation. 2019 Mar 17.
(来源:《国际糖尿病》编辑部)