本文来源:中国小儿急救医学, 2022,29(8) : 600-605.
"临终"是人走向死亡阶段最后的过程,临终关怀(hospice care)能够提高临终人群的生活质量,使其舒适、有尊严地离世,是每个人都应享有的权利。联合国儿童基金会、世界卫生组织和世界银行的报道显示,仅2017年就有630万名15岁以下儿童死亡,其中绝大多数不能获得临终关怀,主要是因没有专业机构为他们提供临终关怀的服务。2021年世界临终关怀与舒缓医疗日的主题是"舒缓医疗,人人享有"。临终儿童的权利和生活质量已成为医疗机构关注的重点,尽管临终患儿及其家庭成员希望临终患儿能够在家中度过最后的时光,但最终仍可能是在医疗机构中度过,尤其是收治在儿童重症监护病房(pediatric intensive care unit,PICU)的危重症患儿。尽管国内外已制定多个儿童临终关怀或舒缓治疗(palliative care)的临床指南或专家共识,但危重症儿童的临终状态并没有明确的定义,也缺乏针对该人群实施临终关怀的指导意见。为促进危重症儿童临终关怀的科学实施,国家儿童医学中心儿科护理联盟急危重症护理学组(以下简称学组)召集全国12家儿童医疗机构危重症领域的医护专家,共同制定了《中国危重症儿童临终关怀专家共识》(以下简称《共识》),旨在为儿童危重症专科医护人员提供决策依据。
1 《共识》的产生过程
学组召集国家儿童医学中心复旦大学附属儿科医院、上海交通大学医学院附属上海儿童医学中心、国家儿童医学中心首都医科大学附属北京儿童医院,国家儿童区域医疗中心重庆医科大学附属儿童医院、广州市妇女儿童医疗中心、浙江大学医学院附属儿童医院、西安交通大学附属儿童医院、中国医科大学附属盛京医院,以及南京医科大学附属儿童医院、湖南省儿童医院、大连市妇女儿童医疗中心(集团)、郑州儿童医院、河北省儿童医院在内的13家医院的儿童危重症医生、护士、营养师、医务社工、心理学专家等组成《共识》编撰团队。
编撰团队以"children" "palliative care" "hospice care" "end of life care" "critical care"为英文检索词,以"危重症" "儿童" "临终关怀" "姑息护理" "舒缓治疗" "终末护理"作为中文检索词,检索各大指南网、国家卫生健康委员会官方网站、英文数据库(OVID-Medline、OVID-JBI、Web of Science、Cochrane Library)和中文数据库(中国知网和中国生物医学文献服务系统)。检索时间为2000年1月至2021年10月。通过分析指南、系统评价、专家共识中临终关怀相关内容,结合国内医疗临床情境,参编人员对《共识》包含的7个维度(临终关怀的概念、适用人群及范围、团队组建、危重症儿童临终关怀的评估、家庭参与的预设临终计划制定、症状管理、情感沟通及应对策略)达成共识,并起草编撰《共识》。邀请国内本领域权威专家对《共识》进行外审后修正,形成终稿。
2 《共识》内容
2.1 临终关怀的概念
临终关怀是为临终患儿及其家属提供的全面照顾,包括医疗、护理、心理和社会等各个方面,能够减轻患儿痛苦、甚至无痛苦地走完生命的最后阶段,并使其家属的身心健康得到维护和增强。目标在于使临终患儿的生命品质得到提高。
2.2 适用人群及范围
推荐意见1 危重症儿童临终关怀适用于处于危及生命的疾病状态下、继续治疗病情仍无法得到缓解的患儿及其家庭;临终地点为PICU的独立单元。
"危重症临终患儿"是指在PICU中完成整个临终照护过程的患儿,主要包括以下两类:(1)患儿的各脏器功能处于终末状态,或依赖机器维持生命,呈不可逆状态,无根治性的治疗方法,如恶性肿瘤晚期、各脏器功能衰竭等;(2)患有不可逆的非进行性疾病,呈急性、进行性进展,在有限的时间内最终走向死亡的患儿,如严重脑性瘫痪、多发先天畸形等。
2.3 临终关怀多学科团队的组建
推荐意见2 应组建危重症儿童临终关怀多学科团队,由医疗、护理、心理、药剂、营养、麻醉、物理治疗、宗教和社会工作等多专业人员组成。
推荐意见3 多学科团队应解决危重症临终患儿及其家庭的医疗、社会、精神(灵性)、丧亲和团队成员支持等相关问题。
一项系统评价显示,基于多学科团队的临终关怀干预,可确保照护的连续性并促进有效沟通。多学科团队参与临终患者管理,可增加对临终患者照护计划的讨论并对其临床结局产生积极影响。目前国内少数单位已经开展并运行多学科团队。
多学科团队的任务主要包括:(1)解决医疗支持相关问题:医疗团队(包括医生、护士、药剂师、营养师、麻醉师等)对处于临终状态的患儿进行全面且综合的评估,包括生理、心理、精神、社会、死亡管理和丧亲支持,并制定明确的治疗目标和采用合适的治疗方式;(2)解决社会支持相关问题:评估危重症临终患儿家庭面临的挑战、交流方式及偏好、应对目前状况的能力及心理准备;确认家庭的社会和经济负担;必要时考虑转介给临床心理学专家或专业社工;(3)解决精神支持相关问题:评估患儿及家庭成员是否需要信念和精神支持;必要时考虑转介给合适的宗教人员;(4)解决丧亲支持相关问题:评估家庭、患儿在平稳状态、突发状况及死亡等不同阶段出现悲伤和丧亲之痛的程度和影响;必要时考虑转介给社会心理学医生;(5)解决团队成员支持相关问题:重视临终关怀团队成员的心理健康,评估团队成员的痛苦和共情疲劳,并开展心理支持,包括死亡教育、情绪控制能力培训、心理疏导等,提高医护人员心理安全感。必要时考虑转介给社会心理学医生。
推荐意见4 临终关怀团队成员应接受系统全面的培训,尤其应重视心理支持方面的培训。
临终关怀团队成员培训的重要性已在各临终关怀机构中得到共识。临终关怀的工作内容重点已不再是疾病的救治,而是心理、精神以及社会支持等方面的照护,而这些照护内容的有效实施与医护人员的死亡观和价值观密切相关。加强对临终关怀团队成员的培训,可以使医护人员更好地理解死亡,从而可以与临终患儿及其照护者更顺畅地交流,使临终关怀更人性化,使患儿与家庭以积极的态度面对死亡。
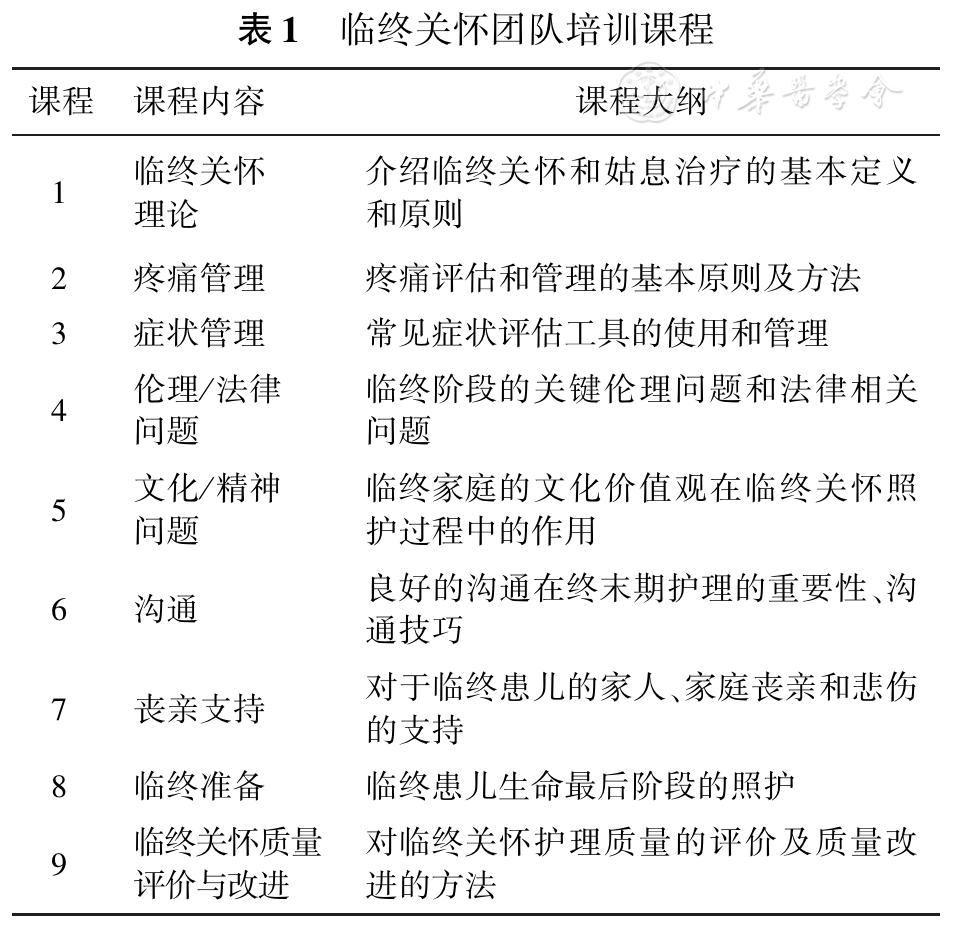
建议培训内容包括临终关怀相关理论、症状评估及管理(疼痛、抽搐、呼吸困难、胃肠道症状等)、伦理/法律问题、文化及精神问题、沟通技巧、丧亲及悲伤护理、临终关怀护理质量评价与改进等(表1)。
2.4 危重症临终患儿的识别及评估
推荐意见5 医护人员应熟悉疾病终末期发展轨迹,结合临床经验、疾病相关特殊表现及可靠的评估工具来识别和界定危重症临终患儿。
虽然每个临终患儿的临终状态有其独特性,但大部分处于疾病终末期的患儿其体征亦具有相似性。危重症患儿常见濒死体征或症状包括:进行性虚弱、大多时间都处于睡眠状态、摄入食物和液体量减少、尿量减少和(或)颜色加深、吞咽困难、与可逆原因无关的谵妄、意识水平的改变(例如意识减退、警觉或敏感、睡眠过度或出现意识混乱)、呼吸音杂乱或呼吸道分泌物过多、呼吸节律改变(潮式呼吸、呼吸暂停)、指端斑点或湿冷等。使用可靠的评估工具和临床指征可提高对临终患儿生存时间的判断能力。
两种常见的疾病终末期轨迹可帮助医护人员判断:(1)大部分肿瘤或癌症患儿在死亡前会有一小段非常明显的衰退期;(2)器官功能衰竭患儿表现为长期的器官功能障碍伴随阶段性病情恶化,死亡时间较难预测。
推荐意见6 采用合适的评估工具对危重症临终患儿实施全面的评估;评估内容包括基础疾病、生理、心理、社会、精神及丧亲等方面。
危重症儿童临终关怀的评估内容以2002年加拿大临终关怀协会(Canadian Hospice Palliative Care Association)构建的临终关怀模型为依据,并参照2016年英国国家卫生与临床优化研究所(National Institute for Health and Clinical Excellence,NICE)指南制作机构发布的指南,其评估的核心为危重症临终患儿及其照护者,包括对患儿家庭的文化观、价值观以及患儿的发育阶段、教育水平等方面的整体评估;从基础疾病、生理、心理、社会、精神、丧亲支持和死亡管理等方面进行全面评估(表2)。

适用于危重症临终患儿进行综合评估的工具较少。可使用埃德蒙顿症状评估表(Edmonton symptom assessment scale,ESAS)从疼痛、疲劳感、失眠、恶心、胃纳减退、呼吸急促、沮丧、焦虑和幸福感及其他问题等方面进行评估,评分从1到10分,1分表示没有上述症状,10分表示上述情况的最差状态。评估者可以是患者、家庭照护者、医务人员或护理员。
适用于危重症临终患儿家庭及照护者的评估工具也较少,以下评估工具可选择性使用:(1)家庭关系指数评估(Family Relationship Index,FRI),用于评估家庭的功能,分值越高,家庭功能越好;(2)社会支持感知多维量表(Multidimensional Scale of Perceived Social Support,MSPSS),用于评估临终患儿的家庭是否可以从家人、朋友和重要的人处获得社会支持,分值越高说明获得支持越多;(3)维克森林医师信任量表(Wake Forest Physician Trust Scale,WFPTS),用于评估家属对医护人员照护患儿的信任程度,分值越高,信任度越高。
2.5 预设临终关怀计划
推荐意见7 应预设临终关怀计划,内容包括基本信息、病情总结、患儿及其家庭同意的治疗方案、患儿及其家庭认可的沟通方式、遗愿清单等。
一旦识别出危重症临终患儿,应向其家属说明情况。加拿大临终关怀协会和英国NICE推荐为临终患儿及照护者预设照护计划。预设临终关怀照护计划是进入临终关怀程序的第一步。预设计划的内容应包括患儿及其主要家庭成员的基本信息如人口学资料;基于全面评估的患儿病情总结;危及生命事件发生时的选择(如是否抢救、是否需要体外生命支持);遗愿清单包括离世地点选择、器官和组织捐献、丧葬和遗体护理等。预设临终关怀计划应得到患儿和(或)其家庭的同意,当他们面临一些"艰难决策"时,医务人员应当给予足够的时间和专业支持。
推荐意见8 确保危重症临终患儿及其家庭在临终关怀计划制定的过程中处于主要地位,多学科团队应定期以会议的形式与患儿及其家庭讨论并修改照护计划。
家庭在危重症患儿的整个临终过程中可以为医务人员提供支持并且能够在预设临终关怀计划中起到非常重要的作用。多学科团队定期与患儿及其家庭进行沟通,流程见图1。在患儿初次被宣布生命垂危时、讨论和制定照护计划时,以及患儿临近死亡时,制定并完善临终关怀计划。会前准备:确定参会人员(临终关怀团队和患儿及照护者),确定会议时间及地点(最好是隐私空间),明确会议目标及临终关怀团队中人员角色。告知患儿目前的健康状况及所需做的决定,以及确认患儿及照护者的价值观/文化观等,以明确他们的期盼和需求,制定下一步的照护计划。注意保护患儿及家庭的隐私并给予充足的时间和空间以利于家庭做出决定。

▲ 图1 制定预设临终关怀照护计划的沟通流程
2.6 临终环境
推荐意见9 为危重症临终患儿创造舒适、安静、家庭化、人性化的环境,营造温馨感与安全感。
对于危重症临终患儿的照护环境最好相对独立,尽量将临终患儿安置于单间,给临终患儿及其家庭提供私密的空间共同度过生命的最后时光。如果没有条件设置单间,可以将临终患儿安置在相对独立的空间,避免过多的环境刺激。舒适、安静、家庭化、人性化的环境,可减轻对患儿及其家庭情绪的影响,提高患儿的舒适度。
推荐意见10 针对危重症临终患儿制定开放性探视制度,根据患儿及家属的需求选择探视时间和时长(不影响正常医疗秩序的前提下)。有条件的医疗机构可以设置独立的临终关怀房间,以满足家庭陪伴患儿的需求。
由于ICU环境的特殊性,无限制的陪伴危重症患儿成为其家庭的渴求。提供开放式探视,可以满足危重症临终患儿及其家属对于互相陪伴的需要,使患儿及其家属能够平静坦然地接受死亡,体现医院对患儿及家属的人文关怀,缓解家属悲伤情绪,为丧亲辅导提供环境支持。2017年一项关于新生儿、儿童和成人ICU中以家庭为中心的护理指南建议,对危重症患儿的家属提供开放性探视,满足他们的需求,同时提供支持人员并强化与家庭的合作;2018年一项最新的系统评价研究结果显示,灵活的ICU探视时间可以减少患儿的谵妄和焦虑症状,提高家属满意度。
2.7 危重症临终患儿的症状管理
推荐意见11 对患儿出现的症状进行完整评估,以减轻症状、提高患儿的舒适度为原则制定管理策略。
推荐意见11.1 根据导致消化系统症状的原因进行对症处理。
危重症临终患儿消化系统异常大多表现为恶心/呕吐及便秘两种情况,可能与药物、液体量减少、肠蠕动的减慢和运动减少有关。应详细记录呕吐的时间、性质、量、频率和诱发条件,腹部是否疼痛、口服入量、厌食、大便性状,有无头疼、焦虑,药物及水电解质变化等;并针对消化道症状出现的原因进行处理(表3)。

推荐意见11.2 危重症临终患儿的疼痛管理应个性化,选择适合临终患儿年龄的疼痛评估工具对患儿进行全面的疼痛评估;联合使用药物镇痛和非药物镇痛。
镇痛是保证危重症临终患儿安全和舒适的重要策略,疼痛管理目标是使患儿处于无痛或轻度疼痛的状态,因而首先应确认疼痛的原因,再针对疼痛原因进行处理。进行疼痛的评估必须要遵循系统全面的原则,疼痛评估的内容:(1)疼痛发生的部位、程度、持续时间等;(2)疼痛对睡眠形态、进食、情绪的影响;(3)疼痛病史;(4)评估患儿和照护者的文化程度及其对疼痛以及疼痛管理的理解水平。疼痛的评估包括自我报告、生理学评估和行为学评估,后两种主要适用于无法自我报告的婴儿、幼儿或昏迷患儿。疼痛评估工具的选择可参见中华医学会儿科学分会急救学组制定的2018版《中国儿童重症监护病房镇痛和镇静治疗专家共识》,除考虑评估工具外,还需考虑临床情景及评估的时间点,例如在使用镇痛药物后评估镇痛有效时,用药前后采用的疼痛评估方法应相同。若患儿处于清醒状态,应重视其疼痛的自我报告。家属更希望参与到患儿疼痛的评估过程中来,而且家属更了解孩子,更清楚他们如何表达疼痛,也更能提高医生的评估和管理实践。
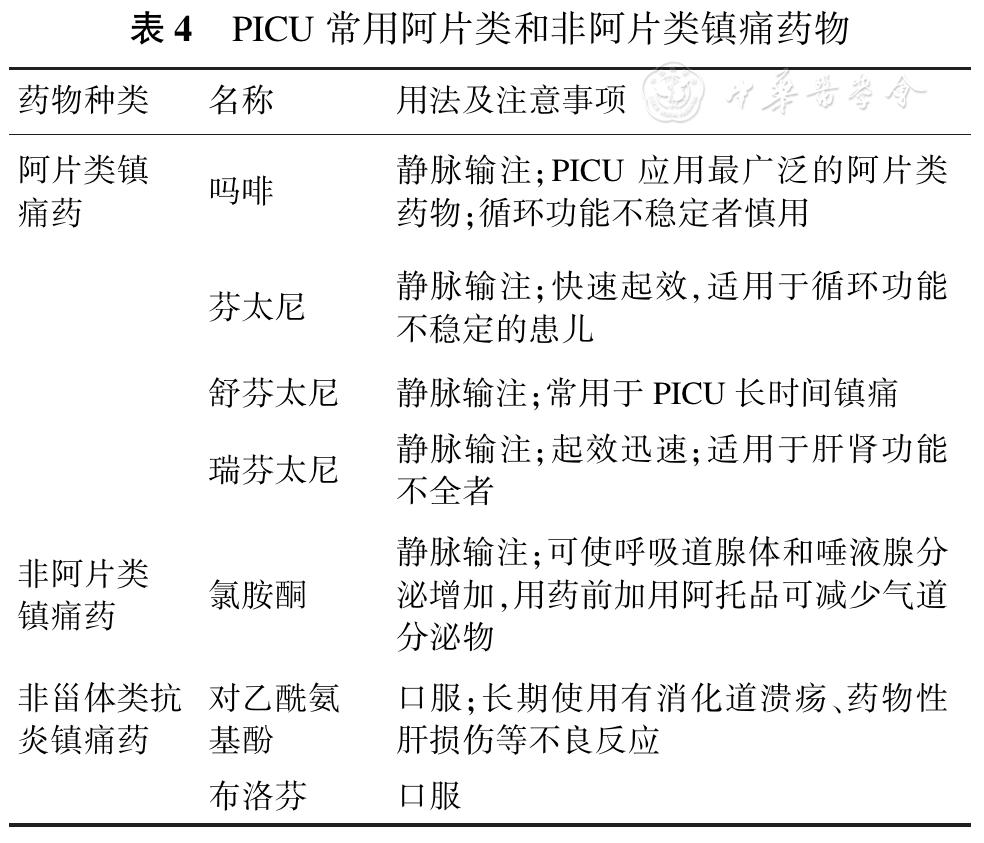
PICU中常用的镇痛药物包括阿片类镇痛药(*啡吗**、芬太尼、舒芬太尼、瑞芬太尼)、非阿片类镇痛药(氯胺酮)及非甾体类抗炎镇痛药(对乙酰氨基酚、布洛芬)(表4);用药剂量可参见中华医学会儿科学分会急救学组制定的2018版《中国儿童重症监护病房镇痛和镇静治疗专家共识》。阿片类药物的不良反应包括便秘、恶心呕吐、瘙痒症(过敏)、疲劳及与阿片类药物相关的混乱、谵妄、肌阵挛、呼吸抑制、尿潴留。非药物干预包括平静地说话、安慰、身体接触如拥抱或触摸、放松的音乐、舒适的环境及游戏疗法等;噪音小(<45 dB)、符合患儿昼夜(睡眠)节律、有家人在场的疗愈环境,可使患儿的疼痛减轻。
推荐意见11.3 应针对危重症临终患儿不同程度、不同类型呼吸困难的原因进行对症处理。
危重症临终患儿呼吸困难的原因主要包括:因咳嗽反射减弱导致的呼吸道梗阻、呼吸肌无力、误吸导致感染,分泌物排除能力降低,通气/血流的不匹配,并发症(例如胃食管反流和神经肌肉性脊柱侧弯)以及焦虑。目前对呼吸困难的管理主要包括非药物管理和药物管理 (表5)。非药物的方式主要包括陪伴及安抚、吸痰、氧疗、胸部物理治疗等;药物管理主要采用雾化和去除因并发症导致的呼吸困难。

推荐意见11.4 基于对患儿最有益的原则进行危重症临终患儿的营养管理,定期评估,选择经口、经鼻胃管或空肠管饲或静脉注射的营养支持方式。
英国NICE发布的婴幼儿、儿童和青年人临终关怀指南指出,当婴幼儿、儿童或青年人接近生命终点时,虽然营养支持未必对患儿最有利,但如果患儿希望并能够进食时,则不应该停止摄入营养,应鼓励和支持患儿尽可能经口摄入适当的营养。始终坚持以对患儿最有益的原则,在患儿无法进食时,通过其他常规给药途径(如鼻胃管、空肠管饲或静脉注射)摄入营养,平衡营养支持对临终儿童的益处和可能的负担,定期评估,并与患儿家庭讨论是否继续营养支持。临终危重患儿每日液体量应保持维持量,根据患儿体重和不显性失水量计算。对临终患儿停止管饲喂养可能存在伦理等方面的挑战,但当鼻胃管/鼻肠管等喂养方式增加液体负荷或加速病情恶化时,可停止管饲喂养,或可改为肠外营养以保证临终患儿的最低营养摄入量。
推荐意见11.5 出现抽搐的危重症临终患儿应寻找病因,消除任何潜在的原因及触发因素并对症处理。
需评估危重症临终患儿是否处于抽搐或癫痫发作的高风险,以及确认是否存在诱发抽搐的原因,例如发热、电解质紊乱、药物反应、睡眠剥夺、疼痛及过度的环境刺激。需要区分不正常身体抖动与肌痉挛。如果患儿有癫痫史,应提前熟悉其常用控制癫痫的药物。
2.8 危重症临终患儿复苏抢救时的家属陪伴
推荐意见12 医疗机构应当制定相关的制度和程序,告知临终患儿家庭有复苏抢救时陪伴患儿的权利,根据家庭的意愿选择是否陪伴。
作为孩子的精神支柱,家人的陪伴可以减轻患儿的恐惧与痛苦;即便患儿处于意识不清的状态,家人的存在也可使患儿放松,并作为促进医患双方相互理解的渠道,让临终患儿的抢救或死亡过程变得更人性化,同时让家人更直面地意识到患儿病情的严重性;陪伴的过程给家庭提供了1次与患儿告别的机会。医护人员与临终患儿父母应有不同的角色分工,同时针对陪伴过程中突发意外具有应急处理方案。建议引进父母协调者(Parent Facilitator)角色,如医务社工,运用同理、倾听、陪伴等技巧给予家庭情感支持并视情况开展哀伤辅导。当患儿抢救无效或未经抢救而死亡时,在不影响其他患儿诊疗护理的情况下,尊重其家庭宗教文化信仰,配合完成患儿的尸体护理。
(执笔专家:胡静 段颖杰 冯升)
参与本共识制定的专家(按单位拼音字母顺序):
重庆医科大学附属儿童医院(孟玉倩、许峰)、大连市妇女儿童医疗中心(集团)(王丽红)、复旦大学附属儿科医院(顾莺、胡静、陆国平、王文超)、广州市妇女儿童医疗中心(时璇)、河北省儿童医院(张瑜联)、湖南省儿童医院(刘美华)、南京医科大学附属儿童医院(陈清秀)、首都医科大学附属北京儿童医院(张琳琪、段颖杰、钱素云)、上海交通大学医学院附属上海儿童医学中心(陆红、冯升、王莹)、西安交通大学附属儿童医院(姚丹)、中国医科大学附属盛京医院(贺琳晰、刘春峰)、浙江大学医学院附属儿童医院(周红琴)、郑州儿童医院(郭洁)
本文编辑:李巍