全身麻醉患者术后禁水可防止误吸、反流等情况的发生,但长时间禁水易使患者发生口渴,引起患者苏醒期躁动,不仅会增加管道滑脱、坠床、切口出血等风险的发生率,还有可能导致患者出现焦虑、烦躁等负性情绪,不利于患者康复。该研究系统检索了国内外关于全身麻醉术后患者早期饮水管理方面的文献,从饮水理念、评估方法与指标、饮水策略、并发症预防、安全性和可行性5个方面进行总结,为全身麻醉术后患者早期饮水管理提供理论参考。
一、文献纳入与排除标准
纳入标准:①年龄18~65岁、ASA分级I~Ⅲ级、全麻术后在麻醉后监测治疗室接受早期饮水的患者,排除因手术病情需要严格禁食、禁水患者;②涉及全麻术后口渴的干预、早期饮水详细方案的实施及并发症预防;③主要结局指标为术后早期饮水后并发症的发生率及预防,次要结局指标为饮水后患者口渴、口干缓解状况;④依据6S金字塔模型,证据类型依次包括指南、最佳临床实践、证据总结、系统评价、随机对照原始研究;⑤文献的语言类型包含中文和英文。
排除标准:①文献信息不全;②文献类型为报告、计划书。
二、纳入文献的一般情况
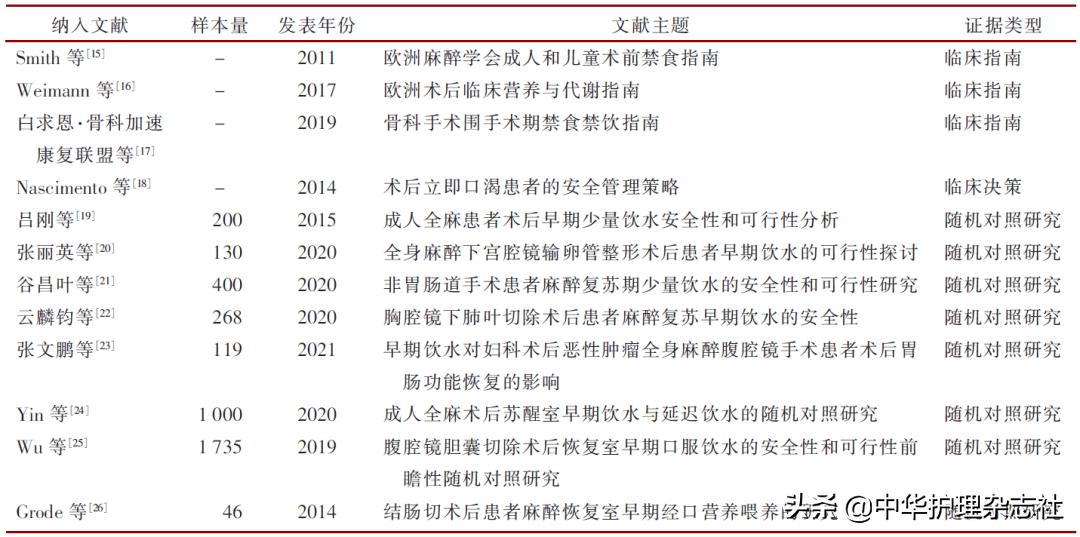
该研究共纳入12篇文献,包括3篇临床指南,1篇临床决策,8篇随机对照研究。
三、全身麻醉术后患者早期饮水管理策略的最佳证据
饮水理念
1.应该根据患者意愿和手术类型尽早恢复经口液体摄入,门诊或日间手术后出院的患者不应该强制限制液体摄入。
2.患者术后经口进食水不应该中断,包括透明液体摄入,绝大多数患者应该在术后数小时内恢复。
3.根据患者耐受程度和个体化情况决定让患者经口进食水时,要特别警惕老年患者。
4.对于绝大多数骨科患者,一旦清醒,即可进食清饮料。
5.患者手术类型和部位等因素没有特定要求时,基于科学证据术后若需要延长禁食水时间,应以肠道休息对胃肠道愈合、手术吻合口恢复很重要为前提,否则小量的液体早期摄入不会对患者带来负面影响。
评估方法与指标
1.意识水平评估、气道保护(咳嗽和吞咽)、无恶心和呕吐是患者术后饮水的安全标准,否则饮水不应该被实施。
2.患者苏醒程度的全面评估应该由受过专业培训或有经验的麻醉医生或麻醉护士来实施。
3.饮水方案实施的标准:生命体征平稳、患者意识完全清醒、肌力恢复至V级、吞咽反射恢复且无呕吐、有饮水意愿。
4.吞咽反射恢复情况可采用唾液吞咽测试,即护士将手指放在患者的喉结及舌骨处,让其反复做吞咽动作,如果喉结和舌骨随着吞咽运动,越过手指向前上方移动再复位,30s内完成3次,即吞咽功能基本恢复。
5.推荐采用改良Aldrete量表和Steward评分工具评估麻醉苏醒情况,每30min评估1次,Aldrete≥8分或Steward评分≥4分即可实施饮水方案。
6.肌力恢复状况评估中,推荐采用加速度肌松监测仪诱发电位反应进行监测。
饮水策略
1.告知家属并详细介绍早期饮水的重要性、具体流程、注意事项及要求,有利于提高患者对术后早期饮水的重视度和配合度。
2.成人饮水方案的实施必须由有经验的麻醉护士进行。
3.饮水体位:嘱患者平卧,抬高床头15°~30°,辅助患者头偏向一侧。
4.饮水工具可选择无菌注射器、带有刻度的勺子、一次性滴管。
5.首次饮水宜采用试验量2~5ml,先湿润患者口唇,然后于患者呼气末从两侧口角缓慢注入。
6.推荐试验量后再次饮水的时间间隔为10~30min。
7.可遵循少量多次原则,在患者吞咽良好、无呛咳和其他不良事件的情况下分次从患者口腔注入温水,单次追加量5~10ml,间隔5~6min,饮水总量不超过50~200ml,最大总量为300ml。
并发症预防
1.饮水全程需有医护人员在床旁,监测患者生命体征以及有无呛咳、误吸、低氧血症的发生。
2.在实施饮水方案前成立饮水并发症应急处理小组,人员宜由2名副高职称的专家和2名有经验的麻醉后监测治疗室护士组成,建立患者术后饮水健康档案,严格把控饮水质量管理,及时处理并发症。
3.饮水措施实施前,护士应备齐急救设备和药品,饮水时患者均有通畅的静脉通路及备有完好的负压吸引装置。
安全性和可行性
1.方案实施前后必须由麻醉护士监控患者的安全性,饮水过程中,如患者出现呛咳等不适症状或要求终止饮水时,应立即停止饮水。
2.胸腔镜下肺叶切除术患者在麻醉后监测治疗室中早期饮水有助于减轻患者口渴及口咽部不适、术后疼痛及焦虑程度,早期饮水安全可行,但必须仔细权衡该方案对患者是否存在潜在并发症。
3.结肠手术患者饮用配方液体可以保持营养平衡,但仍需大样本循证研究支持。
该研究总结了全身麻醉术后患者早期饮水管理策略的最佳证据,为麻醉后监测治疗室护士制订相关护理方案提供了循证依据。建议实施证据转化时,充分考虑每条证据的实用性、可行性、适宜性、潜在风险和效益,保障证据顺利地应用于临床。
本文整理自《中华急危重症护理杂志》2021年第6期
作者:魏小龙 朱文敏
编排:马杰 郝淑龙 李伟杰
审核:曹作华 谢贞