
中国急救医学2022年5月第42卷第5期
摘要
急性胰腺炎( acute pancreatitis,AP) 是急诊科常见的疾病,也是易导致器官功能障碍和病死率较高的疾病之一。急性胰腺炎被定义为因胰酶异常激活对胰腺自身及周围器官产生消化作用而引起的,以胰腺局部炎性反应为主要特征,甚至导致器官功能障碍的急腹症。
目前急性胰腺炎的诊治多遵从胰腺外科、消化内科及重症医学科的相关指南和标准,包括诊断、病情分级及临床治疗方案制定。临床上将急性胰腺炎分为轻症急性胰腺炎(mild acute pancreatitis,MAP、中度重症急性胰腺炎(moderately severe acute pancreatitis,MSAP)和重症急性胰腺炎(severe acute pancreatitis,SAP),其分类标准是以“就诊48小时内是否存在器官功能衰竭”进行判别。不同严重程度急性胰腺炎的病死率有明显差异,早期积极有效处理对预后有明显的改善。但这种“滞后性”的诊断与分类,无法为急诊科在前期对急性胰腺炎的诊治提供帮助。基于此,经中国医疗保健国际交流促进会急诊医学分会组织急诊医学专家共同起草本共识,旨在为急诊科对急性胰腺炎的分级诊疗提供规范化指导。
急性胰腺炎的流行病学
>>>急性胰腺炎的发病率与病死率
急性胰腺炎是以急性腹痛为主诉在急诊科就诊的常见病种之一,急诊科有0.3%的患者初步诊断为急性胰腺炎。流行病学调查显示,美国急性胰腺炎的发病率为(13-45)/10万人,每年收治患者近28万人,是医院内死亡的第五大主要因素,年诊治花费超过26亿美元。随着急性胰腺炎诊疗的日趋规范,其相关病死率和平均住院时间均呈下降趋势。依病理表现,急性胰腺炎被分为间质水肿型和坏死型两个类型。前者更多见,通常是MAP;后者虽然较少(5%-10%) ,但主要是MSAP或SAP。
专家推荐1: 急性胰腺炎是急诊科常见的疾病:急性胰腺炎是急诊科常见的疾病之一,SAP病死率高,需要急诊科医生在首诊时即引起关注。(证据等级:高;推荐强度:强)
专家推荐2: 对急性胰腺炎进行早期、规范化诊:对急性胰腺炎进行早期、规范化诊疗,可有效降低病死率和复发率。(证据等级:高;推荐强度:强)
>>>急性胰腺炎的致病因素
在不同的研究中,引起急性胰腺炎的病因占比略有不同。一篇对急诊就诊的急性胰腺炎患者的分析中,常见原因包括胆道疾病(36%)、特发性胰腺炎(16%)、药物因素(13%)和酒精滥用(11%),酒精性胰腺炎多见于男性,而胆源性胰腺炎多见于女性。其他研究的共同结论是胆结石是引起急性胰腺炎最重要的危险因素,高达40%左右。酗酒引起的急性胰腺炎可达30%,特别是长期大量饮酒,成为第二位致病因素。其他原因还包括5%-10%的内镜逆行胰胆管造影(ERCP)、高甘油三酯血症(2%-5%)、药物(5%)等。此外,肥胖和吸烟也是急性胰腺炎的独立危险因素。肥胖者比正常体重人群患急性胰腺炎的风险高30%,并且局部或全身并发症及死亡风险增加超过80%。
>>>引发SAP的可能因素
判断急性胰腺炎是否发展为SAP的因素包括局部因素和全身因素。就诊时胰腺及其周围组织出现坏死迹象或有全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)均提示患者可能发展为SAP,而持续性SIRS是导致器官衰竭和病死率升高的主要因素。肥胖及中心性脂肪分布是另一个导致急性胰腺炎进展为SAP的危险因素。脂肪组织可以分泌大量脂肪因子,加重患者全身炎症反应。中心性脂肪分布患者也可以出现胰腺周围脂肪组织的液化、坏死,更容易进展为SAP。众多研究还证实,高龄、共存疾病、体重指数(BMI)>30kg/m2(亚洲患者BMI>25kg/m2)、胸腔积液、血细胞比容(HCT)升高、尿素氮(BUN)和肌酐水平不断升高等都可能是发生SAP的前兆。另有研究显示,C反应蛋白(CRP)、降钙素原(PCT)、红细胞沉降率(ESR)的升高也有助于SAP的预判。
急性胰腺炎的表现及急诊诊断
>>>急性胰腺炎的临床表现
急性胰腺炎的主要临床表现是腹痛,其腹痛的特征性表现见下表。但临床研究表明,急性胰腺炎患者腹痛的程度及部位与病情严重程度缺乏相关性。

>>>急性胰腺炎的诊断标准
根据《中国急性胰腺炎诊治指南(2021)》,临床上符合以下3项中的2项即可诊断为急性胰腺炎:①上腹部持续性腹痛;②血清淀粉酶和(或)脂肪酶浓度至少高于正常上限值3倍;③腹部影像学检查结果显示符合急性胰腺炎影像学改变。
>>>急性胰腺炎的诊断
即急性胰腺炎患者病情分级。按照最新的《中国急性胰腺炎诊治指南(2021)》,根据在48小时内是否发生器官功能衰竭及持续情况,急性胰腺炎被分为MAP、MSAP、SAP(详见下表) 。
表 2 中国急性胰腺炎分类诊断及预后

>>>急性胰腺炎的病因诊断
不同病因引起的急性胰腺炎风险也不同,特别是有胆结石、明显高脂血症等危险因素需要尽快查明并为针对性治疗做好应对。
专家推荐3: 目前急性胰腺炎的分类诊断标准不利于急性胰腺炎早期诊治决策,建议在目前分类标准中增加“疑似重症急性胰腺炎(suspicious severe acute pancreatitis,SSAP) ”的诊断。(证据等级:中;推荐强度:强)
专家推荐4: 完善的急性胰腺炎诊疗体系应包括急性胰腺炎的诊断、SSAP的诊断、病因诊断和并发症诊断。(证据等级:中;推荐强度:强)
胰腺分泌、全身炎症反应与器官功能不全
>>>胰腺自体保护
胰腺是人体具有内分泌和外分泌功能的特殊器官,更是人体第一大消化酶合成场所,分泌的多种消化酶在营养物质消化中起主导作用。正常情况下,胰腺本身存在一系列自身保护机制,以防止自身消化。在胰腺排放受阻、胰腺组织缺血缺氧、大量饮酒或某些药物和毒物等致病因素的作用下,胰腺自我保护机制遭到破坏,大量胰蛋白酶在胰腺内被激活,从而造成胰腺自身消化。同时,大量消化液外漏,导致周边组织受损。
>>>SIRS
在胰腺组织细胞受损时,胰腺组织中潴留的单核巨噬细胞首先被激活,合成、释放多种细胞因子如肿瘤坏死因子-α(TNF-α)、白细胞介素-1(1L-1)、氧自由基(oxygen free radical,OFR)等,刺激粒细胞活化,并激活毛细血管内皮细胞,启动炎症反应。过量的TNF-α进入血液循环,刺激其他细胞因子(1L-1、1L-6、1L-8等)的产生,引起连锁放大反应,即所谓的“瀑布样级联反应”,导致炎症因子风暴。
SIRS的诊断标准为出现以下临床表现中的2项及以上:①心率>90次/分;②体温<36℃或>38℃;③血白细胞计数(WBC)<4×109/L或>12×109/L;④呼吸频率>20次/分或动脉二氧化碳分压(PaCO2)<32mmHg(1mmHg=0.133kPa)。
>>>MODS
MODS被定义为在急性疾病过程中出现两个或两个以上的器官或系统同时或序贯性的功能障碍或功能衰竭,以致机体内环境的稳定必须依靠临床干预才能维持的综合征。MODS是SIRS发展的结局,也是诊断SAP的必要条件。急性胰腺炎相关器官衰竭主要发生在呼吸、循环和肾脏,是急性胰腺炎最严重的全身并发症,也是SAP致死的主要原因。如果器官功能衰竭在48小时内恢复者是MSAP的特征性病程,而持续性器官衰竭,特别是≥2个器官衰竭并持续48小时以上者则是SAP的特征表现。
专家推荐5: 急性胰腺炎引起的自身消化及细胞因子风暴导致的SIRS是MODS和SAP的前提。(证据等级:高;推荐强度:强)
SAP的预防与阻断
及时发现可能导致急性胰腺炎从轻症向重症发展的因素和迹象,并及时采取措施加以预防与阻断是本共识的核心,也是急诊科医生诊治急性胰腺炎的重要任务。对于SSAP患者,通过这样的工作期望降低SAP的发生率和病死率。SSAP筛查流程如下:
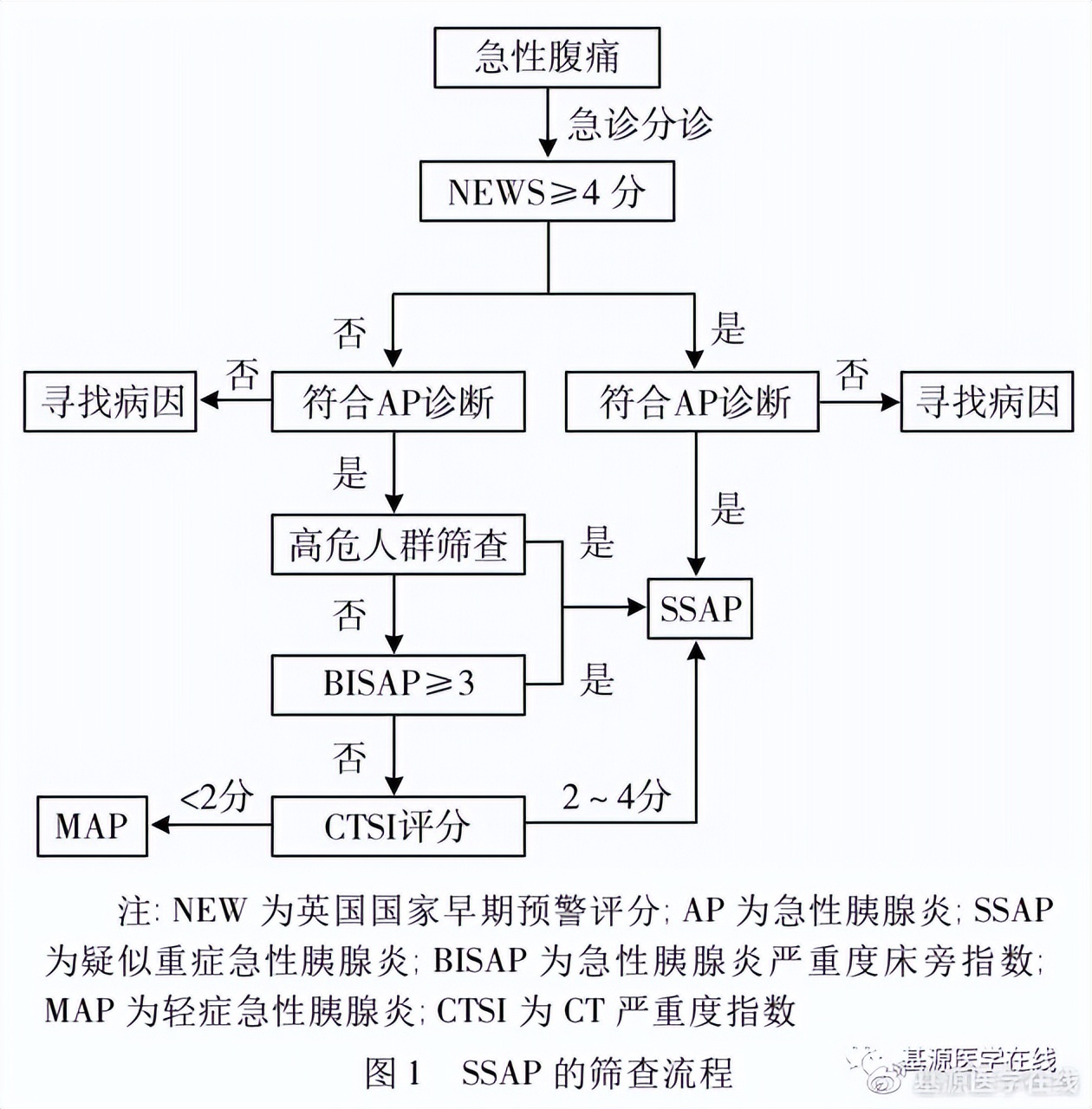
>>>胰腺自体保护
常规急诊分诊可以排查可能有风险的患者,根据国家卫生健康委颁布的急诊科规范化流程标准,对英国国家早期预警评分(NEWS)高于4分的患者应该加以关注。对于NEWS≤3分的患者,还需要对可能发展为SAP的高危人群进行重点排查,包括高龄老人、肥胖(特别是BMI≥30kg/m2)、孕妇、有明确胆石症及既往频繁发作胆囊炎、甘油三酯≥11.1mmol/L(1000mg/dL) 的患者。
专家推荐6: 可疑急性胰腺炎合并NEWS≥4分,或存在胰腺炎高危因素的患者,推荐早期排查SSAP。(证据等级:中;推荐强度:强)
SAP的早期干预
急性胰腺炎一经诊断,即需规范化处理。参考《中国急性胰腺炎诊治指南(2021)》的治疗原则,在早期需要关注液体支持、镇痛及营养支持,此外还需对腹内压升高、抗感染等加以关注。对SSAP患者应该更加积极干预,预防和阻止SAP的发生。SSAP的阻断流程见下图:
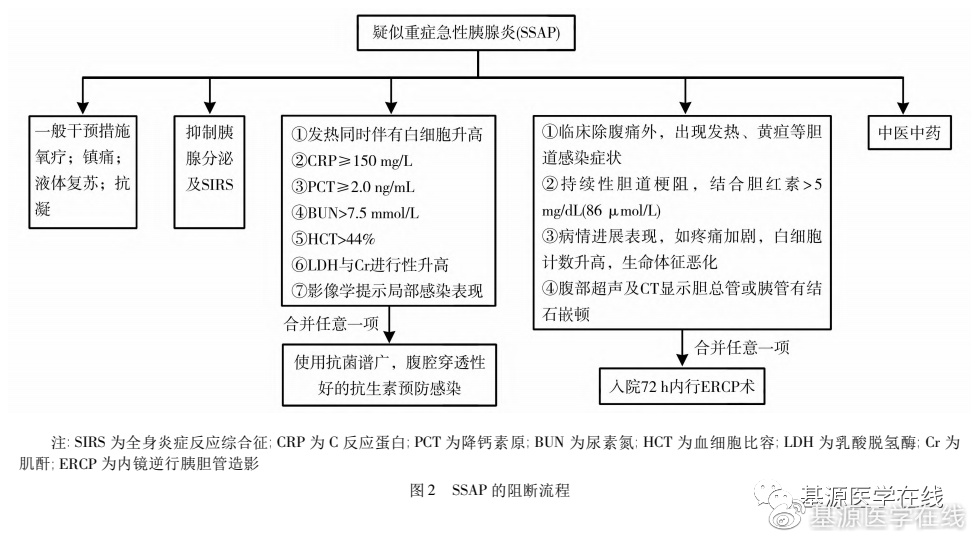
专家推荐7: 针对SSAP患者,推荐早期进行生命支持和疼痛控制,并通过中西医结合的措施抑制胰酶分泌、控制SIRS反应和保护微循环预防与阻断SAP的发生。(证据等级:高;推荐强度:强)
专家推荐8: 无感染迹象的MAP,不推荐预防性使用抗生素; 当出现感染迹象时,推荐使用抗菌谱广、胰腺穿透性好的抗生素。(证据等级:高;推荐强度:强)
专家推荐9: 中医药可以作为预防和阻断急性胰腺炎发生、发展的重要手段。(证据等级:中;推荐强度:一般)
专家推荐10: 推荐及时邀请专科介入治疗,特别是胆源性胰腺炎的患者。(证据等级:中;推荐强度:强)
专家推荐11: 目前感染性胰腺坏死的手术干预时机为急性胰腺炎发病后4周,手术治疗策略以“Step-up”为主。(证据等级:中;推荐强度:强)
结论
急性胰腺炎患者在急诊科早期充分的评估,判断胰腺局部及全身反应的严重程度,判断合并感染及早期并发症的出现,推断发展为SAP的可能性,并通过吸氧、止痛、液体支持、抑制胰腺分泌、控制炎症反应及合理抗感染治疗等措施减少病情恶化的机会,是防止出现器官功能障碍、降低胰腺炎病死率的综合措施。此外,祖国医学也为急性胰腺炎的治疗和SAP的预防提供了多种手段,临床应当充分利用。专科处理是伴有梗阻的急性胰腺炎处理的最有效措施之一,急诊科医生需要掌握会诊指征和会诊时机,及时解除梗阻性病变,促进急性胰腺炎的恢复,防止恶化。