本文原载于《中华结核和呼吸杂志》2018年第4期
呼吸道感染是呼吸道最常见的感染性疾病,由于呼吸道感染涉及的病原体种类较多,抗菌药物的使用不规范且过度使用是造成抗菌药物耐药的主要原因之一[1]。在美国,针对支气管炎、咽炎、鼻窦炎和普通感冒等常见呼吸道感染制定了严格的抗菌药物使用指征,但仍有41%的抗菌药物用于呼吸系统疾病[2,3]。我国过度使用和不规范使用抗菌药物的现象也不容乐观。研究结果表明,超过50%的门诊患者使用抗菌药物,而上呼吸道感染的门诊患者抗菌药物的使用率超过80%[4,5]。基层医院抗菌药物使用的问题更为突出,只有不到40%的门诊患者和不到25%的住院患者符合抗菌药物治疗原则;93%的上呼吸道感染患者使用了抗菌药物,但这些患者中多为病毒感染[6],这些因素使我国成为世界上抗菌药物使用量最大的国家之一[7]。抗菌药物的过度使用和不规范使用是导致细菌耐药的重要原因。我国13家医院医院获得性肺炎(hospital acquired pneumonia,HAP)的多中心调查结果显示,医院内感染最常见的病原体中耐碳青霉烯的鲍曼不动杆菌(carbapenem-resistant A. baumannii, CRAB)和铜绿假单胞菌(carbapenem-resistant P. aeruginosa, CRPA)的分离率达78.9%和70.7%,而耐甲氧西林的金黄色葡萄球菌(methicillin-resistant S. aureus,MRSA)则达到了87.8%[8]。目前有关呼吸科细菌分离菌的流行病学调查资料较匮乏,为此,本研究基于国家细菌耐药监测网(CARSS)数据平台,对我国呼吸科常见分离细菌的构成及其重要耐药表型,如MRSA、耐青霉素肺炎链球菌(penicillin-resistant S.pneumoniae,PRSP)、耐碳青霉烯大肠杆菌(carbapenem-resistant E. coli, CREC)和肺炎克雷伯菌(carbapenem-resistant K.pneumoniae, CRKP)、CRPA、CRAB、产超广谱β-内酰胺酶的大肠杆菌(extended-spectrum β-lactamases-producing E. coliV, ESBL-EC)和肺炎克雷伯菌(extended-spectrum β-lactamases-producing K. pneumonia, ESBL-KP)的流行特点进行分析,为抗菌药物的合理使用和相关政策的制定提供依据。
资料与方法
1 资料
菌株资料来源和入选标准:以全国细菌耐药监测网2015年统计数据为基础。纳入标准本:(1)菌株基本信息完整,包括医院、性别、年龄、明确为呼吸科或呼吸危重症科患者;(2)菌株药敏试验结果的填写规范且无错误,有助于判断多种耐药表型。由于菌株资料收集的局限性,患者病史、疾病诊断和治疗资料没有记载,故本研究不进行分析。
按以上入选标准,获得我国7个地区91家综合医院(东北9家,华北16家,华东14家,华南9家,华中15家,西北14家,西南14家)的48 752例呼吸科或呼吸危重症科住院患者分离的非重复细菌(患者分离的第1株细菌)资料,其中男31 168例,女17 584例。年龄为11 d至115岁。按菌株来源的医院等级分为三级医院和二级医院组;按患者年龄分为老年组(>65岁)、成人组(15~65岁)、儿童组(29 d至14岁)和新生儿组(≤28 d);按菌株来源的病房信息分为呼吸重症监护病房和普通呼吸科病房组。
2 资料分析的方案和内容
利用whonet 5.6软件,以呼吸科住院患者下呼吸道(包括合格痰和BALF标本)以及血液标本的常见分离菌为研究对象,分析金黄色葡萄球菌、肺炎链球菌、大肠杆菌、肺炎克雷伯菌、铜绿假单胞菌及鲍曼不动杆菌等细菌的标本构成及其重要耐药表型(MRSA、PRSP、CREC、CRKP、CRPA、CRAB、ESBL-EC和ESBL-KP)在地区、不同等级医院、年龄及所住病房的分布特征。
3 菌株鉴定和质量控制
菌株鉴定和药敏试验在各综合医院微生物中心完成。菌株鉴定通过API 20E系统、Vitek 2 compact自动化系统(法国生物梅尼埃公司)和基质辅助激光解析电离飞行时间质谱(MALDI-TOF MS,法国生物梅尼埃公司)等标准方法完成。抗菌药物的敏感折点参照美国临床实验室标准委员会(clinical and laboratory standard institute,CLSI)2015年的标准[9]。药敏试验数据质量控制由国家细菌耐药和质量控制中心(北京协和医院)完成。
4 统计学方法
采用SPSS 16.0统计软件对结果进行统计分析,分类变量采用卡方检验。P<0.05表示差异有统计学意义。
结果
1 呼吸科分离细菌的构成及标本分布
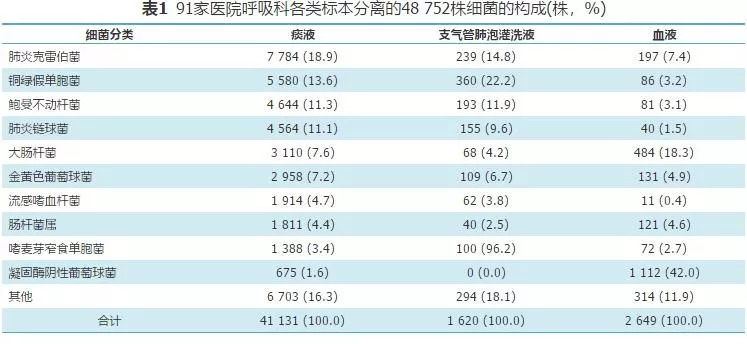
48 752例患者的下呼吸道标本(痰和BALF)分离非重复菌42 751株,血液标本2 649株,其他(尿、分泌物等)标本5 017株,共50 417株,其中90.2% (45 491/50 417)的菌株来源于63家三级医院,9.8% (4 926/50 417)来源于28家二级医院;老年组分离的菌株占46.0%(23 177/50 417),成人组分离的菌株占29.9%(15 092/50 417),儿童组分离的菌株占24.0%(12 112/50 417),其余36例分离自新生儿组;呼吸重症监护病房来源菌株占6.2%(3 129/50 417),普通呼吸科病房来源菌株占93.8%(47 288/50 417)。呼吸科非重复分离细菌中,痰标本来源的菌株占81.6%(41 131/50 417),其前4位分离菌分别为肺炎克雷伯菌(18.9%,7 784/41 131)、铜绿假单胞菌(13.6%,5 580/41 131)、鲍曼不动杆菌(11.3%,4 644/41 131)和肺炎链球菌(11.1%,4564/41 131);血标本来源的菌株占5.3%(2 649/50 417),其前4位分离菌为凝固酶阴性菌(42.0%,1112/2 649)、大肠埃希菌(18.3%,484/2 649)、肺炎克雷伯菌(7.4%,194/2 649)和金黄色葡萄球菌(4.9%,131/2 649); BALF分离菌占3.2%(1 620/50 417),前4位分离菌分别为铜绿假单胞菌(22.0%,360/1 620)、肺炎克雷伯菌(14.8%,239/1 620)、鲍曼不动杆菌(11.9%,193/1 620)和肺炎链球菌(9.6%,155/1 620),其前4位分离菌组成与痰标本相同,而且在这两类标本中,4种菌所占比例也相似,约占所有分离菌的60%左右。血液和BALF标本中前5位分离菌除了肺炎克雷伯菌和金黄色葡萄球菌一致外,血标本其余3种菌株以凝固酶阴性葡萄球菌、大肠杆菌、肠杆菌属为主。非发酵菌中,铜绿假单胞菌和嗜麦芽窄食单胞菌在BALF中的比例均高于痰标本,分别为22.2%(360/1 620)和13.6%(5 580/41 131)、6.2%(72/2 649)和3.4%(1 388/41 131),差异有统计学意义(χ2值分别为97.607和36.328,P均<0.001),见表1。
2 呼吸科分离菌重要耐药表型的地区、医院、病房和年龄分布
1. 呼吸科分离菌重要耐药表型的地区分布:
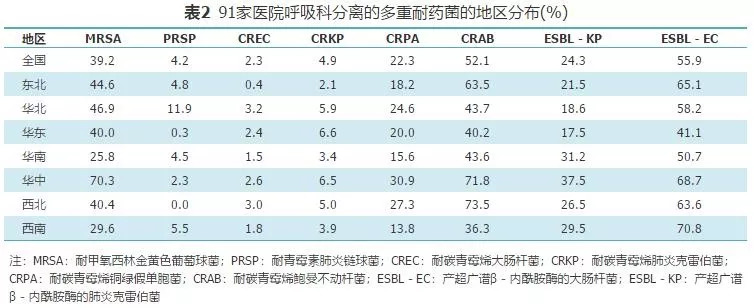
MRSA、PRSP、CREC、CRKP、CRPA、CRAB、ESBL-KP和ESBL-EC 91家医院的平均分离率分别为39.2%(1 316/3 356)、4.2%(101/2 403)、2.3%(99/4 215)、4.9%(408/8 412)、22.3%(1 361/6 091)、52.1%(2 368/4 546)、24.3%(1 080/4 444)和55.9%(1 286/2 301),其中华北地区多重耐药菌平均分离率较高,MRSA、CRKP、CRPA、CRAB、ESBL-KP和ESBL-EC的分离率分别为70.3%(237/337)、6.5%(81/1 252)、30.9%(376/1 218)、71.8%(487/678)、37.5%(482/1 285)和68.7%(512/745)。其他区的多重耐药菌分布见表2。
2.呼吸科分离菌重要耐药表型在医院、呼吸科及重症监护病房的分布:
二级医院MRSA的分离率为46.8%(111/237),高于三级医院的38.6%(1 205/3 119),两者比较差异有统计学意义(χ2=6.215,P=0.013);三级医院和二级医院PRSP的分离率分别为1.4%(2/146)和4.4%(99/2 257),差异无统计学意义(χ2=3.104,P=0.078)。三级医院CRKP、CRPA、CRAB和ESBL-KP的分离率高于二级医院,分别为5.2%(384/7 439)和2.5%(24/937)、23.8%(1 260/5 304)和12.8%(101/787)、53.5%(2 259/4 224)和33.9%(109/322)、25.0%(1 008/4 033)和17.5%(72/411),差异有统计学意义(χ2值分别为13.546、47.115、46.193和11.347,均P<0.01)。二级医院ESBL-EC的分离率高于三级医院,分别为63.9%(145/227)和55.0%(1 141/2 074),差异有统计学意义(χ2=6.518,P=0.011)。呼吸重症监护病房MRSA、CRKP、CRAB、CRPA、ESBL-KP和ESBL-EC的分离率高于普通呼吸科病房,分别为76.5% (221/289)和35.7%(1 095/3 067)、20.1%(76/379)和4.1%(332/8 033)、90.6% (598/660)和45.5% (1 770/3 886)、64.2% (262/408)和19.3%(1 099/5 683)、49.5%(150/303)和22.5%(930/4 141)、63.6%(84/132)和55.4%(1 202/2 169),差异有统计学意义(χ2值分别为184.156、198.758、458.965、441.836、112.271和6.509,均P<0.05);呼吸重症监护病房未检出PRSP菌株。
3.呼吸科分离菌重要耐药表型的年龄分布:
老年组MRSA的分离率(57.9%,608/1 050)高于成人组(36.8%,285/775)和儿童组(27.7%,423/1 529),差异有统计学意义(χ2值分别为79.673和237.231,均P<0.001),新生儿组未检出MRSA菌株。PRSP分离率最高的为儿童组(4.8%,96/2 014),最低的为老年人组(2.1%,5/234),两组比较差异无统计学意义(χ2=3.379,P=0.066),成人组和新生儿组未发现PRSP菌株。肠杆菌中,老年组CREC的分离率最高(2.8%,60/ 2 119),儿童组(1.3%,12/951)最低,两者比较差异有统计学意义(χ2=7.062,P=0.008);老年组CRKP的分离率(6.6%,284/4 301)高于成人组(3.0%,97/3 255)和儿童组(3.2%,27/849),差异有统计学意义(χ2值分别为50.759和14.641,均P<0.001),新生儿组未检出CRKP菌株;儿童组ESBL-EC的分离率(68.2%,283/415)高于老年人(54.2%,684/1 263)和成人组(51.1%,317/620),差异有统计学意义(χ2值分别为25.202和29.709,均P<0.001);儿童组ESBL-KP的分离率(55.3%,183/331)高于老年人组(27.1%,625/2 303)和成年人组(15.1%,272/1 804),差异有统计学意义(χ2值分别为107.829和269.648,均P<0.001),新生儿组未检出ESBL-KP菌株。非发酵菌中,老年组CRAB的分离率(57.0%,1 707/2 994)高于成年人组(48.7%,648/1 331)和儿童组(5.5%,12/217),差异有统计学意义(χ2值分别为25.771和215.620,均P<0.001)。老年组CRPA的分离率为26.3%(865/3 283),高于成人组(18.6%,474/2 542)和儿童组(6.9%,18/260),差异有统计学意义(χ2值分别为47.997和48.583,均P<0.001)。
讨论
多重耐药菌感染是全世界关注的公共卫生问题之一,为了更好地应对多重耐药菌带来的威胁,2017年世界卫生组织首次明确列出了当前需要紧急应对的12种多重耐药菌,其中包含大多数我国呼吸科重点关注的多重耐药菌[10]。因此,对呼吸科分离的多重耐药菌进行多层次的流行病学调查,可为临床更合理地使用抗菌药物提供依据。
本研究结果显示,合格痰标本和BALF分离的主要细菌基本一致,前4位病原菌分别为肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌和肺炎链球菌,该结果与我国社区获得性肺炎(community-acquired pneumonia,CAP)和HAP病原体的流行病学结果基本一致[11]。较特别的是,非发酵菌中铜绿假单胞菌和嗜麦芽窄食单胞菌的分离率BALF标本明显高于痰标本,但机制不明,推测原因可能为:(1)BALF属于有创性检查,多在条件较好的医院进行,而这些患者在留取痰标本前基本已使用过广谱抗菌药物,导致以多重耐药表现的铜绿假单胞菌和嗜麦芽窄食单胞菌在BALF中的分离率相对较高[12];(2)在寻找病原菌的过程中,临床医生常在痰培养阴性后使用侵入性方法寻找相关致病病原菌,也可能导致检出率的不一致[13];(3)我国广大基层医院的痰标本送检比例较高,且多在患者使用抗菌药物之前采集,使痰标本分离菌构成种类多,可能导致铜绿假单胞菌和嗜麦芽窄食单胞菌的比例相对稍低。鉴于美国感染性疾病协会制定的2016年成人呼吸机相关性肺炎(ventilator-associated pneumonia, VAP)和HAP指南对合格半定量痰培养的认可,以及目前我国医疗机构的微生物室标本采集规范和质量的提升,高质量的痰标本及经支气管镜获取的呼吸道无菌标本对于呼吸道感染病原体的诊断具有重要意义,而本研究结果也说明了这点[14]。
本研究结果显示,三级医院碳青霉烯耐药的多重耐药菌包括CRKP、CRAB、CRPA的分离率均高于二级医院,导致这一现象可能的原因主要有:(1)由于基层或二级医院不合理使用抗菌药物和在抗菌药物的选择压力下,多重耐药菌极有可能在患者因疗效不佳转至三级医院就诊的过程中已经产生,这势必促使三级医院选用更广谱的抗菌药物,加剧细菌的耐药性;(2)即使在一些发达城市的三级医院,抗菌药物的不恰当使用和过度使用也依然存在,也是多重耐药菌产生和流行的重要因素之一[5,15]。值得注意的是,本研究产ESBL的肠杆菌包括ESBL-EC和ESBL-KP在二级医院的分离率仍较高,其中ESBL-EC在二级医院的分离率高于三级医院。与本研究类似的是,一项关于我国社区获得性血流感染流行病学研究结果也显示,2013—2014年社区获得性血流感染ESBL-EC分离率较高(51.0%)[16]。二级医院ESBL-EC和ESBL-KP的高分离率可能与头孢菌素类的使用率较高有关。与发达城市的三级医院比较,抗菌药物的使用和误用问题在不发达地区的基层医院或社区医院更为突出,研究结果显示,基层医院和二级医院门诊抗菌药物的使用率分别为53.4%和49.2%,均高于三级医院的47.1%[5,6,17]。二级医院上呼吸道感染门诊患者的抗菌药物使用率为84.8%, 90%以上的急性上呼吸道感染患者使用了抗菌药物,28.0%的患者使用了头孢菌素类抗菌药物[4,6]。另外,在畜牧业发达的地区,如本研究中产ESBL菌株分离率较高的东北及西部地区,动物源性的传播相关的产ESBL菌株也与该地区基层医院较高的流行率相关[18]。本研究结果还显示,儿童群体ESBL-KP和ESBL-EC的分离率较成人及老年人群体高,可能与儿童群体在门诊中头孢菌素类抗菌药物的高使用率有关,而头孢菌素特别是三代头孢菌素的使用是儿童感染ESBL-KP和ESBL-EC的危险因素之一[19]。目前,三级医院和二级医院ESBL-EC的分离率均较高,2016年全国细菌耐药监测网数据显示,三级医院和二级医院大肠埃希菌对三代头孢菌素的耐药率分别为57.1%和52.3%[20]。因此,多环节加强抗菌药物的规范和合理使用对基层医院尤为重要。
在地区分布中,与2015年全国整体数据相比,我国呼吸科的多重耐药菌包括MRSA、CRKP、CRPA、CRAB、ESBL的分离率均较全国水平稍低(分别为39.2%和44.6%、4.9%和10.5 %、22.3%和26.6%、 52.%和62.4%、24.3%和29.9%),而CREC和ESBL的分离率则与全国水平基本持平[21]。各地区的多重耐药菌分离率中,华中地区整体的多重耐药菌的分离率均偏高,其中MRSA、CRPA以及ESBL的分离率位居全国各地区的首位,而CRKP、 CRAB及ESBL-EC的分离率位居第二位。在抗菌药物的使用上,华中地区上呼吸道感染的门诊患者中,使用一种抗菌药物的比例达87.3%,明显高于西部和东部地区[4]。不可忽视的是,相对于西部地区,华中地区医疗资源较为集中和发达,该地区三级医院的覆盖面更加广泛,而急重患者的流入和集中也势必增加该地区多重耐药菌的检出率。因此,这些特殊的耐药菌流行地区的抗菌药物使用的管理和持续的特殊耐药菌监测则显得更为重要。
本研究也存在一些不足:(1)由于没有纳入全国所有综合医院的呼吸科进行分析,故各地区的耐药菌分离率并不能十分精确地反映各地区的耐药情况,但本研究中呼吸科各耐药菌的总体分离率与全国数据保持了较好的一致性[21];(2)由于菌株资料收集的局限性,无法明确区分社区获得性感染还是医院内获得性感染;(3)不可否认,痰液标本存在一定的污染率,但其分离菌构成基本与BALF一致,也能大致反映下呼吸道感染病原谱的构成。血标本与BALF的分离菌构成存在一定差异,两者前5位分离菌除了肺炎克雷伯菌和金黄色葡萄球菌一致外,血标本来源的分离菌以凝固酶阴性葡萄球菌和大肠杆菌为主,其原因可能与长期住院发生导管相关的血流感染有关,但因资料的局限性尚无法追溯该部分患者的临床资料。
综上所述,我国呼吸科分离菌主要以肠杆菌科细菌和非发酵菌为主。鉴于我国基层医院和儿童群体的ESBL-EC和ESBL-KP分离率较高,建立对应性耐药菌监测体系有助于更好地控制或缓解其细菌的耐药性。
(参考文献略)