在阅读此文前,诚邀您点击一下“关注”,既方便您进行讨论与分享,又给您分享更多的专业健康知识,为您的健康保驾护航,感谢您的支持。
随着医疗水平的发展,人均寿命的提高和社会经济的增长,许多国家正面临着人口老龄化加剧、老年人口增速加快的问题。第七次全国人口普查结果显示,2020年底我国60岁及以上人口已达2.6402亿,占总人口的18.70%,65岁及以上人口占总人口13.50%。

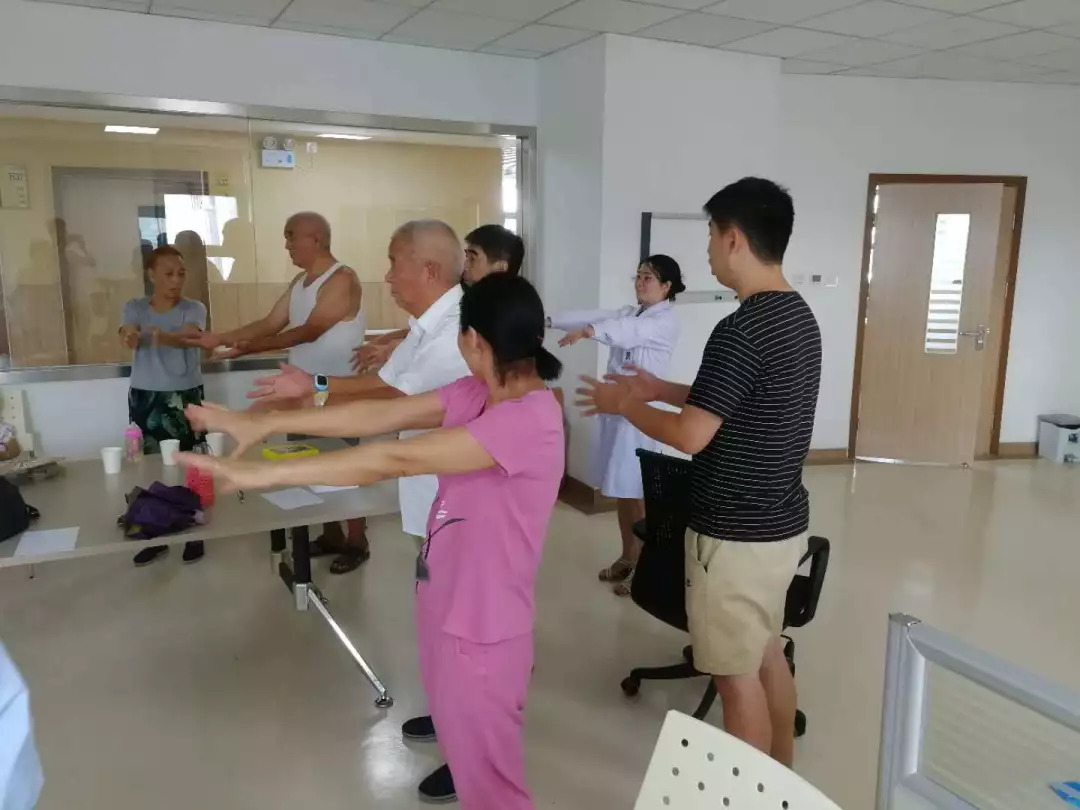
据统计,65周岁以上的老年人中约有一半以上在去世前至少要经历一次手术治疗,因此,未来会有越来越多的老年患者接受手术治疗,这一情况是可以预知的 。衰老带来了生理性改变,增加了自身并存疾病的风险,老年病人围术期的并发症的发病率显著高于青壮年。
由于老年患者常见脑萎缩,自主神经兴奋性下降,免疫系统协调能力下降,术后认知功能障碍(Postoperativecognitivedysfunction,POCD)成为了老年患者手术治疗后常见的术后并发症。
POCD是指麻醉和手术后出现的一种认知功能障碍,临床表现主要为注意力、记忆力、信息处理能力等认知功能受损 。值得注意的是,2018年,一个多专业工作组建议临床使用“精神疾病诊断和统计手册”第五版(DSM-5)命名法。
使用围手术期神经认知障碍(Perioperativeneurocognitivedisorders,PND)作为术前或术后发生的认知障碍的总术语 ,其中包括手术前诊断的神经认知障碍、术后谵妄、和手术后30天内诊断的神经认知恢复延迟,和长达12个月的术后神经认知障碍。

POCD作为一种中枢神经的并发症,通常在手术后数天至数周内开始出现,并可持续数月或更长时间。 多数患者术后出现的认知功能减退是可逆的且持续时间较短,然而也有部分患者在术后出现长期的认知水平下降。
严重的认知障碍会限制患者语言表达和判断外界事物的能力,甚至导致患者生活不能自理,不能开展正常的社会生活 ,对患者的日常生活带来极大不便,同时严重影响了患者的预后生活质量。
POCD除了对认知功能的影响外,还会明显损害术后恢复,甚至与术后更高的死亡率相关。 根据研究显示,60岁以上老年人的POCD发生率在手术后7天内约达25.8%,手术后3个月内约达10%。老年人POCD的高发可能与心血管、呼吸系统、肾脏的退行性疾病有关 。
其次,老年人的药代动力学和药效学与年轻人相比发生了显著变化。 最近的研究表明,老年人神经元功能的脆弱平衡很容易受到干扰,更容易发生神经炎症 。目前POCD的发病机制和特异性治疗方法尚无定论。
近年来随着神经影像学和细胞生物学技术的发展,探讨POCD的发病机制,降低POCD的发病率已经成为研究热点。
人工全膝关节置换术(Totalkneearthroplasty,TKA)被认为是治疗终末期或严重的膝关节炎的最有效的手术之一,用以减轻疼痛,恢复关节活动性和功能,并改善与健康相关的生活质量 。

需要实施TKA手术的病人多有类风湿性关节炎或退行性关节炎,病变与年龄增长、肥胖及关节活动过度等密切相关 ,尤其在老年患者中较为多见。
人工全髋关节置换术(Totalhiparthroplasty,THA)的主要临床适应症是无法接受非手术治疗方式的终末期关节炎,伴有关节疼痛和僵硬等 ,主要病因是骨关节炎、股骨颈骨折、缺血性坏死、发育不良和骨性关节炎。

髋骨关节炎的发生有多种原因,年龄是其中一种风险因素。英国一项联合多国登记处数据分析显示,初次全髋关节置换术的中位年龄为69岁 。随着人口老龄化程度不断加深,包括美国、德国、澳大利亚在内的许多国家预测,2035年到2050年TKA和THA的数量将大幅增长;
英国的统计学家预计到2060年,髋关节和膝关节置换的需求将增加近40%,其中70岁以上老年患者的需求最大 。TKA和THA的广泛开展,为许多罹患关节炎的患者带来了更好的生活质量;

然而, 与所有手术一样,TKA和THA可能会导致并发症,包括血栓栓塞症、骨水泥综合征、贫血、心律失常、严重的术后疼痛和POCD。 一项基于老年TKA手术患者的研究显示,术后疼痛是POCD的独立风险因素。
除此之外,受疼痛影响,患者在围术期常有明显的应激反应,且术后精神状态不佳也提高了术后POCD的风险 。尽管目前尚无预防及治疗POCD的特异性方法,但在临床上,有多种方法已被证实可以降低POCD的发生率。
有研究显示,使用恰当的*醉药麻**物进行配伍,不仅能够有效降低患者POCD的发生率,同时还可有效减轻POCD的严重程度 。
因此, 选择合适的全麻药物,设计合理的全麻药物配伍方案,降低老年患者TKA和THA术后POCD的发生率,能提升患者舒适度,改善预后,并降低社会医疗资源的压力 。

苯二氮卓类药物是临床常用的镇静和麻醉类药品,主要通过与γ-氨基丁酸A型受体(GABA-A)受体α和γ亚单位的细胞外部位结合,调节大脑主要抑制性神经递质GABA的活性 ,导致神经元超极化和活动抑制。
自20世纪50年代第一个具有镇静作用的苯二氮卓类药物氯氮卓酮诞生以来,大量的衍生品不断问世,被广泛用于抗焦虑和镇静剂,并诱导肌肉松弛、健忘、睡眠和抗惊厥作用 。
静脉注射苯二氮卓类药物咪达唑仑于1982年作为一种作用时间短的水溶性苯二氮卓类药物问世,目前被广泛用作静脉注射药物。 然而,由于细胞色素P4503A4的活性代谢物的产生,导致咪达唑仑恢复期较长,且可能导致药物之间产生相互作用。
丙泊酚于1986年被批准用于麻醉的诱导和维持以来,已经成为了全球使用最广泛的静脉*醉药麻**。 丙泊酚的确切作用机制尚不完全清楚,但人们认为它的大部分作用是通过对GABA受体的正向调节来实现的,但与其他苯二氮类药物不同在于,丙泊酚被认为作用于β3亚单位。
它是以脂肪为基础的乳剂,具有起效快、作用时间短、镇静效果确切等特点 。然而丙泊酚有可能引起与低血压、心动过缓、呼吸抑制和潜在的呼吸暂停相关的深刻的镇静效应。
与丙泊酚有关的其他不良事件还包括注射痛,长时间大剂量输注丙泊酚也与一种罕见但可能致命的综合征有关,称为丙泊酚输注综合征(PRIS)。 瑞马唑仑全称为甲苯磺酸瑞马唑仑,为2020年7月FDA批准的新药之一。
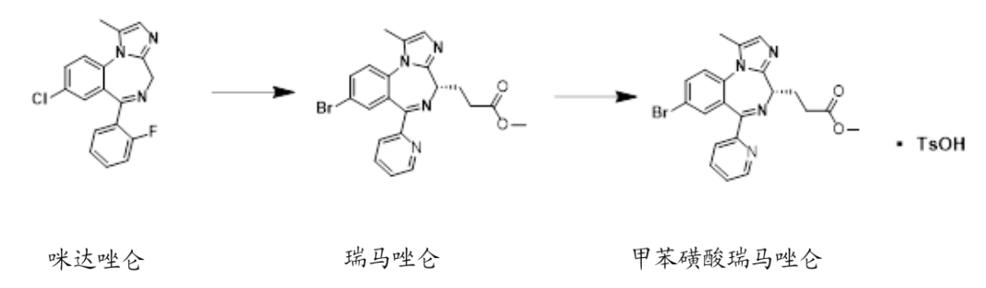
瑞马唑仑是咪达唑仑的类似物,分子式为C21H19BrN4O2,在咪达唑仑的结构上引入可以代谢的丙酸甲酯侧链,从而得到一个新型的超短效镇静药物。 瑞马唑仑是一种起效和失效迅速的苯二氮䓬类药物,作用于GABA受体,特别是GABA-α1型受体。
瑞马唑仑在体内主要依靠羧酸酯酶1(CES1)来代谢消除,后者在肝、胆、肺中高度表达。 与咪达唑仑和丙泊酚相比,瑞马唑仑的镇静起效和消除速度更快,镇静持续时间短,没有明显的心血管或呼吸功能抑制,其镇静效果可以被氟马西尼迅速逆转 。

药效动力学研究显示其镇静作用呈明显的剂量相关性。基于以上特点, 瑞马唑仑在临床上已被广泛应用于内镜检查及ICU镇静,然而瑞马唑仑应用于成年人全身麻醉的诱导和维持仍在探索阶段 。已有临床实验证实,瑞马唑仑可以安全有效地应用于高龄和危重患者。
日本的两例病例报告显示,瑞马唑仑曾成功应用于两名高龄女性(分别为95岁和103岁)的髋关节骨折手术,且术中血流动力学稳定,苏醒迅速 。

值得注意的是,中国的一项基于健康志愿者的双盲随机试验显示, 瑞马唑仑组的志愿者的精神运动能力恢复速度远快于咪达唑仑组,这提示我们将瑞马唑仑应用于外科手术麻醉,或许可以加速患者术后神经认知功能的恢复 ,从而降低POCD的发生率,缩短认知功能障碍的时间。
降低老年患者术后认知功能障碍的发生率,对改善患者术后转归与预后有重要意义。 本实验旨在通过将瑞马唑仑引入老年TKA和THA手术,将瑞马唑仑组与传统咪达唑仑丙泊酚组相对比。

观察患者术后认知功能的改变、围术期血流动力学变化和麻醉恢复情况,为老年患者的舒适化医疗提供麻醉用药上的新思路 。随着社会医疗资源的发展,越来越多患者接受外科手术治疗,据统计,全球范围内每年约实施3亿次非心脏手术。
老年患者外科手术后常发生POCD,影响老年患者的术后恢复,给病患家庭和社会带来额外的负担 。合适的*醉药麻**的选择能一定程度减少POCD的发生,改善预后。
咪达唑仑是一种GABA受体激动剂,镇静效果确切且有顺行遗忘作用,临床上常用于麻醉诱导和ICU镇静,然而其半衰期和恢复期较长,且依赖肝脏消除。 丙泊酚是脂溶性的苯二氮卓类药物,具有快速起效快速恢复的特性,是目前临床最常用的静脉麻醉剂。
其缺点有引起低血压、呼吸抑制、注射痛、易蓄积、输注综合症等。因此,瑞马唑仑作为超短效麻醉镇静药应运而生 。瑞马唑仑是新型苯二氮卓类的药物,与咪达唑仑一样作用于GABA受体,代谢几乎不受肝肾功能影响,能被拮抗剂氟马西尼迅速逆转。

与咪达唑仑相比,瑞马唑仑代谢迅速,麻醉恢复时间更短,更不易形成耐受。 瑞马唑仑与丙泊酚相比,起效时间稍慢,但苏醒时间与丙泊酚相似或更快,且更少引起低血压和呼吸抑制。
Rex等研究显示瑞马唑仑可以安全有效地应用于ASAIII/IV级患者,日本的两份病例报告指出,瑞马唑仑能成功为肌萎缩和超高龄患者提供程序镇静。 瑞马唑仑的安全可靠性受到了充分证实。

本次研究在充分镇痛的情况下,将瑞马唑仑诱导和维持与咪达唑仑诱导丙泊酚维持形成两个随机对照组,探索新型*醉药麻**瑞马唑仑能否改善术后的认知功能 ,以期寻找更适合老年患者的全身*醉药麻**。
POCD的发生与神经炎症密切相关,通过适当使用药物来阻断神经炎性反应从而降低POCD的发生率在临床和动物实验中都产生了积极的效果 。地塞米松是一种人工合成的糖皮质激素,具有较强的抗炎作用。
研究显示,当BIS维持在46-55区间时,使用地塞米松可降低老年非心脏非神经外科患者POCD的发生率。
塞来昔布是一种高选择性的COX-2*制剂抑**,COX-2通过催化花生四烯酸转化为前列腺素参与神经炎症的发生,使用塞来昔布可显著降低老年患者全膝关节置换术后第7天POCD的发生率,但对降低3个月后POCD的发生率无明显效果 。

除了使用药物以外, 电针(EA)也常被证实在降低POCD上有效,其作用机制是通过抑制NLRP3炎症信号、抑制海马神经炎症细胞因子通过微胶质细胞/TLR2/4途径、激活老年大鼠α7-nAChR信号等来改善老年小鼠术后认知功能障碍 。
肠道预处理作为神经炎症的关键调节因子,肠道微生物可以调节宿主的免疫和认知。 许多神经自身免疫性疾病和神经退行性疾病,如多发性硬化症、帕金森病、阿尔茨海默病、亨廷顿病等都被证实与肠道微生物群相关。
有证据表明, 通过特定的营养干预或用肠道微生物代谢短链脂肪酸(SCFAs)预处理来调节肠道微生物群有助于减少神经炎症从而减轻神经炎症反应和空间学习记忆障碍 。
展望POCD发病机制复杂,临床表现多变,因此组织多学科联合研究迫在眉睫 。一项名为MARBLE的跨学科研究旨在评估apoE模拟肽药物CN-105围术期给药的安全性。

这项研究基于APOE4被认为通过增加神经炎症来提高阿尔茨海默氏症的风险的理论机制,这同时也是PND的理论机制 。
目前还不清楚在老年外科患者中调节apoE4蛋白信号是否会降低PND风险或严重程度,因而衡量CN-105在老年人预防PND的安全性和有效性 ,能深入了解PND及AD发病机制并为临床治疗提供新的选择。

美国杜克大学正在组织名为INTUIT的跨学科研究,旨在将研究神经炎症与术后谵妄和认知功能障碍中的作用及其相关的功能性大脑连接变化相结合 ,并确定可能的治疗和/或预防谵妄和POCD及其后遗症的新靶点。
另一项围手术期认知增强(PROTECT)的前瞻性单盲随机对照试验,旨在通过围手术期早期动员、营养、水合作用、认知取向、感官辅助和避免多药等来降低谵妄风险策略 ,从而寻找一条低廉有效的途径。