
背景
目前有许多治疗方案可以使HIV感染者实现病毒学抑制,但如何维持应答还需要考虑药物不良反应,长期毒性和治疗方案的复杂程度。抗反转录病毒治疗(ART)可能引起血脂水平增加和代谢紊乱,在普通人群中高脂血症和心血管风险(CVR)的关系众所周知。另一方面,因ART依从性差和治疗失败密切相关,需采用更容易使用、患者愿选择的方案。RPV是第二代非核苷类反转录酶*制剂抑**(NNRTI),与依非韦伦(EFV)相比,在初治患者中表现出更好的血脂特征。最近的一项随机研究也显示,从基于利托那韦增效的蛋白酶*制剂抑**(PI/r)方案转换为恩曲他滨/利匹韦林/替诺福韦(FTC/RPV/TDF)后,血脂有所改善。本研究的目的是分析转换为FTC/RPV/TDF后6个月HIV感染者的血脂和CVR变化并评估转换的有效性和安全性。
研究方法
2013年2月至12月,西班牙南部安达卢西亚的12家医院对6970名HIV感染者进行了前瞻性随访。在这项开放、多中心、非对照研究中,分析了从2种核苷类反转录酶*制剂抑**(NRTI)+PI/r或NNRTI,以及PI/r单药方案转换为FTC/RPV/TDF的受试者数据。在转换前至少3个月,所有患者必须病毒载量检测不到(<50拷贝/mL)。排除既往接受ART【包括TDF和(或)FTC/3TC】失败、基因型检测显示对FTC/RPV/TDF中任意一个药物耐药或在研究期间更换第三种ART药物的感染者。在 24周时分析血脂的变化,包括总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、甘油三酯(TG)和TC/HDL-C比值,以及CVR。还评估了病毒载量检测不到患者的比例、24周时CD4应答率以及由于不良事件而停止FTC/RPV/TDF的患者比例。
研究结果
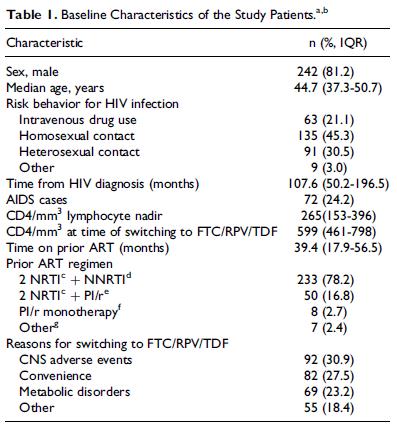
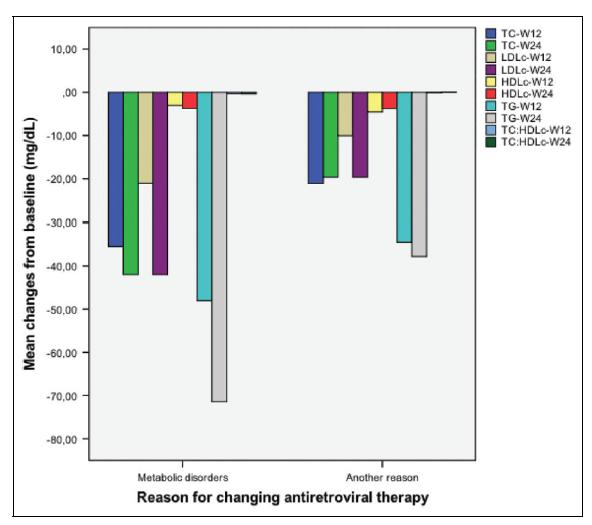
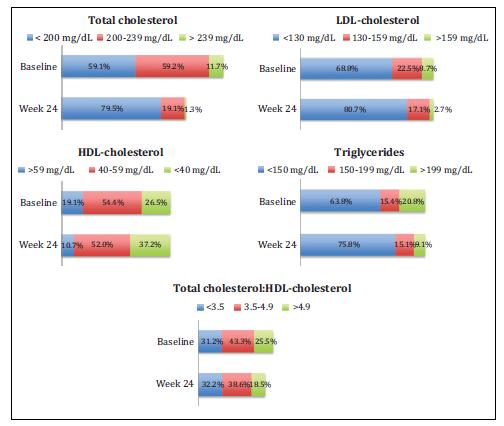
该研究最终纳入298例感染者,基线临床特征如表1所示。233例(78.2%)从2NRTI+NNRTI的治疗方案转换而来,其中90.5%既往接受复方单片FTC/EFV/TDF治疗。 转换的最常见原因是中枢神经系统(CNS)不良事件(30.9%),便利性(27.5%)和代谢紊乱(23.2%)。转换至FTC/RPV/TDF治疗24周后,284例(95.3%)仍接受相同的治疗方案,281(98.9%)的病毒载量检测不到。有8例失访,6例(2.0%)停止新方案(表2)。 空腹TC,LDL-C,HDL-C和TG比值的平均水平在12周和24周时下降(P<0.05), TC/HDL-C无变化。 在69例因代谢紊乱转为FTC/RPV/TDF的患者中,所有血脂参数(包括TC/HDL-C比值)在24周时下降(P<0.05)。这69名患者在24周时TC,LDL-C和TG的平均降低与其他原因转换的患者相比更为显著(P<0.05)。 图1显示了空腹血脂从基线到第12周和第24周的变化。空腹血脂的分类分析显示出类似的趋势(图2)。CVR也下降(8.7vs7.5%,P<0.0001);平均转氨酶水平在基线和24周时相似;平均肌酐水平小幅增加(0.84vs0.88mg/dL,P<0.0001);空腹血糖水平下降(98 vs 94mg/dL,P<0.0001)。
讨论
这项研究表明,在病毒抑制的患者中,从基于NRTI+NNRTI或PI/r的ART方案转换为FTC/RPV/TDF可改善血脂和CVR,同时保持良好的病毒抑制。鉴于中枢神经系统不良反应是EFV的主要毒性,不耐受药物不良反应是转换的主要原因。代谢紊乱,主要是高脂血症和CVR增加与PI/r以及EFV相关,因此在选择抗反转录病毒药物时已成为重要考虑因素。与使用EFV的患者相比,RPV显示出更好的血脂情况。对于ART患者,除了改变生活方式和降脂治疗外,调整抗反转录病毒治疗方案可能是降低CVR的重要措施之一。
专家点评
这是一个2013年在西班牙做的研究—在使用FTC/EFV/TDF为主的抗病毒治疗方案队列在病毒抑制后转换为FTC/RPV/TDF单片制剂。转换后空腹TC,LDL-C,HDL-C和甘油三酯,TC与HDL-C比率的平均水平在12周和24周时明显改善(P<0.05),维持良好的病毒学抑制,中枢神经系统不良反应明显改善。与使用EFV的患者相比,RPV显示出更好的血脂情况和耐受性。HIV感染者脂代谢异常会带来一系列的问题,尤其是心血管疾病风险(CVR)。药物引起的血脂异常优先考虑更换相关药物,在同类药物中互换可以为后续治疗保留更多可供选择的药物。本研究对中国患者的抗病毒治疗提供了很好的借鉴。
文献参考
Pérez-Hernández IA, et al. Lipid changes in HIV-patients switching to the coformulated single tablet FTC/RPV/TDF (Eviplera®). Efficacy and safety analysis. GeSida Study 8114[J]. J Int AIDS Soc, 2014,17(4 Suppl 3):19795.