大家好,我叫促红素,是一名血透护士,为了能让更多的肾友认识到血管通路对于血液透析的重要性,能够养成自我维护血管通路健康的意识,形成定期到血管通路专科医生门诊进行复诊检查的习惯。从今天开始,我跟大家分享一些血管通路护理知识,希望血透医护团队、肾友及家人能够携起手来,共同捍卫血管通路“生命线”的健康,早期发现血管通路问题,及时处理血管通路问题,从而为血液透析治疗保驾护航。
1.血液透析是怎样进行的?
血液透析是急慢性肾衰竭患者及危重症患者进行血液净化治疗的方式之一。它通过将患者体内血液引流至体外,经过一个由无数根空心纤维组成的透析器中,血液与含有机体浓度相似的电解质溶液(透析液)在一根根空心纤维内,通过弥散、对流进行物质交换,清除体内的代谢废物、维持电解质和酸碱平衡,同时清除体内过多的水分,并将经过血液净化的血液回输入患者体内,这个过程被称为血液透析。
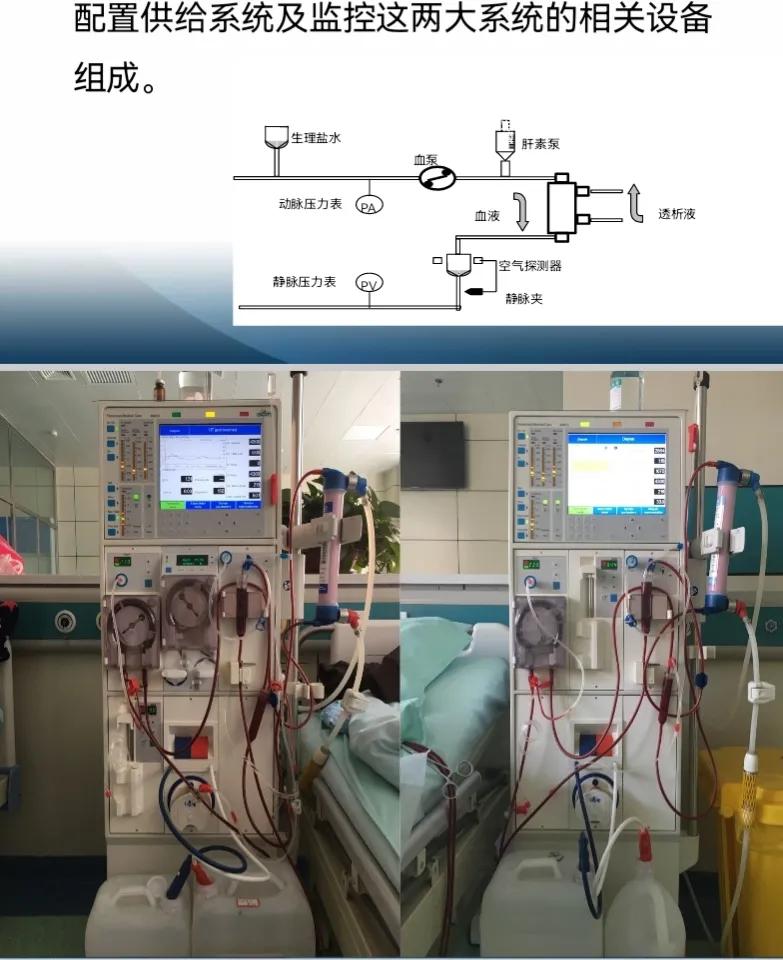
血液透析示意图▲
2、血管通路是什么?
血管通路是指在患者身上建立的用于血液透析治疗的一种途径方式。它能在透析治疗时,方便把患者体内的血液引出体外,同时能把经过治疗后的血液回输入患者体内。一个理想的血管通路应该满足以下几个条件:①透析时提供的血流量应该大于或者等于200ml/分钟;②血液透析循环容易反复建立;③安全性好,操作简单,并发症少。
自体动静脉内瘘透析穿刺示意图▲
3、血管通路有哪几种形式?
目前常用的血管通路有三种形式,即自体动静脉内瘘、人工血管移植内瘘及深静脉导管,除了这三种血管通路以外,还有两种少见的血管通路,即动脉直穿透析和双静脉通路透析,后面这两种血管通路形式因为并发症等因素,使用较少。
成熟内瘘示意图▲
人工血管移植内瘘示意图▲
血透导管示意图▲
4、 血管通路重要吗?
血管通路非常重要,一方面,对于血液透析患者而言,每次透析都必须使用,没有通路,就没有透析。另一方面,因为疾病发展,随时会面临许多并发症,比如心衰导致的胸闷、气短,或者血钾升高导致的手麻、脚麻、四肢无力者心脏骤停等危急重症,或者如意识模糊、昏迷等尿毒症脑病的表现,这些并发症都会危及患者生命安全,需要紧急透析治疗。此时,时间就是生命,能够早一分钟透析治疗,就能多一分希望;有血管通路,就能及时的上机透析。所以,血管通路又叫血透患者的“生命线”。
5、血液透析时会难受吗?
在刚进入血液透析诱导治疗时,由于患者体内存在较多的水负荷、毒素,心血管系统不稳定,在进行治疗时,少数人会存在透析失衡等症状;而大部分患者因为胸闷、气短等症状逐渐缓解,食欲会逐渐恢复,身体机能也会逐渐好转,不会有难受等不适。在进入规律透析以后,绝大多数患者在听从医嘱、控制饮食的情况下,透析时是不会难受的,可以达到无症状透析治疗。少数患者因为大量脱水、未充分透析治疗,在透析期间可能会有抽筋、头晕等不适症状。
6、血液透析时,血流量越大越好吗?
血液透析治疗时,并非血流量越大越好。一方面,血流量越大,可能会导致患者心脏功能及血管内皮功能等受到影响;另一方面,可能会导致患者耐受不了透析,尤其是诱导期透析患者,血流量越大,可能会导致透析时体内的毒素水平下降过快,机体无法适应,产生头疼、头晕等失衡症状。
7、血液透析时,多少血流量才是合适的?
血液透析治疗时,成人血流量一般在200-300ml/min,儿童的血流量一般在3-5ml/kg.min。原则是患者能够耐受,血管通路也能满足需求。血流量过低,会导致透析的充分性下降;但是过高的血流量,对于大多数正常体重的患者而言是没有意义的。
8、什么是血管通路再循环?
血管通路再循环,是由于穿刺点距离过近或者血透导管反接,导致部分已透析治疗的“干净”血液从静脉端回流到动脉端,再次进入透析机的无效循环。血管通路再循环,可能导致肾性骨病、营养不良、肾性贫血等并发症,需要尽早发现。
9、怎样知道自己的血管通路有再循环?
血管通路存在较低的再循环时,可能没有多少症状;但随着进展,会出现刚进入透析治疗时的症状,如胸闷、气短、血压高、头晕、乏力、四肢无力等症状。抽血化验,可能会出现反复的血钾升高、肌酐及尿素氮水平高、严重贫血、严重酸中毒、营养不良以及原因无法解释的透析不充分等。此时,就要严重怀疑有无血管通路再循环。
10、怎样减少血管通路的再循环?
在透析治疗时,有以下几个方法减少再循环:①护理人员应有计划的选择内瘘穿刺点,以延长内瘘寿命;②内瘘穿刺针的两点距离,一般应大于5cm;如果内瘘功能良好,可供穿刺血管也短,可以小于5cm,但要监测透析充分性;③定期到血管通路医生处进行内瘘功能监测,明确有无狭窄病变,早期处理。④如果患者使用导管进行血液透析治疗,在透析时如果血流量不能达标,需要尽早查找原因,不要盲目的反接。
11.透析中并发症的应对措施有哪些?
1.低血压
透析患者短时间内快速脱水会导致血压明显下降,当患者血压下降至一定程度后,机体为了维持血压,会“号召”四肢血管代偿性收缩,然后肌肉组织会出现缺血、缺氧、电生理异常等,引发抽筋。
预防方法:1.日常要控制好体重,控制饮水和钠盐的摄入,别涨水过快。
2.透析间隔期,注意膳食营养,多吃一些优质蛋白,避免营养不良、贫血。
3.透析当天,遵医嘱调整服用降压药的时间,避免因降压药引起的透析中低血压。
4.在透析过程中进行一定程度的运动,减少透析低血压的发生。
2. 失衡综合征
由于患者长时间不进行透析治疗导致血中肌酐、尿素氮、尿酸等代谢物潴留,当患者再次透析时血中尿素氮、尿酸、肌酐等短时间下降过快,诱发失衡综合征。另外,短时间内快速脱水,血管内循环血量减少,肌肉内脱水逐渐加重,导致肌肉痉挛。
预防方法:
1.日常控制饮食、进水量,采取规律透析、充分透析、保持干体重,反复出现失衡综合征的患者采取调整透析液钠处方、序贯透析等治疗模式。
2.透析间隔时间长、血中肌酐、尿素氮等数值太高者,可考虑先诱导透析再进行规律透析。
3. 干体重不准确
干体重,也称“目标体重”。其定义即是水在正常平衡条件下的体重,表明患者既没有水潴留,也没有脱水时的体重,也就是血液透析结束时希望达到的理想体重。对患者体重评估不准确,过度脱水使患者体重低于干体重,主要原因有:① 气候变化时,未计算患者的衣物增减重量,导致错误评估超滤量。② 患者有时为了多进食,故意虚报体重。③ 干体重不是永远不变的,随着患者体重的增加或减少,干体重也要随之调整。
预防方法:
1.患者要重视干体重对透析的重要性,自觉控制进水量,透析间期体重增长要控制在干体重的3%-5%。
2.每2~4周对患者的干体重重新进行评估,注意观察患者皮下有无水肿、身体有无不适,同时也要观察血压有无波动。
4. 不恰当的透析液钠浓度
透析液钠浓度在135mmol/L以下时血浆钠将顺浓度梯度大量进入透析液,血浆钠浓度下降,水分子向细胞内转移使循环血量减少,其减少的量比实际的脱水量多。
同时由于间质、细胞的水肿使血管受压迫,造成流入肌肉的血液进一步减少,从而加重肌肉缺血引起肌肉痉挛。
预防方法:
1.积极纠正引起血钠降低的原发病,如呕吐、腹泻、严重限钠等。
2.透析中密切观察患者临床表现,必要时适当调整透析液钠浓度在140~145mmol/L,必要时补充高钠溶液,缓解肌肉痉挛的症状。
二、缓解小腿抽筋的方法
1. 拉伸肌肉
用手抓住抽筋一侧的大脚拇趾,然后慢慢将脚掌向身体的方向扳屈,膝盖尽力伸直。
2. 热敷
热敷痉挛侧,有助于肌肉放松。
3. 按摩痉挛的肌肉
用拇指与其余四指对合,适度用力,从上到下反复按摩痉挛侧小腿后侧肌肉5-10分钟,可缓解疼痛。
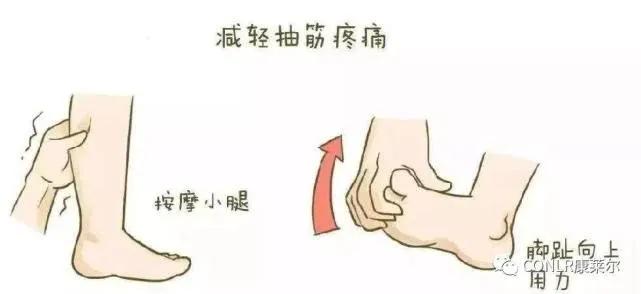
抽筋应急措施
要减少透析中肌肉痉挛的发生,患者日常必须有效控制透析间体重增长,做到规律透析、充分透析,并对发生肌肉痉挛的病因进行有效治疗和护理干预。

欢迎肾友加入我们的学习方队