突发性聋激素治疗:6种给药方式大汇总
突发性聋(sudden hearing loss, SHL)是指72小时内发生的,原因不明的感音神经性听力损失。SHL发病确切潜在的机制仍不清楚,所以主张早期干预和治疗。若未及时发现和处理,可能会导致持续性的听力损失,严重影响患者的生活质量。美国和中国突聋指南均将糖皮质激素作为 SHL的首选治疗用药。治疗给药途径包括全身激素治疗和局部给药治疗,给药途径特点各有不同(表1)。
表1 不同内耳给药方式的特点比较
图片
全身激素治疗
01
1980 年 Wilson 发表双盲对照试验证明了类固醇激素可以有效改善SHL患者听力后,激素成为治疗SHL一线药物。但全身激素治疗存在两个主要问题:
血-迷路 (BLB)屏障使药物很难在内耳达到有效治疗浓度,一定程度上减少了药物的作用效率。
全身副作用:最常见的不良反应是体重增加及血糖升高,此外还会造成高血压及感染易感性增加等。鉴于其对血糖及血压的影响,全身激素治疗禁用于患有糖尿病、消化道溃疡及孕妇等人群。
局部给药治疗
02
目前局部给药途径主要有经鼓室给药、耳后给药以及耳蜗给药。相比耳蜗内给药,鼓室内给药比较温 ,对内耳的损伤程度较低,相对比较安全。
图片
图1 给药方式的示意图
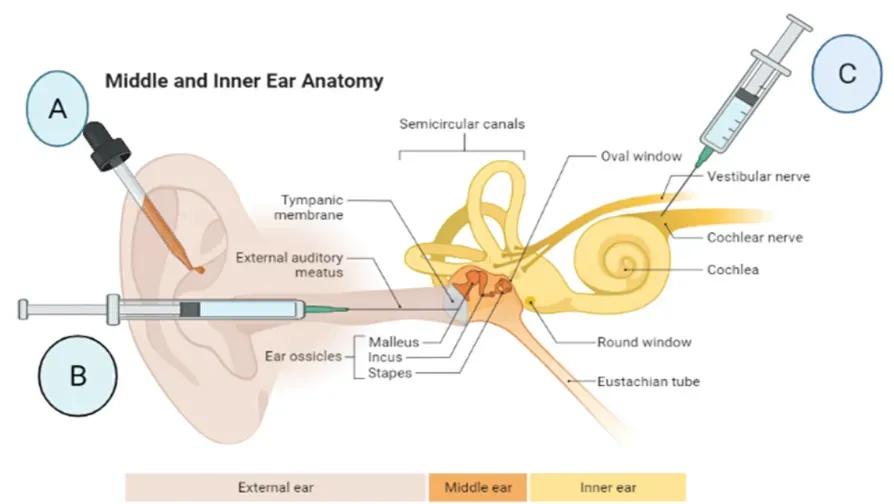
(A) 局部常规滴耳液,(B)鼓室内(经鼓室)注射,(C)耳蜗内注射
[ 经鼓室给药 ]
原理:直接将药物递送入中耳,利用中耳作为药物储库,药物通过圆窗膜(RWM) 渗透入耳蜗鼓阶外淋巴液中,再扩散至整个内耳间隙(图2)。
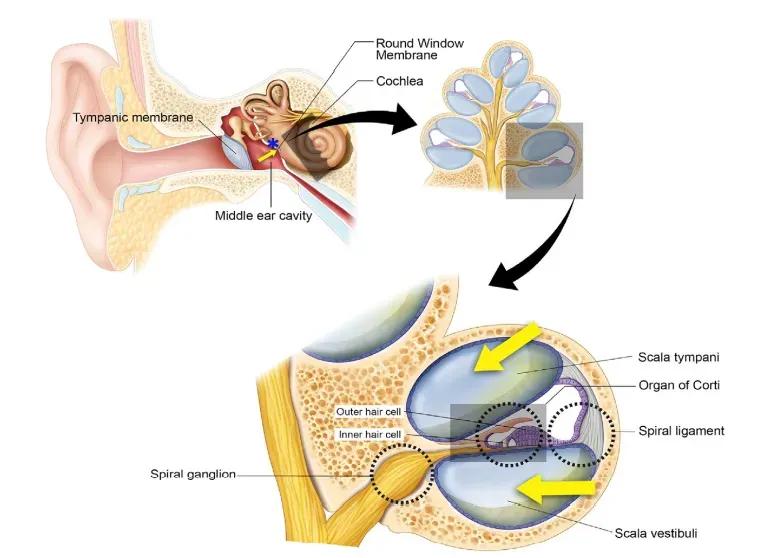
图2 药物通过圆窗膜途径由中耳进入内耳过程及内耳的结构示意图
RWM既被认为是鼓室给药的主要通道,同时也是向内耳传递药物的屏障。经鼓室给药最早由 Silverstein 等人在 1957 年提出,他成功应用鼓室内注射链霉素治疗梅尼埃病。此后,Philip 证明了与全身激素给药相比经鼓室给药在内耳外淋巴液中测量出更高的药物浓度,同时血浆内药物浓度却更低。近年来鼓室内给药已经成为一种口服激素的替代方法,主要用于存在全身激素使用禁忌症及初始治疗失败后的补救办法。
①经鼓膜给药
1996年Silverstein第一次报道经鼓膜穿刺注射类固醇激素可以治疗 SHL。Kakehata等人对SHL患者进行鼓室内注射地塞米松治疗,并认为其可作为全身类固醇治疗替代方法的选择。Han等人研究认为局部鼓膜穿刺给药在合并糖尿病的 SHL 患者中更为合理。但也有报道指出若圆窗被假膜、脂肪覆盖,可能会减少药物的吸收。此外药物还可能从咽鼓管丢失,影响临床对药物剂量的把控。因此治疗时可能需要反复注射。其它还可能伴有的并发症有感染、鼓膜穿孔、耳鸣加重,舌头麻木及短暂的头晕等。
至今,对此方法治疗结果报道并不一致,造成的局部不良反应也较多。因此不少研究者用新技术弥补鼓膜穿刺法的不足,如鼓膜开窗或置管技术等。在持续灌注的基础上还能控制给药的剂量,此外还避免了反复的穿刺。但微导管技术需在全麻下将导管精确定位,对临床操作技术要求高。导管长期存在还会增加感染和慢性穿孔的风险。
②经咽鼓管给药
咽鼓管是连接中耳腔与鼻咽部的唯一自然解剖通道,也是维持中耳正常功能的重要结构。通过自然腔给药,造成的创伤小,安全性也更高。
局限性:上呼吸道感染和鼻窦炎患者容易出现逆行性感染;伴眩晕的SHL患者更容易诱发眩晕;同时鼻中隔偏曲的患者也会增加操作难度。
③圆窗龛给药
药物应用于中耳腔时通过多种机制丢失(图3),导致进入内耳的有效浓度随时间增加而下降。
图片
图3 耳内药物输送屏障。
给药载体:
水凝胶:是一种以水为分散介质的凝胶,Lee证明了水凝胶可以传递胰岛素样生长因子-1和地塞米松等化合物。Engleder等人也测试了负载曲安奈德的POX407水凝胶,并认为它是一种向内耳持续并高剂量递送糖皮质激素的载体,适用于各种原因引发的听力下降。
纳米粒子:是指直径<1000nm的粒子,用于向内耳递送药物时通常在200nm或以下。纳米粒性质较稳定,可透过圆窗膜,通过修饰纳米粒表面而赋予靶向性。
复合缓释系统:水凝胶可延长药物停留的时间;而纳米颗粒可以减少药物降解,将药物针对细胞的特异性传递至内耳。有报道认为两种材料的结合发挥各自的优势,此两者形成复合缓释系统,显著提高药物递送效率。
其他技术:超声引导辅助微泡,物理方法微针等。
但现有的给药方式仍然存在着诸多的不足之处,如药动学特征并不十分确切或未知,进入内耳的药物剂量难以精确地控制,可能损伤内耳如听觉和平衡功能。所以如何实现精确、定量、有效地给药是未来内耳局部给药治疗的研究重点及主要方向。
[ 耳后注射给药 ]
耳后注射作为一种新型给药方式近些年越来越得到临床的验证及重视。我国突聋指南已将耳后注射作为SHL局部治疗方法之一。
机制:
目前认为耳后给药进入内耳主要可能通过以下途径:内淋巴囊途径、解剖裂隙途径、体循环途径和茎乳动脉途径。也有研究认为耳后注射糖皮质激素可能通过神经鞘膜途径向内耳逆行扩散,最终达到耳蜗顶回,作用于耳蜗顶回的基底膜上的毛细胞,从而达到治疗效果(图3~5)。鉴于此机制,不同类型的突聋可采取不同的给药方式:糖皮质激素耳后注射对低中频下降型突发性聋治疗效果良好。鼓室内注射对高频下降型感音神经性聋应用效果显著。
图片
图3 正常小鼠中耳及内耳结构
各图中红色箭头所指部位如下所示:A 鼓膜;B 听泡;C 耳蜗
图片
图4 耳后给药后颅内及耳内染色情况
A 颅底染色;B 颞区染色;C 听泡内面观;D 亚甲蓝沿面神经 鞘膜进入内耳;E 基底膜顶回染色
图片
图5 鼓室给药后染色情况
A 鼓膜染色;B 听泡内面观;C 亚甲蓝沿面神经鞘进入内耳;D 基底膜底回染色
耳后注射操作简便,既避免了全身激素治疗造成的副作用,也减小了操作对中耳结构的损害,普遍更被患者所接受。但目前耳后激素注射仍存在很多未知,激素的选择、使用剂量、间隔时间、疗程及注射部位等均无统一标准。此外,目前已有相关研究将纳米微针系统与胰岛素、激素相结合用以糖尿病、自身免疫病等慢*病治性疗**中。
[ 耳蜗直接给药 ]
包括耳蜗内注射和耳蜗内植入,如人工耳蜗电极载药、微流体注射给药及内耳开窗给药等。蜗内给药可以获得更大的药物生物利用度,还能克服通过 RWM 给药时蜗内分布不均的缺点,精确控制给药剂量。但这种方法通常需要损伤内耳结构的侵入性手术, 操作风险大,术后还可能出现顽固性外淋巴瘘。近些年耳蜗直接给药多用于人工耳蜗植入术中作为辅助治疗,大多仅在实行人工耳蜗植入术时尝试。
转自ENT,如有侵权请联系删除