医学的快速发展,推动了大量科研成果的产生。全球23,000余种医学期刊,每年可发表上百万篇文献,如何慎重地将最新、最佳的研究运用于临床,循证医学证据等级与评价系统应运而生。 循证医学证据分级与推荐强度概念的提出,为减轻医生文献阅读压力做出了重要贡献。科学合理的证据分级及推荐强度的直观性能够为医生进行快速决策提供有效参考。 明确的推荐意见比证据级别对医生的影响更为直接,可以帮助医生在尽可能短的时间内了解采用某干预措施可能带来的利弊后果,从而增强医生的信心。 需要格外关注的是,证据质量是给出推荐意见的一个重要考量因素,对证据质量缺乏谨慎评价易产生误导性的推荐意见,最终给患者造成伤害。 面对大量数据, 循证医学证据等级究竟是按什么标准划分的?推荐强度依据又是从何而来的呢? 让我们一起来了解一下 过去的三十多年里,证据分级与推荐强度经历了一个不断探索与发展的过程。目前国际上尚无统一标准,全球各指南制定机构所推荐的标准也不尽相同。对这些分级标准进行归纳总结,其发展大致有以下特点:
01 证据分级标准经历的三个阶段 证据分级标准经历了单纯重视研究设计类型→研究设计类型与证据质量兼顾→证据体三个阶段。 早期的分级标准(如CTFPHE等)基于研究设计类型,将RCT列为最高级别的证据, 此后David Sackett对该分级标准进行完善,对RCT提出了质量标准,认为大样本RCT优于小样本RCT , USPSFT进一步结合研究质量对证据进行分级, 而GRADE更是彻底打破了依据研究设计类型对证据定级的准则,提出综合考虑研究设计类型、方法学质量、结果一致性、直接性、精确性等因素来对证据进行分级。
02最高级别证据的转变 最高级别的证据由单个RCT→多个RCT的Meta分析→多个RCT的Meta分析和高质量单个RCT并重转变。如CTFPHE、David Sackett均将单个RCT列为最高级别证据,而AHCPR、NHMRC将多个RCT的Meta分析列为最高级别证据, NEEBGDP、SIGN等认为高质量单个RCT可以和多个RCT的Meta分析共同作为最高级别证据。
03推荐强度与证据级别不再对应 早期的CTFPHE、David Sackett、AHCPR等将推荐强度与证据级别一一对应,高质量证据给予高级别的推荐。 而后欧洲临床营养与代谢学会、美国耳鼻喉及头颈外科学会、GRADE、澳大利亚 Joanna Briggs循证卫生保健中心等组织采用的标准在考虑证据质量的同时,结合证据的适用性、患者价值观与意愿等因素综合给出推荐意见, 此分析理念下高级别的证据有可能弱推荐,低级别的证据也有可能强推荐。
04证据来源多样化 CTFPHE等许多标准将专家意见纳入证据范畴,纽约州立大学下州医学中心提出的证据金字塔也 首次将动物研究和体外研究作为最低级别证据。
05标准关注内容的改变 更多的标准主要关注干预性研究证据的分级,而OCEBM 2001年的标准则涉及了病因、诊断、预防、治疗、危害、预后、经济学分析等7个方面 ,其2011年发布的标准则包括了诊断、预后、干预、危害4个方面。 06采用标准从分散趋向统一 所采用标准由各机构或组织自定标准逐渐向采用统一的更加科学的标准转变。历史上从不缺乏证据分级标准,只存在诸多标准良莠不齐的局面。2000年,包括WHO在内的19个国家与国际组织共同创立了GRADE工作组,由67名专家、各标准主要制定者等构成,于2004年正式推出了国际统一的证据质量分级与推荐强度系统GRADE标准,包括WHO与Cochrane协作网在内的28个国际组织、协会已采用GRADE标准。 目前国际上广泛使用的证据等级划分标准主要包括牛津大学循证医学中心制定的证据等级标准和GRADE标准。
表1:牛津循证医学中心的证据等级划分
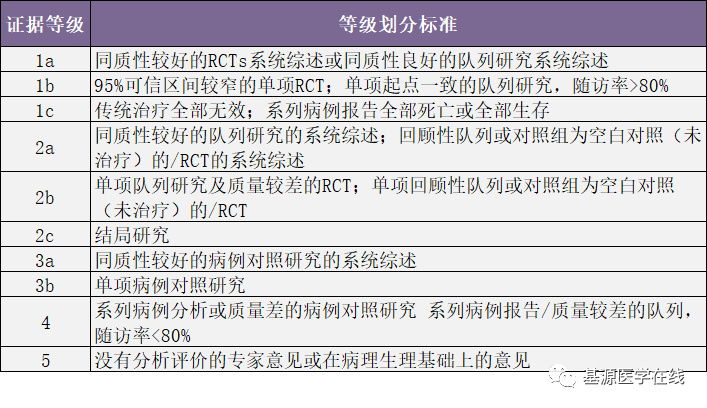
表2:牛津循证医学中心推荐强度
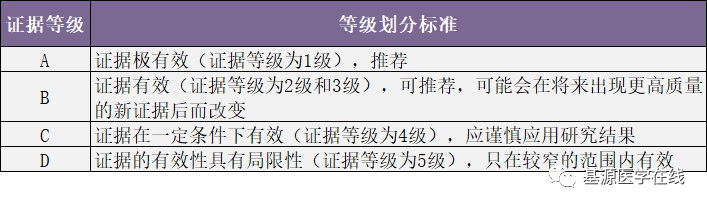
表3:GRADE证据等级划分

表4:GRADE推荐强度

综上可见,证据分级与推荐强度的发展,是历史的必然结果,正如聂广科学网博客中所言: " 从定性到定量(单个RCT到多个RCT的Meta分析),从局部到整体(只考虑试验设计到考虑研究质量、内外部真实性等),从个别到一般(临床、预防到基础、管理),从分散到统一(各自为政到全球统一),证据分级标准的车轮从未停歇,也仍将继续在实践中不断修正、超越。 "
文字:embrance
排版:星星之火
审核:embrance