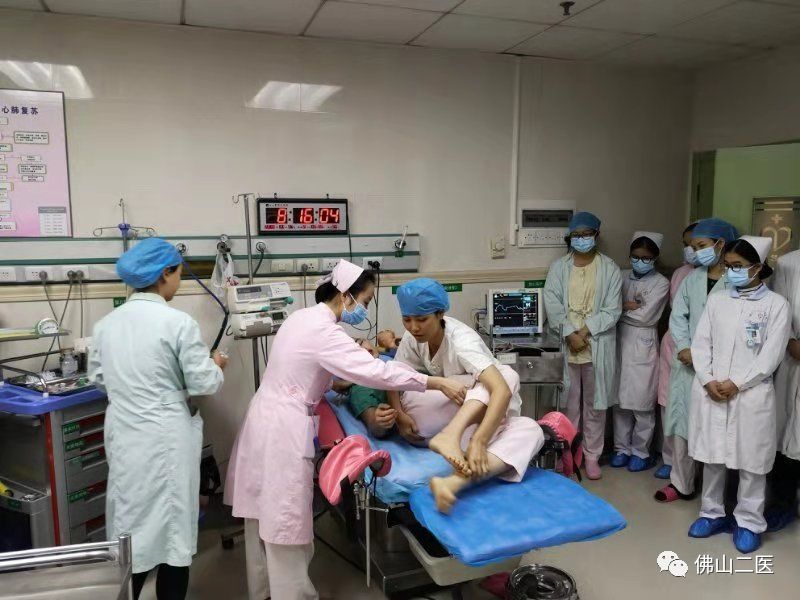
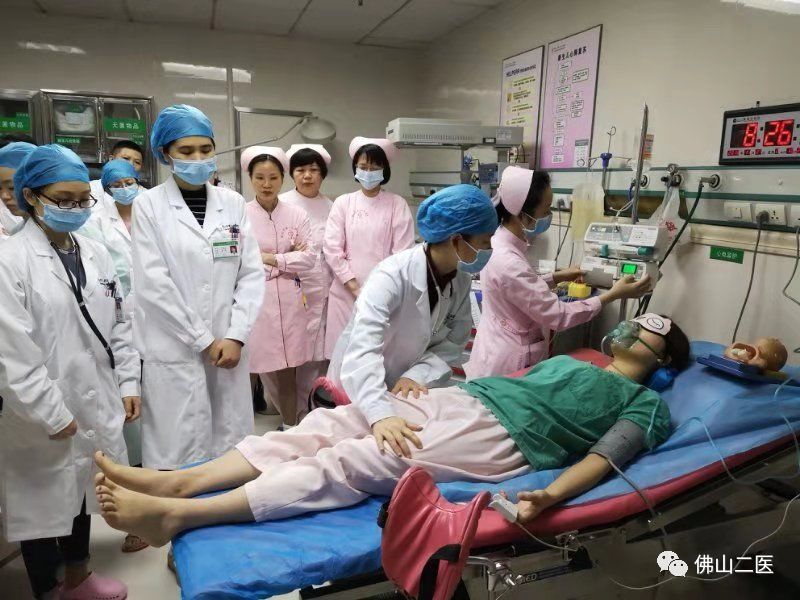
“产一床发生子痫抽搐,赶紧过来抢救!”助产士、病房护士、产科医生、儿科医生立刻重进产房,麻醉科、手术室立刻就位。
口腔放置开口器保持呼吸道通畅,吸氧,心电监护,静推安定、冬眠控制抽搐,抽血化验,开放新的静脉通路……每个动作都是跟死神搏斗。
子痫在世界范围内是导致孕产妇死亡的重要原因之一。不过幸好这一次只是佛山市第二人民医院产科的抢救演练。
对于医护工作者来说,每一次与“死神”搏斗都是背水一战,容不得半点闪失,扎实的理论基础跟过硬的操作技术缺一不可。为了给病人提供专业的诊断和治疗,我们不仅要学习新知识、温故前辈总结的经验;还需勤加练习各种操作,模拟各种重大疾病的抢救进行演练,加强医护合作默契,提高实操水平。
2018年,市二医院妇产科科主任董巨浪及护士长谭惠兴、黄晓玲多次组织科室医护人员演练各种产科危急重症抢救并考核。以上场景是本年度的最后一项产科危急重症操作考核——“子痫抽搐的紧急处理”。
随着演练团队助产士的急促呼救,医护人员被迅速带入了子痫抽搐的抢救情境中,团队里助产士、病房护士、产科医生、儿科医生、麻醉科、手术室无缝连接配合,充分体现团队配合。演练结束后,团队成员又就各种关键过程分解解读,科主任及护长则提出指导意见,希望在危重病真正发生时,团队能配合得更完美。
■ ■■■■

严肃科普:子痫
子痫——作为世界范围内的构成孕产妇生命威胁的常见疾病,在发达国家,发病率大约平均1/2000次分娩,死亡率约1%。
子痫是妊娠高血压疾病最严重的阶段,指在妊娠高血压疾病基础上不能用其他原因解释的抽搐。子痫可以发生在产前、产时、产后等不同时间,不典型的子痫还可发生于妊娠20周以前。子痫发生前可有不断加重的子痫前期,也可发生在血压升高不显著、蛋白尿升高不明显的病例。是妊娠期高血压疾病的五种状况之一,也可以是子痫前期紧急严重并发症。子痫仍然是世界范围内导致孕产妇死亡的重要原因之一。
1
多种因素可引发子痫
遗传因素
子痫前期是一种多因素多基因疾病,有家族遗传倾向:患子痫前期的母亲其女儿子痫前期发病率为20-40%;患子痫前期的妇女其姐妹子痫前期发病率为11-37%;双胞胎中患子痫前期的妇女其姐妹子痫前期发病率为22-47%。但至今为止,其遗传模式尚不清楚。
营养因素
缺乏维生素C可增加子痫前期-子痫发病的危险性。
2
病因
病因不明,可能涉及母体、胎盘和胎儿等多种因素,包括滋养细胞侵袭异常、免疫调节功能异常、内皮细胞损伤、遗传因素和营养因素等。
3
临床症状
子痫抽搐进展迅速,前驱症状短暂,表现为抽搐、面部充血、口吐白沫、深昏迷;随之深部肌肉僵硬,很快发展成全身的高张阵挛惊厥,有节律的肌肉收缩的紧张,持续1~1.5分钟,期间病人无呼吸动作;此后抽搐停止,呼吸恢复,但病人仍昏迷,最后意识恢复,但困惑、易激惹、烦躁。
4
危害
抽搐频繁且持续时间长者,可陷入深昏迷,危及母婴生命。并发症:胎盘早剥、吸入性肺炎、肺水肿、心肺功能停止、急性肾衰、脑出血等。
日常护理
1.家属为产妇提供心理支持,减少或避免精神刺激,减轻生活中的应激。
2.产妇与婴儿交流、接触,为婴儿提供照顾,促进和帮助产妇适应母亲角色,培养产妇的自信心。
3.遵医嘱用药,不可随意用药,并监测患者血压。
4.哺乳者应在医生指导下谨慎用药,避免对新生儿造成不良影响,但对治疗危及孕妇健康或生命疾病的药物,权衡利弊后仍须用药时,可暂停母乳喂养。
子痫适时终止妊娠
1.终止妊娠时机:
小于孕26周的重度子痫前期经治疗病情不稳定者建议终止妊娠。
孕26~28周的重度子痫前期根据母胎情况及当地围生期母儿诊治能力决定是否可以行期待治疗。
孕28~34周的重度子痫前期,如病情不稳定,经积极治疗24~48小时病情仍加重,应终止妊娠;如病情稳定,可以考虑期待治疗,并建议转至具备早产儿救治能力的医疗机构。
孕34周后的重度子痫前期患者,胎儿成熟后可考虑终止妊娠。孕34~36周的轻度子痫前期患者,期待治疗的益处尚无定论。
孕37周后的子痫前期可考虑终止妊娠。
子痫控制2小时后可考虑终止妊娠。
2.终止妊娠的方式:
妊娠期高血压疾病患者,如无产科剖宫产指征,原则上考虑阴道试产。但如果不能短时间内阴道分娩、病情有可能加重,可考虑放宽剖宫产指征。
如果发生子痫该如何急救
1、若发现孕妇抽搐,首先应保持现场安静,尽量避免强光、声响刺激病人,并使其采取半卧位,有专人在旁观察病情,防止摔伤。
2、防止舌头被咬伤,应即用压舌板外包纱布放在上下牙之间,有假牙应取出,操作宜轻柔,以避免诱发抽搐。
3、抽搐后若有条件应给予吸氧。
4、测血压、脉搏、呼吸及注意胎心变化,未去医院前应15分钟测量一次,抽搐后亦测量一次并记录。
5、可注射杜冷丁或氯丙嗪、硫酸镁镇静解痉,使抽搐控制后立即送医院处理。
供稿丨妇产科
编辑 | 陈宇
审核丨杨波