漆宇 张利 杨俊龙 吴雅娟 袁婷
先天性心脏病是儿童时期最常见的先天性畸形,发病率约8.2‰~17.9‰,其中先天性室间隔缺损占20%~30%,房间隔缺损占10%~15%。贫血也是儿童常见问题,血红蛋白(Hb)降低使机体的携氧能力下降,导致组织氧合不足和器官功能障碍,会导致儿童发育迟缓、体力下降、抵抗力低等,还能影响智力发育。先心病合并贫血进一步加重患儿心脏负担和缺氧状况,而体外循环下间隔缺损修补术是严重先心病的主要治疗方式,围术期异体输血率高,红细胞输注可维持术中体外循环的红细胞比容及组织器官氧供,但可能增加患者输血不良反应、术后感染和死亡的风险。为降低患者围术期异体输血,改善患者预后,我们分析择期间隔缺损修补术患者术前贫血对其围术期异体输血及患者预后转归的影响,报道如下。

作者收集2018年12月—2022年3月本院实施的208例体外循环下间隔缺损修补术(室间隔缺损、房间隔缺损、室间隔合并房间隔缺损)病例,患者年龄<18岁,男性95例、女性113例,中位年龄1岁(0.58,3),根据术前是否合并贫血分为贫血组和非贫血组,比较两组患儿术前指标(性别、年龄、体重、诊断、Hb、Plt、WBC、备血量、术前输血),术中指标(手术方式、术中出血、输血后Hb,术中输血),预后指标(术后输血、术后ICU停留时间、平均住院日、死亡率、术后感染率)等。
围术期患者血液管理措施:术前评估患儿贫血风险、凝血功能、手术出血量,纠正缺铁性贫血;术中采用外科精细化止血、预防性使用抗纤溶药品、减轻体外循环过程中的血液稀释程度:监测血气分析,输注悬浮红细胞使新生儿Hct>25%,其他患儿Hct>21%,体外循环停机前,新生儿Hct>33%,其他患儿Hct>25%,术中出血量较多时,使用血栓弹力图评估止凝血功能以指导输血;术后结合患儿疾病类型、术后临床症状和体征、实验室检查结果评估是否输注红细胞,接受先天性心脏病手术的新生儿患者,术后Hb<110g/L时给予输注红细胞,接受复杂畸形心脏病手术或合并心肺功能不全及肺动脉高压的除新生儿外的其他患儿,术后Hb<100g/L时给予输注红细胞。

主要结果
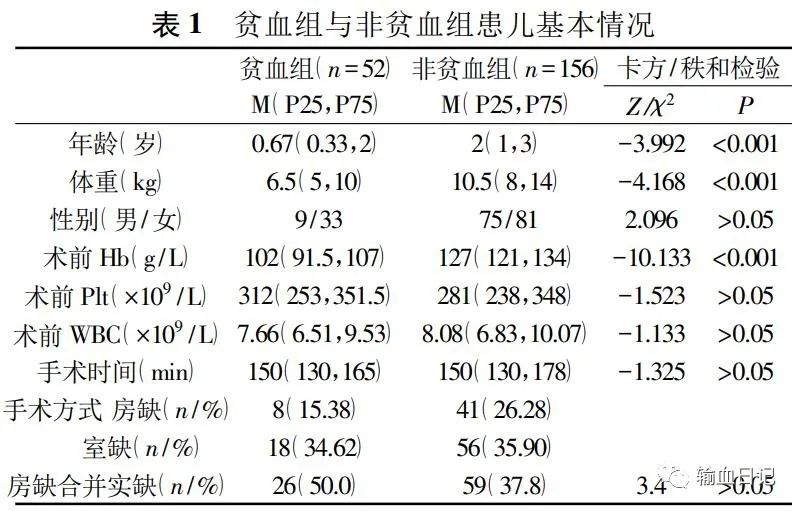
贫血组与非贫血组术前基本情况 :间隔缺损修补患儿术前贫血发生率为25.0%(52/208),2组患儿的术前体重、年龄和术前Hb差异有统计学意义(P<0.05),术前Plt、WBC、性别、手术方式差异无统计学意义(P>0.05)。
贫血组与非贫血组围术期输血情况 :术前、术中、术后贫血组vs非贫血组的红细胞输注率分别为:11.54%vs0%、92.31%vs72.44%、51.92%vs25.0%,均P<0.05。术前、术中、术后贫血组vs非贫血组红细胞输注量无统计学差异。

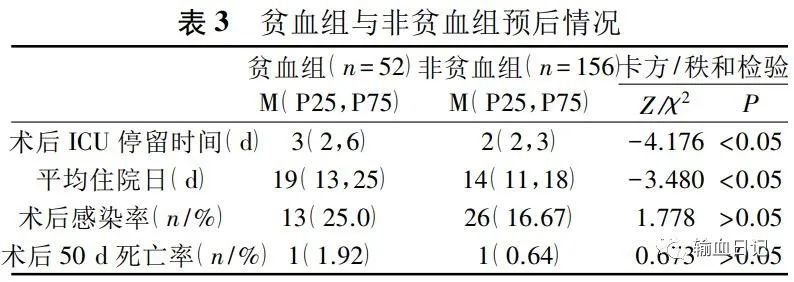
贫血组与非贫血组预后情况 :贫血组与非贫血组相比, 术后ICU停留时间(d)和平均住院日(d)均延长P<0.05 ,术后感染率25.0%vs16.67%,50d死亡率1.92%vs0.64%,P>0.05。
主要结论
术前贫血是间隔缺损修补术患儿围术期红细胞输注的重要影响因素, 也是延长术后ICU停留时间和住院时间的重要原因 ,还可能会增加术后感染率和50d死亡率。
对间隔缺损拟行手术治疗的贫血患儿 ,术前需充分评估患者病情、止凝血功能、术中出血风险等情况, 采取相应的贫血干预措施 (包括静脉注射铁剂、应用EPO和维生素B12、口服叶酸等), 术中应采取精细化手术方式和患者血液管理措施,术后采取限制性输血策略 , 以降低围术期异体输血,改善患者预后转归。
来源:中国输血杂志2023年第5期