
炎症性肠病(IBD)是累及消化道的一类非特异性肠道炎症性疾病,主要包括溃疡性结肠炎(UC)和克罗恩病(CD)两大类,以往主要发生于北美和西欧等国家。最近的流行病学数据显示,近年中国人群的IBD呈迅速上升趋势,粗略推测UC患病率约为11.6/10万,CD约为1.4/10万,已经由少见病逐渐向常见病发展。
IBD是慢性病,有迁延不愈的特点,尤其影响患者的生命质量,因而受到医生和患者对该疾病的共同关注。由于临床表现不够特异,同时不同特殊人群诊疗还有其特殊之处,所以消化科医生对炎症性肠病的诊疗也常常存在一些困惑。
为此,我们特别整理了北京协和医院消化内科钱家鸣教授团队“炎症性肠病的规范化诊疗”这一话题内容,与大家共同学习,今天是杨红副主任医师关于溃疡性结肠炎(UC)诊断部分的分享。
溃疡性结肠炎的临床特点
UC临床分类
UC临床主要分为初发型和慢性复发型:西方国家约50%的UC患者为慢性复发型;国内研究显示约46%UC患者为慢性复发型。
病变范围
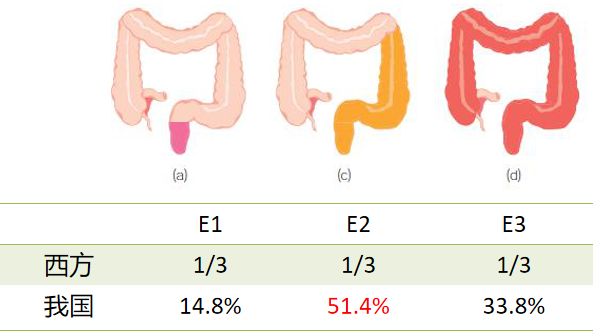
我国以E2型(左半结肠型)为主,其次为E3型(广泛型)和E1型(直肠型)。
病变程度
UC患者以轻度(35.4%)和中度(42.9%)为主,重度占21.7%;也就是说,绝大多数病人以轻中度为主。
UC手术率
西方国家30.0%-37.6%;我国17.9%。
溃疡性结肠炎的诊断
UC的诊断要经历病史和体检→实验室检查→内镜+病理的过程。
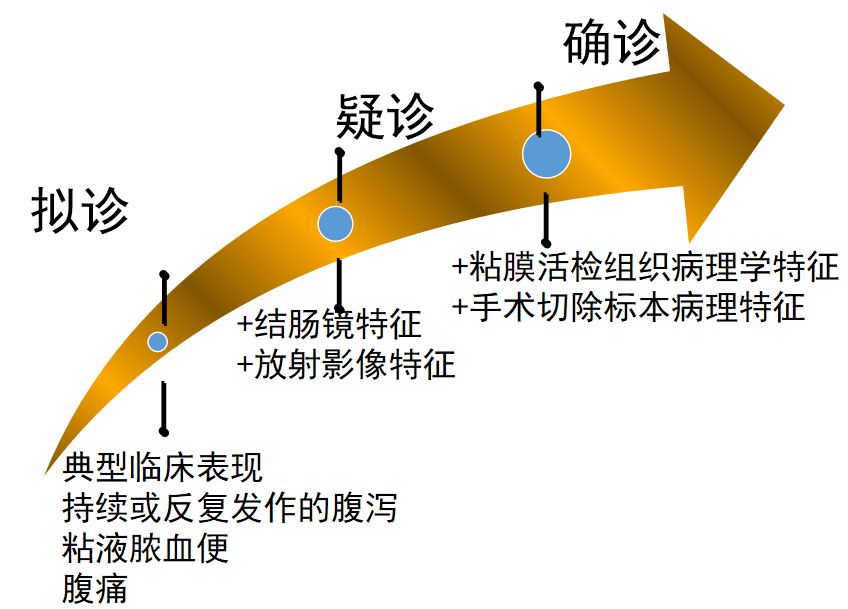
诊断溃疡性结肠炎需要注意的问题
◆ 粘液血便是UC的最常见症状
◆ 低于6周的腹泻病程需与多数感染性肠炎鉴别
◆ 问诊注意加重或者缓解的因素:戒烟和NSAIDs是UC加重因素
◆ 结肠镜检查并活检是UC诊断的主要依据
◆ 结肠镜检查应进入末段回肠并活检
◆ 结肠镜下UC95%直肠受累
◆ 结肠镜呈连续性、弥漫性分布
◆ 治疗后的UC可能表现为跳跃性的溃疡,直肠不受累,行组织活检与CD区分
◆ 病变不累及直肠(未经药物治疗者)、倒灌性回肠炎(全结肠炎症伸延至回肠)及其他难以与CD鉴别的情况,建议小肠检查
◆ 结肠镜检查遇肠腔狭窄镜端无法通过时可应用钡剂灌肠检查或CT或MRI结肠显像显示镜端未及部位
◆ 重症UC为诊断和鉴别诊断,可行不作常规肠道准备的直肠乙状结肠有限检查和活检,操作要轻柔少注气
◆ 结合放大内镜技术可以提高UC癌变的诊断准确率
(△方框内上下滑动浏览)
溃疡性结肠炎疾病评估比较

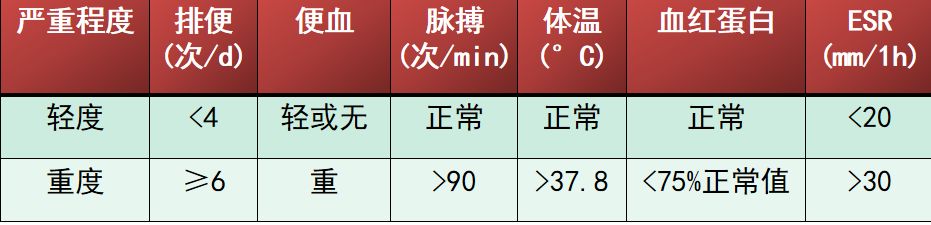
改良Truelove和Witts疾病严重程度分型
溃疡性结肠炎的鉴别诊断
◆ 急性感染性肠炎
◆ 阿米巴肠病
◆ 肠道血吸虫病
◆ 肠结核
◆ 真菌性肠炎
◆ 抗菌药物相关性肠炎
◆ 缺血性结肠炎
◆ 放射性肠炎
◆ 嗜酸粒细胞性肠炎
◆ 过敏性紫癜
◆ 胶原性结肠炎
◆ 其他
(△方框内上下滑动浏览)
病例分享
下面分享几个容易误诊的病例。
病例1
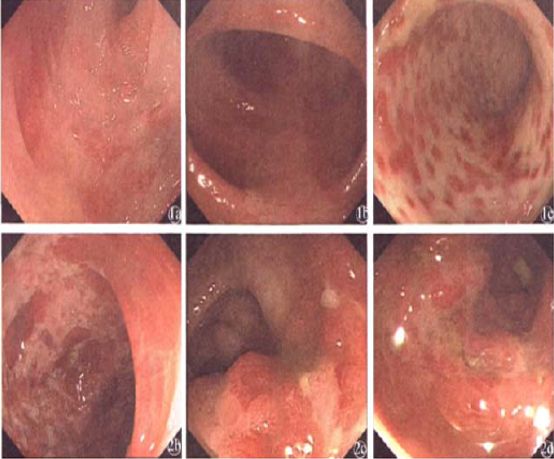
青年女性患者,因“腹泻2月”入院,曾于外院予激素治疗,疗效欠佳,后经积极抗感染治疗病情缓解,结肠镜下改变明显缓解。
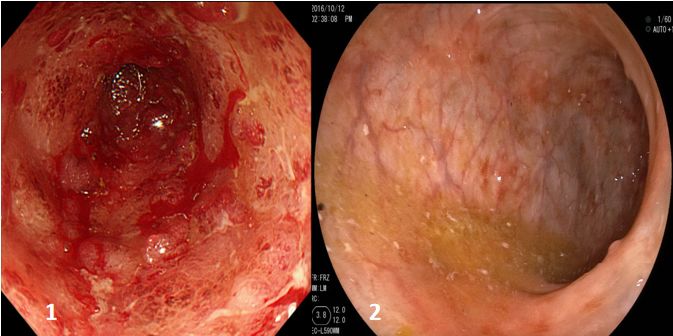
图1.治疗前,结肠多发溃疡,粘膜接触易出血,血管纹理消失。
图2.治疗后,结肠病变散在瘢痕,粘膜溃疡消失。
病例2
14岁女孩,腹痛伴脓血便2年;间断发作,多次肠镜提示溃疡性结肠炎;本次出现腹痛、便血加重来我院;炎症性肠病谱正常。
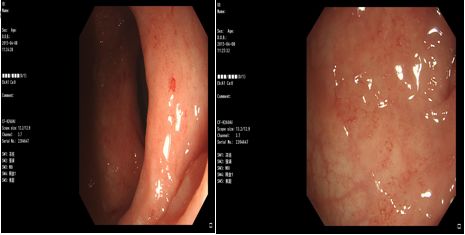
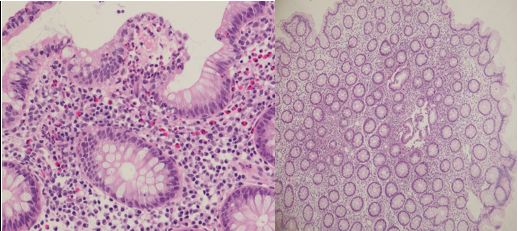
病理提示灶片状炎症,无典型慢性损伤表现;
不支持溃疡性结肠炎诊断,需考虑非炎症性肠病如感染、过敏等因素;
经详细询问病史,考虑可能与过敏有关,转至变态反应科治疗后逐渐好转。
特别注意:
在老年患者中,UC尤其需要与缺血性肠炎相鉴别;
缺血性肠炎多表现为腹痛、便血,多有基础疾病,主要累及左半结肠,内镜下特点如下:
-
节段性分布于分水岭区域
-
病变与非病变间界限截然
-
直肠不受累
-
随诊内镜或CT好转迅速
下期我们将继续分享溃疡性结肠炎的治疗部分,敬请关注。
▽ 扫描下方二维码,观看完整课程。
(文字整理:中国医学论坛报 | 刘莉丽)
讲 者 简 介
杨红,医学博士,北京协和医院消化内科副主任医师,副教授,硕士生导师。
2006-2008年在美国国立卫生院访问学者,2013年9-11月在美国马里兰大学担任访问学者。
学术任职:
中华医学会消化病分会炎症性肠病学组委员兼秘书;
炎症性肠病青年俱乐部副组长;
中华医学会流行病和循征医学学会青年委员会副主任委员;
北京医学会消化病分会青年委员会副主任委员等。
协和经验 | 感染相关急性胰腺炎,你了解多少?
协和经验 | 药物相关急性胰腺炎
↓↓点击阅读原文,观看炎症性肠病系列课程