近日,国家区域医疗中心上海儿童医学中心贵州医院、贵州省人民医院接诊了一名从外院转诊发病6小时的左侧肢体偏瘫的9岁患儿瀛瀛(化名),接诊医师迅速识别患儿病情危重,立即收入小儿重症监护室(PICU)救治。

当日清晨,瀛瀛在家中卫生间不慎右侧额头撞到门框,11点便出现嘴角向右歪斜并抽动、双侧眼球偏向右侧、左侧肢体不能活动。就诊当地医院时,患儿家长被告知无治疗条件并建议向上级医院转诊。瀛瀛家长急忙自行驱车4小时到上海儿童医学中心贵州医院、贵州省人民医院就诊。入院时,患儿言语含糊不清,左侧肢体肌力很差,左上肢完全不能活动、肌力评级1级,左下肢不能抬离床面、评级2+级,而正常人的肌力系5级,在行床旁脑氧饱和度监测时发现,其右脑仅有15%-16%(<20%提示脑灌注严重不足),儿童重症医学科医生考虑患儿存在脑梗塞可能,即刻启动卒中绿色通道。
PICU立即联系神经内科、介入科、麻醉科等专业组专家会诊,经诊断,明确该患儿颅内脑血管血栓堵塞急性脑卒中,并且已过4.5小时溶栓时间窗,错失了静脉溶栓的条件,如仅靠内科治疗,患儿愈后效果极差,极大可能出现致残或致死。虽有介入机械取栓指征,但风险极大。此外,儿童卒中患者极为少见,介入诊疗面临着治疗效果不明确,甚至加重患儿病情的风险,瘫痪与死亡率非常高,在儿童病例中通过介入急诊颅内血管取栓治疗的痊愈案例更是少之又少。
分秒必争,在获得患儿父母的理解和支持后,省医介入科副主任顾福嘉带领取栓团队再次综合各项检查报告,迅速制定了详尽的手术方案和应对各种突发状况的应急预案,全力救治该患儿。
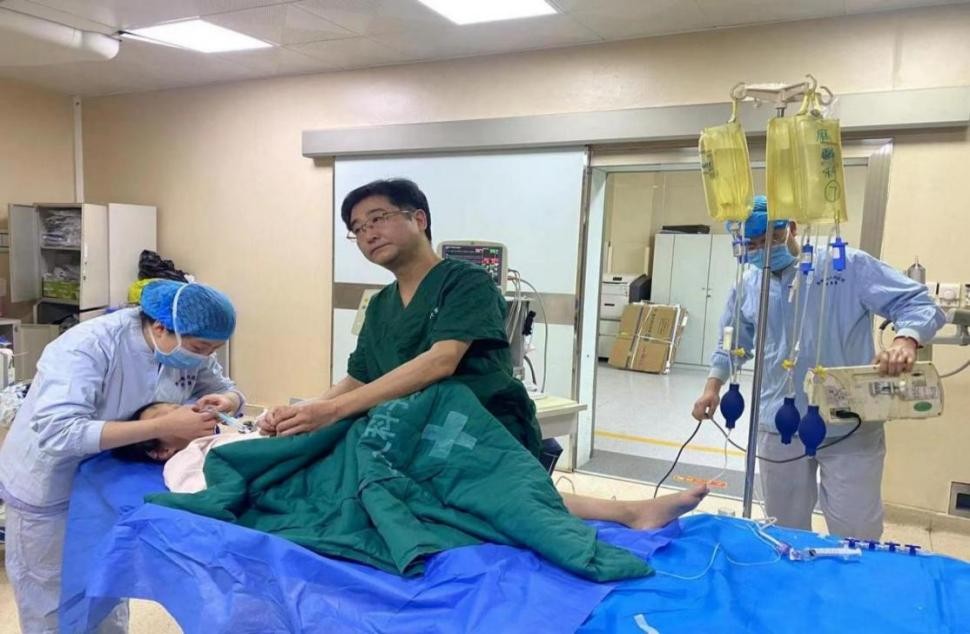
在麻醉科、小儿重症医学科等专业人员床旁监护下,介入团队成功在患儿脑组织窗内进行介入手术,在右股动脉取0.27cm的微小通路,同时置入100cm的导管进行脑血管造影后,明确右侧大脑中动脉起始段闭塞,随后使用专用的脑血栓抽吸装置缓慢抽吸血栓,在经历了90分钟的手术后,成功取出患儿“肇事血栓”,右侧大脑中动脉前向血流恢复,为患儿疏通了“生命河流”。
术后,在儿科重症医师的精心治疗下,患儿脱离危险,第二天即恢复了大部分肌力及言语功能,第四天肢体肌力恢复正常,可以正常下地走路并转入普通病房巩固治疗,目前已经顺利出院。
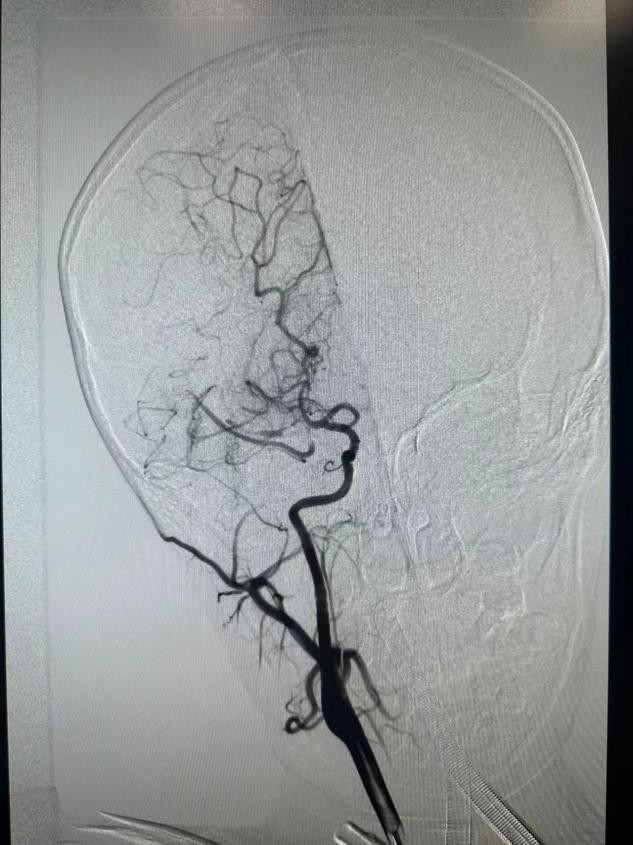
造影明确责任血管
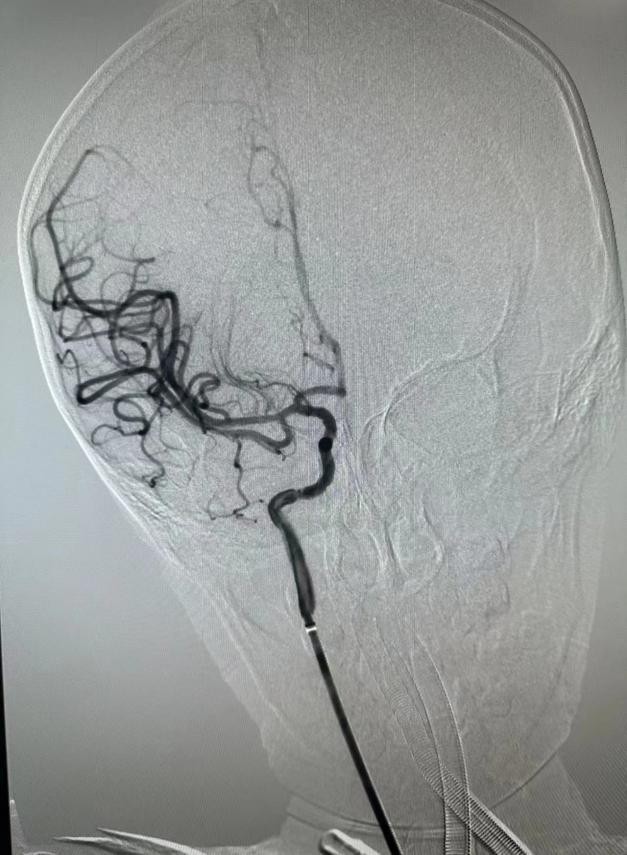
取栓成功后
该例患儿是我院首例低龄儿童取栓病例,在上海儿童医学中心和贵州省人民医院强强联合下,成立国家区域医疗中心上海儿童医学中心贵州医院,建立上海儿童医学中心贵州医院急诊—重症患儿联动体系,准确地评估、快速地诊断、及时地救治,为患儿的痊愈带来希望,避免了患儿肢体瘫痪的不良预后。国家区域儿童医疗中心上海儿童医学中心贵州医院的建成,为我省疑难危重患儿救治提供了坚实平台和有力保证,让患儿在省内即能得到良好而专业的诊治,不必远赴外省而错过最佳治疗时间。
据上海儿童医学中心贵州医院儿童重症医学科黄栋主任医师介绍,儿童动脉缺血性脑卒中是指儿童由于脑血管痉挛、狭窄或闭塞导致神经影像学显示缺血性病灶,或无影像学改变时神经系统症状或体征持续存在,主要表现为单侧肢体无力和(或)颅神经麻痹和(或)感觉丧失、癫痫发作、头痛、失语、意识水平改变(短暂意识丧失或昏迷)、精神状态改变、共济失调、眩晕、恶心或呕吐、颈部疼痛、发热。目前临床上儿童详细的诊疗共识少之又少,能在短时间进行及时有效的血管再通是决定预后的关键因素,因此,呼吁广大家长在孩子出现上述神经系统功能障碍时一定要及时就医,避免错过最佳治疗时间。
记者/武敏
编辑/许婷
校对/杨蕾
一审/张赟
二审/夏进
三审/吴迁