
黄建华
中南大学湘雅医院
血管外科,科室主任,在腹主动脉瘤、主动脉夹层动脉瘤、外伤性动静脉瘘、动脉硬化闭塞症等血管疾病的腔内治疗深有造诣...
胸主动脉瘤(aortic aneurysm,AA)与胸主动脉夹层(aortic dissection,AD)是血管外科胸主动脉的主要疾病。随着人口老龄化和影像学诊断技术不断提高,其发病率和检测发现率均呈明显上升趋势。以往传统经胸腹开放手术是主要的治疗方法,但创伤大,严重并发症发生率(如截瘫)和病死率高。随着器材的不断开发和改进,腔内治疗具有的微创、安全、有效的优点得到了越来越广泛的认可。目前,全球开展腔内治疗的医疗机构不胜枚举,每年实施治疗的例数也迅速增多。其中对于简单病例的治疗,技术上已日趋成熟,理念上也已逐步达成了共识。但是,对于一些相对复杂的病例,我们在进行腔内治疗时仍会面临巨大的挑战。下面笔者就工作中遇到的一些实际病例对复杂型胸主动脉病变的腔内治疗策略进行简述。
复杂型胸主动脉病变(complicated thoracic aortic diseases)的复杂之处主要包括:
1.部位复杂:累及主动脉弓的三大分支——头臂干、左颈总动脉、左锁骨下动脉(图1A);
2.形态学复杂:短瘤颈(图1B)(<15mm)、锥形瘤颈、瘤颈夹角>60°、II/III型弓(图1C)(以Myla分型为准,主动脉弓顶至头臂干开口垂直距离小于左颈总动脉直径为Ⅰ型弓,垂直距离为直径的1~2倍为Ⅱ型弓,大于2倍直径为Ⅲ型弓);
3.本身复杂:合并巨大包裹性破裂、合并灌注不良综合征(包括内脏、肾以及下肢缺血)、无法控制的高血压、持续腹痛或胸痛等。Akin等在2009年比较了胸主动脉覆膜支架腔内修复术(TEVAR)与开放手术治疗复杂型急性夹层的疗效,发现不管是住院期间死亡率、并发症率和1年、5年存活率,TEVAR都明显优于开放手术(图1D)。
目前,对于复杂型胸主动脉病变的治疗主要有拓展近端锚定区和选择合适的支架这两种策略。
第一种策略就是扩展近端锚定区。近端锚定区是指Stanford B型AD原发破口或DTAA瘤体近端与左锁骨下动脉开口间的距离,Dake等和Criado等都认为理想的条件是近端瘤颈≥20 mm,若<15 mm则支架近端锚定不确切,而且主动脉弓弯曲的解剖形态、高压、高速血流以及病变本身引起的动脉形态、血流动力学改变都会影响腔内修复效果,甚至直接导致失败。 我们按照头臂血管分支与主动脉之间的关系将胸主动脉依次分为0、1、2、3、4区共5个区域(图1E),目前对需要扩展锚定区的胸主动脉病变,有烟囱技术 (Z2区首选)、杂交技术(Z1区首选)、开窗技术这三种方法可以选择。下面就对这些技术进行简单的介绍。
第1种方法是烟囱技术。烟囱技术是指在主动脉腔内移植物植入过程中,因手术需要必须覆盖重要分支时,在被覆盖的分支血管和近端主动脉之间应用裸支架或覆膜支架与主动脉移植物并排锚定,从而达到保全被覆盖分支血供的目的,因分支血管内支架的释放位置形似烟囱而得名。其优点是使用现有器材就可以完成且不改变正常的解剖生理,缺点是两个支架之间由于不是完全包绕,存在发生内漏的可能,且烟囱支架受到大支架压迫,远期有闭塞风险,故一般在应急时刻使用,比如说术中不慎将颈总动脉封堵来不及开胸手术,可以紧急予以烟囱技术挽救。例如这个病例(图2A),夹层破口累及了左锁骨下动脉根部,锚定区需要延伸至左颈总动脉,我们选择烟囱技术进行重建分支(图2B、C)。
第2种方法即杂交技术(图3A)。辅助性动脉旁路手术适用于锚定区需扩展至Z1区(颈总动脉至AD原发破口或DTAA近端距离<15mm),其优点是转流后保留LSA效果确切,技术难度相对小;缺点是非自然解剖生理,手术创伤较大,对病人耐受开放手术能力有一定要求,以及最好需要杂交手术室。例如下面这位患者,锚定区需扩展至Z1区,且全身情况允许开放手术,选择先行颈-颈动脉人工血管转流术(图3B),同时行腔内修复术并牺牲左锁骨下动脉(图3C),术后恢复情况好。
第3种方法即开窗技术(图4A),此技术由于在国外受到知识产权保护等原因限制而应用较少。开窗技术又分为预开窗技术和原位开窗技术。预开窗技术的优点是保留了正常解剖生理,并且在体外操作相对简单,无需特殊材料。缺点即开窗大小及对位要求高,一旦对位不准容易发生内漏或LSA封闭。下面这位病人锚定区需扩展至封闭LSA,经评估Willis血管环后认为需保留LSA,选择手术台上预开窗技术保留LSA(图4B)。原位开窗技术即在术中介入造影下使用穿刺器材在支架上开窗,并置入小支架重建分支。优点是对位准确,减少内漏发生几率;使用手头现有常规器材即可完成,无需特殊的器材;更符合解剖生理,远期通畅率更高。难点在于准确地开窗,对术者操作水平要求较高。下面的病例同样需要将锚定区扩展至LSA,并且需要保留LSA。术中预先经桡动脉入路在LSA置管,主动脉支架释放后用改造自超硬导丝的穿刺针头在主动脉支架上开窗,经过球囊扩张后置入Viabahn支架(图4C、D、E),效果良好。
在临床上我们经常碰到主动脉Ⅲ型弓(图1C),即弓部成角陡峭,容易使主动脉支架外鞘在跨弓时打折,从而使支架释放时阻力增大,严重的甚至导致释放支架时移位,造成想象不到的严重后果。这样的情况就对支架材料提出了很高的要求。我们在临床实践中发现,上海微创公司的Hercules Low Profile 直管型覆膜支架系统(图5A)比较适合主动脉弓部成角陡峭的病人。原因有三:其一,它有着目前国内最小的输送系统外径,最小能够达到18F(直径20-36mm支架);其二,它有着覆膜套管跨弓设计,整个输送系统跨弓时阻力小,柔软不易打折,并且在支架释放瞬间稳定不易移位;其三,主动脉夹层是由于动脉壁出现破口,血流冲入导致形成真腔和假腔,由于假腔的压迫真腔一般会相对缩小,形成上粗下细的锥度。传统的胸主动脉支架系统如有些品牌支架没有锥度,头到尾直径没有变化,容易在释放时对相对缩小的真腔管壁造成应力拉扯,留下再发破口的隐患,因此经常需要在后段加入限制性裸支架人为形成锥度,不仅效果得不到很好保证,而且增加了患者经济负担。Hercules Low Profile独有大锥度支架规格,支架锥度范围2-10mm,锥度变化平缓,在释放 后能够更贴壁并且不造成过多拉扯,更适合主动脉夹层患者。对于下面的病例(图5B、C),患者主动脉角度陡峭,破口位置高,就需要选择本身比较柔软、容易过弓的支架,使用微创的公司Hercules Low Profile就能达到很好的效果。
随着支架材料技术的发展,解决了个体化构型、精准定位、准确释放的问题之后,在未来分支支架技术(图6A、B)将是处理复杂胸主动脉疾病重建弓上分支的最理想方法。分支支架技术无需考虑非自然解剖生理、大小支架压迫等目前的处理重建弓上分支会碰到的问题,是血管外科医师梦寐以求的手术利器。我们曾经使用微创公司实验性的单分支胸主动脉支架已经通过临床验证即将上市,成为一体式解决保留分支封闭破口的有效。
最后为本文做一个小结。1. 复杂主动脉疾病的种类多,处理难点主要集中在扩展锚定区、重建分支、入路及过弓难等方面;2. 有多种技术可用来扩展锚定区,需要针对性地谨慎选择;3. 在选择支架种类、规格时要了解支架的特性、选择合适的支架;4.HerculesTM Low Profile输送系统,使入路血管的直径要求降低到6mm;5.Hercules Low Profile输送系统释放时定位精准,软鞘过弓通过性、柔顺性好,治疗复杂型胸主动脉病变,尤其是弓部很陡或短瘤颈病变具有优势。
图1A 累及分支
图1B 瘤颈形态复杂成角
图1C 弓部成角复杂
图1D 循证医学证据
图2A 病例1 颈总动脉烟囱
图2A 病例1 颈总动脉烟囱
图2B 病例1 术中造影
图2C 病例1 术后复查示烟囱支架
图3A 杂交手术
图3B病例2 杂交手术重建颈总动脉
图3C 病例2 支架覆盖左颈总动脉
图4A开窗技术
图4B 病例3 术中
图4C 病例4 原位开窗技术保留LSA
图4D 病例4 原位开窗技术保留LSA1
图4E 病例4 原位开窗技术保留LSA2
图5A HerculesTM Low Profile 直管型覆膜支架系统
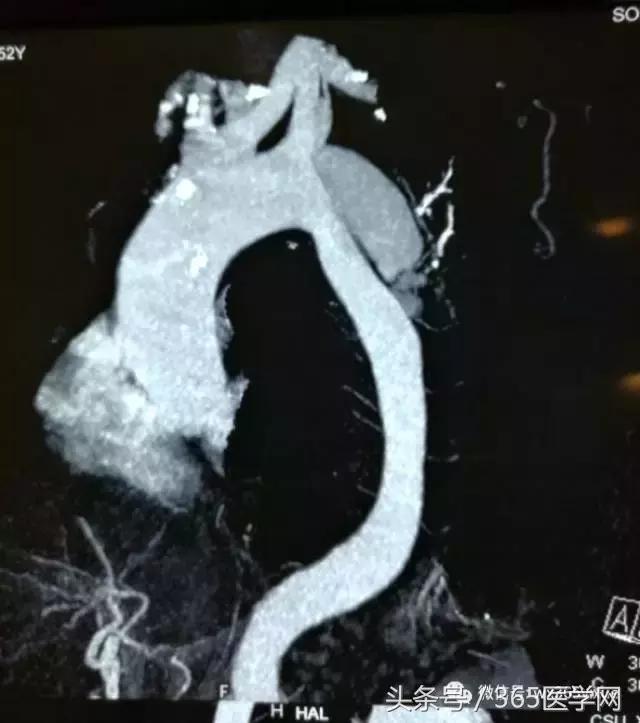
图5B 主动脉弓角度陡峭
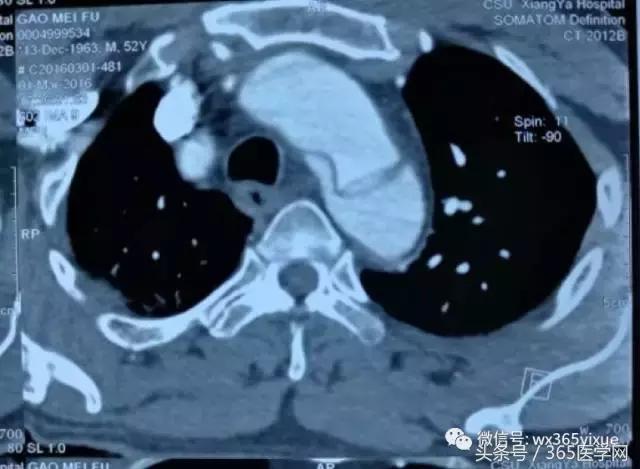
图5C 主动脉夹层破口位置高
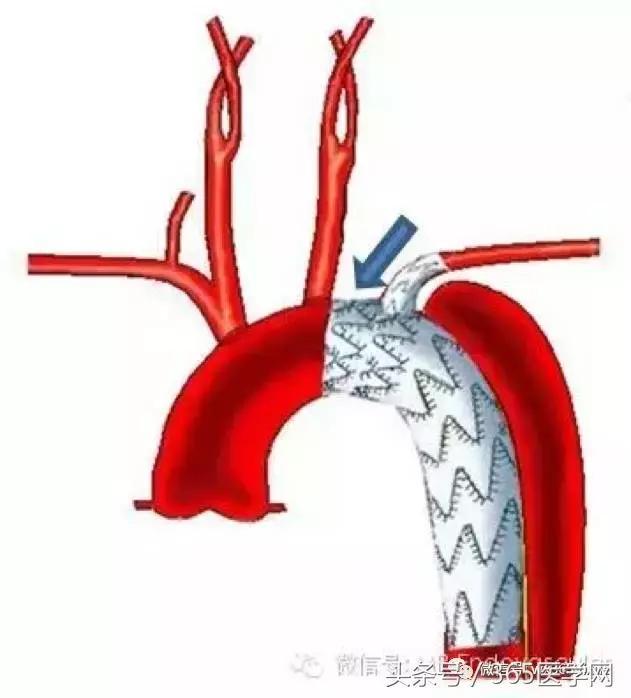
图6A 分支支架.png-1

图6B 分支支架.png-2
图6C 分支支架病例1
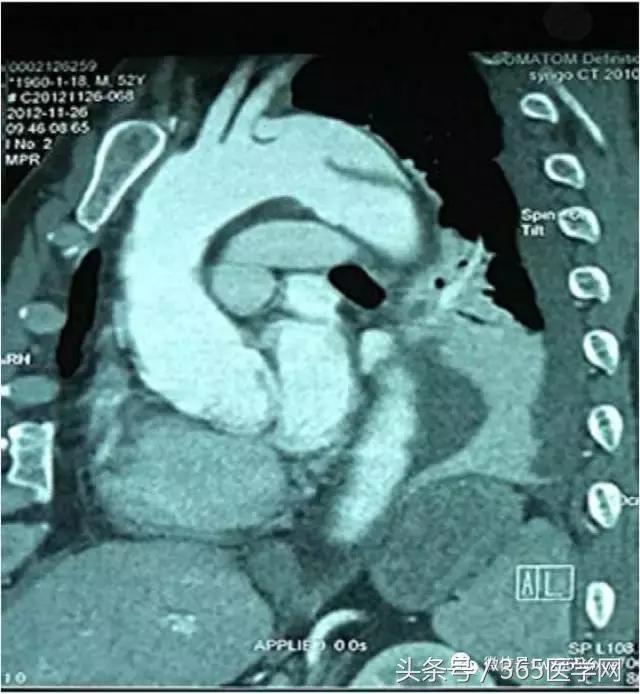
图6D 分支支架病例2
作者:黄建华 王伟 刘睿