一、什么是放射性视网膜病变?
是眼球、眼眶、眶周、面部、鼻咽和颅骨等部位放射治疗引起的威胁视力的并发症。
与总方射剂量、分次剂量、联合化疗与先前存在血管性疾病(如糖尿病、高血压)等因素有关。
二、放射剂量安全阈值
放射对视网膜的损害早在1933年就被发现了。尽管3500 cGy以前已被接受为安全总剂量的上限,但文献报道低剂量1100 cGy、1200 cGy、1700 cGy、2000 cGy和2080 cGy也会导致放射视网膜病变。
尽管患者对放射暴露引起的视网膜并发症的易感性有很大差异,但毫无疑问,增加放射剂量会增加视网膜损伤的可能性,比如Shukovsky和Fletcher报告说,在接受超过6800 cGy剂量的患者中, 10只眼睛中9只眼睛完全失明 。

放射剂量推荐安全阈值
三、临床表现
Case 1 轻微的放射性视网膜病变可以见到眼底后极部出现微血管瘤(MA)、出血点、棉绒斑及黄斑区的硬性渗出灶, 极易误诊为“糖尿病性视网膜病变(DR)”, 需仔细询问病史,并结合全身检查 。
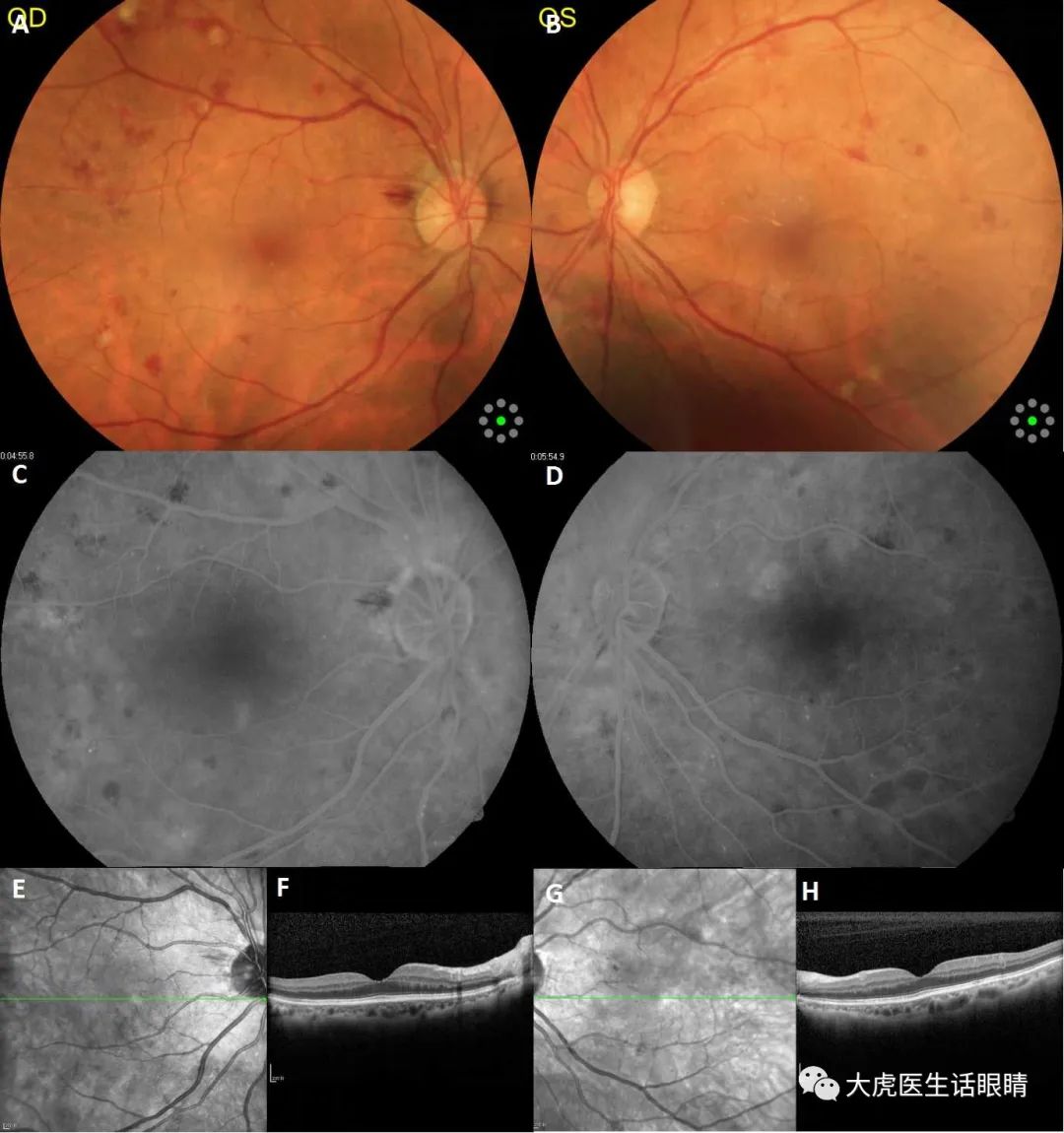
甲状腺相关性眼病(TAO)放疗后,2000 cGy/10Fx
Case 2 严重的放射性视网膜病变,眼底有广泛的毛细血管闭锁和视网膜血管异常,可导致黄斑水肿、渗出和视力下降, 极易误诊为“糖尿病性视网膜病变(DR)”。
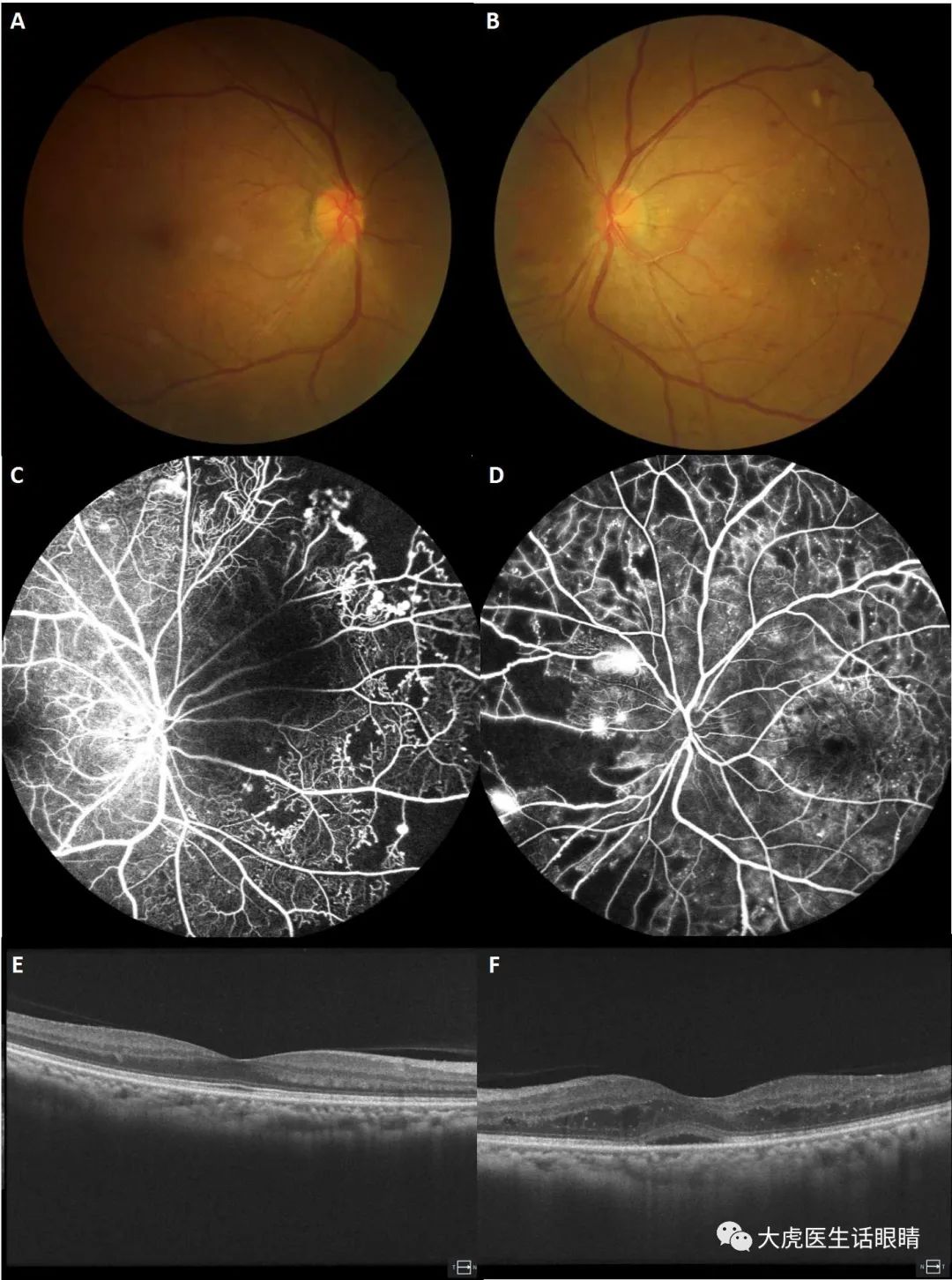
双侧眼眶淋巴瘤放疗后,3000 cGy/10Fx
Case 3 晚期视网膜血管完全闭锁 ,继发新生血管性青光眼,甚至失明, 极易误诊为“眼缺血综合征(OIS)或眼动脉阻塞”。
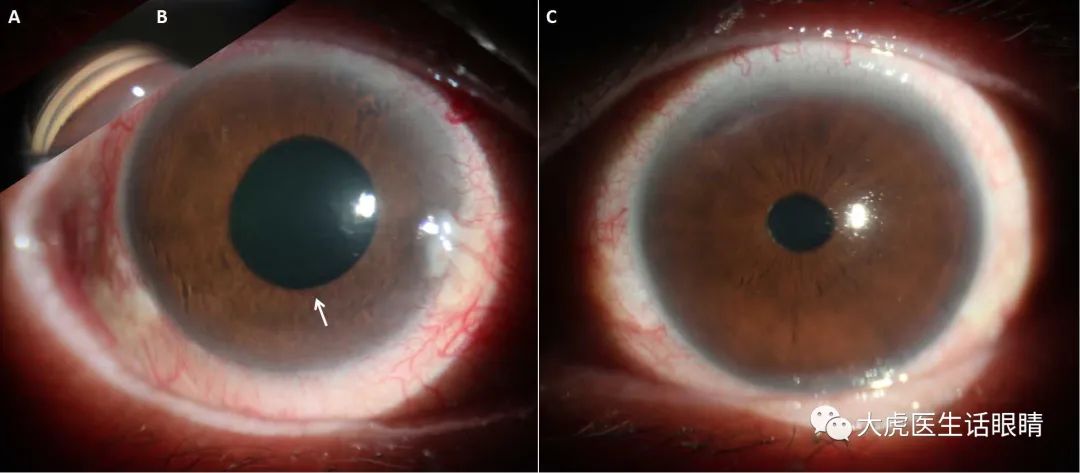
右眼虹膜、房角新生血管

非小细胞肺癌术后右侧颌面部转移放疗后,6000 cGy/30Fx
四、治疗方法(对症治疗为主,参考“糖尿病性视网膜病变的治疗”)
※高压氧治疗:有争议
※己酮可可碱及其代谢产物通过降低血液粘度改善血液流变性,确切的作用机制尚未确定。
※激光(laser):视网膜无灌注区、新生血管、黄斑水肿
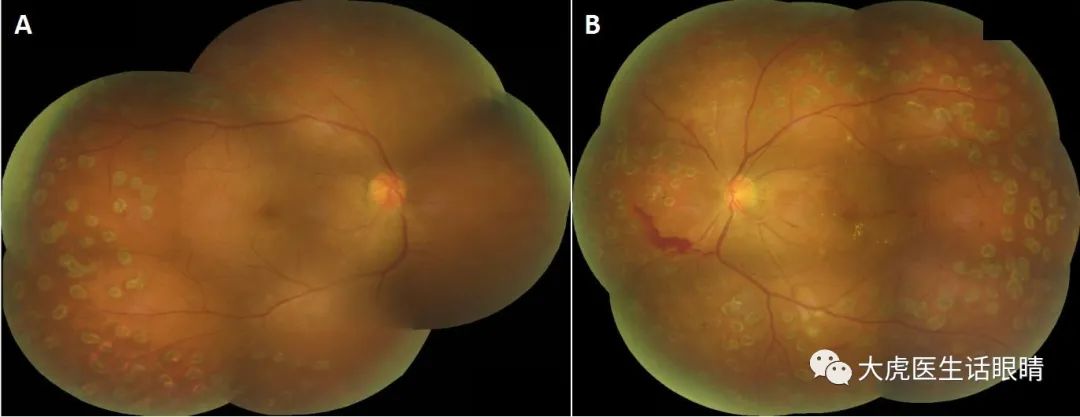
Case 2 全视网膜光凝治疗后
※玻璃体腔注射抗VEGF(anti-VEGF):黄斑水肿、新生血管形成
※光动力疗法(PDT):治疗放疗引起的黄斑水肿的确切机制尚不清楚。
※全身或玻璃体内用类固醇激素:减少Muller细胞的渗透性肿胀,稳定内皮细胞紧密连接,防止白细胞迁移,并抑制前列腺素、促炎细胞因子和VEGF的合成。
☆需要强调的是,积极治疗放射性视网膜病变仍会进展,这与DR的区别之一。

Case 2 全视网膜激光光凝+玻璃体腔注射antiVEGF治疗1年后眼底表现
五、预防策略
1)多学科联合诊治(MDT)
2)针对肿瘤定制放射治疗,视网膜激光光凝,tenon下注射曲安奈德,玻璃体腔抗VEGF,及玻璃体内硅油填充等。
综上所述 ,尽管不可能完全消除放射性视网膜病变的风险,但通过对患者进行良好的管理(告知患者风险并确保眼科随访),可以减少威胁视力的并发症。