一:概述(见上篇)
二:起始胰岛素治疗时机(见上篇)
三:起始胰岛素应用(见上篇)
四:胰岛素强化治疗( ①多次皮下注射、②持续皮下胰岛素输注CSII )
1型糖尿病一般需长期胰岛素强化。 对于HbA1c≥ 9.0% 或空腹血糖≥11.1 mmol/L 伴明显高血糖症状新诊断 2型糖尿病可施短期胰岛素强化 治 疗2周至3个月为宜,目标为空腹血糖 4.4~7.0 mmol/L,非空腹血糖<10.0 mmol/L,可暂时不以HbA1c达标作为目标。 短期胰岛素强化: 如采用多次皮下注射胰岛素,监测方案每周至少 3 d,每天 3~4个时间点。据中餐前、晚餐前和睡前血糖水平调整早、中、晚餐前的胰岛素用量,据空腹血糖水平调整睡前基础胰岛素用量,每3~5天调1次,每次调整1~4 U,直到达标。采用CSII,血糖监测每周至少3 d,每天5~ 7个时点。直至血糖达标。 短期强化达标临床缓解者, 可考虑定期(如3 个月)随访监测;当血糖再次升高即空腹血糖≥ 7.0 mmol/L 或餐后 2 h 血糖≥10.0 mmol/L 者重新起始药物治疗。
1.多次皮下注射:
起始胰岛素治疗血糖仍未达标HbA1c≥ 7% 或反复低血糖时需采用:餐时+基础胰岛素(2~4 次/d)或每日3次预混胰岛素类似物行胰岛素强化治疗:
①餐时+基础胰岛素: 据中餐前、晚餐前和 睡前血糖水平分别调整三餐前胰岛素用量,据空腹血糖调整睡前基础胰岛素用量,每3~5天 调整1次,据血糖水平每次调整的剂量为 1~4 U, 直至血糖达标。开始使用餐时+基础胰岛素方案时,可在基础胰岛素的基础上采用仅在一餐前(如 主餐)加用餐时胰岛素。之后根据血糖控制情况决定是否在其他餐前加用餐时胰岛素。
②每日3次预混胰岛素类似物: 据睡前和三餐前血糖水平进行胰岛素剂量调整,每3~5天调整 1次,直到血糖达标。研究显示2型糖尿病采用餐时+基础胰岛素(4次/d)与每日3次预混胰岛素类似物进行治疗时,二者在HbA1c降幅、低血糖发生率、胰岛素总剂量和体重影响方面无明显差别。
2:持续皮下胰岛素输注CSII(胰岛素泵):
胰岛素泵原则上适用所有需胰岛素治疗糖尿病者, 最大程度模拟人生理性胰岛素分泌模式达到较多次皮下注射更好的控糖。
①.1型糖尿病CSII治疗: 多次皮下胰岛素治疗者如血糖控制不佳可考虑用 CSII。
②2型糖尿病短CSII治疗:a)短期CSII胰岛素强化治疗: 包括 HbA1c≥9.0% 或空腹血糖≥11.1 mmol/L, 或伴明显高血糖症状的新诊断 T2DM患者;具有一定病程已经使用两种或两种以上口服降糖药联合治疗但血糖仍明显升高(HbA1c≥9.0%),或已起始胰岛素治疗且经过充分的剂量调整血糖仍未达标 (HbA1c≥7.0%)者,可实施短期胰岛素强化治疗,而对于新诊断 T2DM 患者,采用短期 CSII 强化治疗, 有助于解除患者的高糖毒性,恢复其胰岛功能,达到临床缓解,有学者报道 1 年的临床缓解率约为 50%。 b)中长期 CSII治疗: 用于病程较长、血糖波动大、虽每日多次胰岛素皮下注射、血糖仍无法得到平稳控制者;黎明现象严重导致血糖总体控制不佳者;频发低血糖尤其夜间低血糖、无感知低血糖和严重低血糖者。
③妊娠相关糖尿病者: 妊娠期糖尿病GDM、糖尿病合并妊娠及糖尿病者做孕前准备时均可用 CSII。 围手术期糖尿病者: 使用CSII治疗后相比使用胰岛素皮下注射者,不仅血糖控制更好,同时能显著降低术后感染率、促进伤口愈合、缩短住院时间。
3:胰岛素泵的设定:
对此前未接受过胰岛素治疗的 2型糖尿病初始总剂量据以下公式计算, 每日总量(U)=体重(kg)×(0.2~0.4 U/kg);已接受胰岛素治疗的 2型糖尿病,每日总量=用泵前每日胰岛素用量× 80%,据病情增减。一般基础量占全天胰岛素的 40%~60%,按需将 24 h 分为若干个时间段分别设置不同输注速率。餐前大剂量通常按照 1/3、1/3、1/3 分配。带泵初期严密监测血糖调节胰岛素泵的设置,包括基础输注量和各个时间段的输注率以及餐前大剂量。 胰岛素泵由 4个部分构成: 含微电子芯片的人工智能控制系统、电池驱动机械泵系统、储药器、与之相连的输液管和可埋入皮下的输注装置。
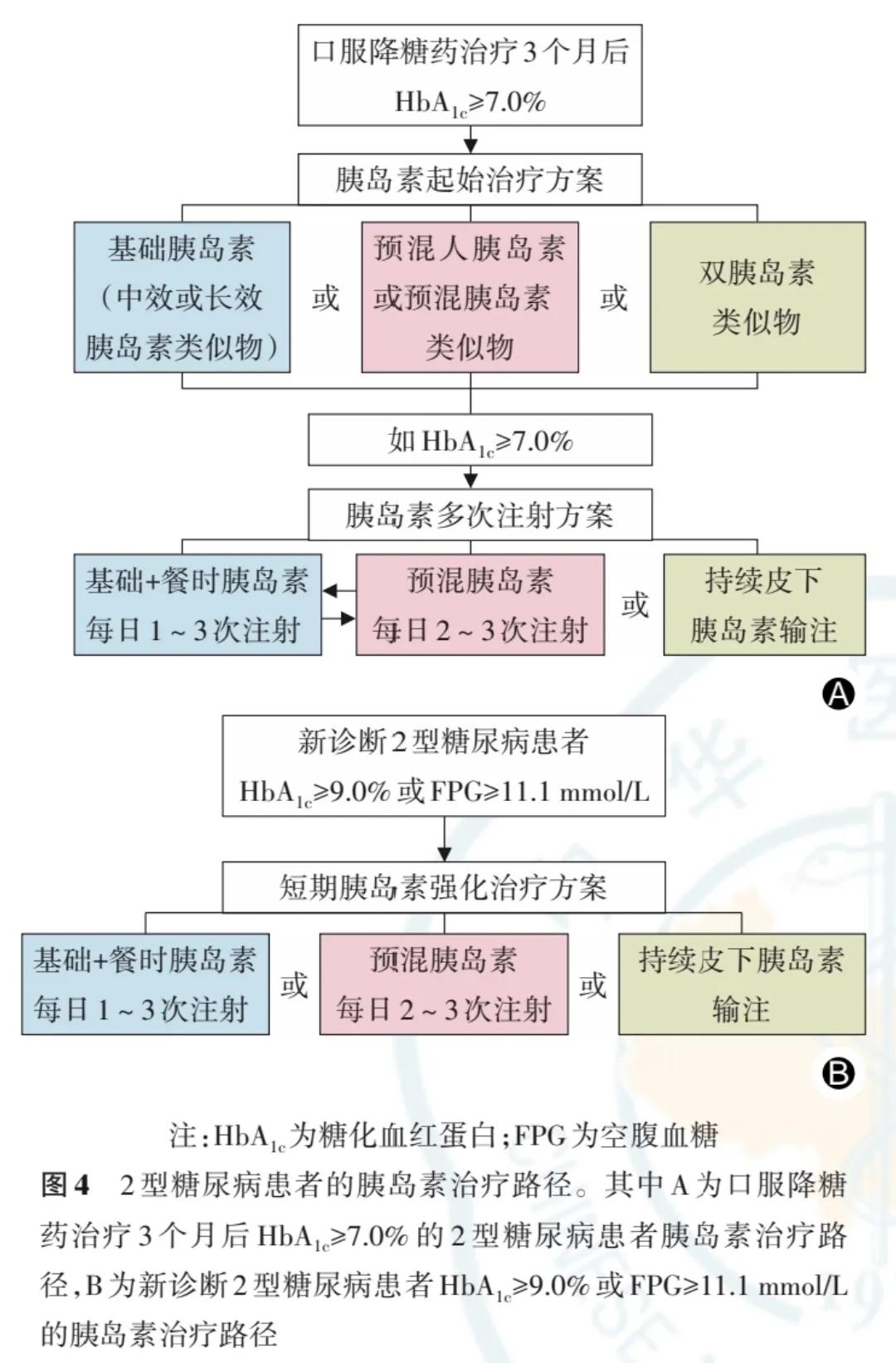
2型糖尿病的胰岛素治疗途径
五、胰高糖素样肽-1受体激动剂(GLP-1RA):
①作用机制 :通过激活 GLP-1 受体以葡萄糖浓度依赖方式刺激胰岛素分泌和抑制胰高糖素分泌,同时增加肌肉和脂肪组织葡萄糖摄取,抑制肝葡萄糖生成发挥降糖作用,并抑制胃排空及食欲。有效降低血糖,可降低体重,并能部分恢复胰岛β细胞功能、改善血脂谱及降低血压 。GLP-1 受体广泛分布于胰岛细胞、胃肠道、肺、脑、肾脏、下丘脑、心血管系统、肝脏、脂肪细胞和骨骼肌。 主要不良反应 为轻~中度胃肠道反应,包括腹泻、恶心、腹胀、呕吐等。多见治疗初期,随使用延长逐渐减轻。
②常用药物: 我国上市 GLP-1RA 据药代动力学分为短效制剂: 贝那鲁肽、艾塞那肽、利司那肽; 长效制剂: 利拉鲁肽、度拉糖肽、艾塞那肽周制剂、洛塞那肽。 据分子结构特点分为 :与人 GLP-1氨基酸序列同源性较低,基于美洲蜥蜴唾液多肽 Exendin-4 结构合成的如艾塞那肽、利司那肽和洛塞那肽;与人 GLP-1 氨基酸序列同源性较高, 基于人 GLP-1 结构,通过少数氨基酸残基替换、加工修饰得到的,如利拉鲁肽、贝那鲁肽、度拉糖肽等(贝那鲁肽为天然人GLP-1)。
③应用 :GLP-1RA可单独使用或与其他降糖药物联合使用。GLP-1RA 联合胰岛素治疗能减少胰岛素剂量。GLP-1RA 与基础胰岛素的复方制剂如甘精胰岛素利司那肽复方制剂、德谷胰岛素利拉鲁肽注射液在胰岛素使用剂量相同或更低情况下,降糖效果优于基础胰岛素,并减少低血糖风险,避免胰岛素带来的体重增加等不良反应。目前我国上市的 GLP-1RA药代学和药效学特点见下表。

国内上市的GLP-1RA介绍
六、胰岛素注射装置和注射技术:
主要胰岛素注射装置包括:胰岛素注射笔(胰岛素笔或特充装置)、胰岛素注射器、胰岛素泵,还需合适长度针头将药物输送至皮下组织内。
腹部、大腿外侧、上臂外侧和臀部外上侧是人体适合注射部位。当皮肤表面到肌肉距离小于或等于针头长度时,需要捏皮或调整注射角度,以提高注射安全性。胰岛素注射可能会出现脂肪增生或萎缩、疼痛、出血、淤血和特发性皮肤色素沉着等并发症,为了减少并发症需定期轮换注射部位,包括不同注射部位之间和同一部位内轮换,以及避免针头重复使用。
铁营医院急诊(李雪峰) 2022.1.1(个人总结,仅供参考)