糖尿病是全球重大公共卫生问题之一,这一疾病具有很高的发病率和致残率,据估计,2019年全球成人糖尿病的患病几率约为9.3%。再加上人口老龄化的不断发展以及不健康的生活方式影响,糖尿病的发病几率在未来会不断升高。
糖尿病其实并不单单只有我们常说的2型糖尿病,1型糖尿病也属于糖尿病的类型。只是1型糖尿病是一种终生的自身免疫性疾病,常常发生在青少年的身上,一般没有办法可以治愈,患者常常需要依赖胰岛素进行治疗。不过,经过科学家们的不断研究和探索,他们现在发现一种很大可能可以治愈1型糖尿病的方式。

一、低免疫胰岛移植,有望治愈1型糖尿病
因为1型糖尿病的主要病因就是胰岛素分泌不足,所以临床上胰岛素已被用于治疗1型糖尿病超过100年之久,这一方式也将曾经致命的疾病慢慢转变为现在的慢性病。但是1型糖尿病的发病率和死亡率仍然较高,严重影响人们的生活质量。尤其是那些25%的低血糖感知受损患者,他们的发病风险更高。
目前现在的药物并不能治愈1型糖尿病,也不能很好的消除血糖水平不稳定,给身体带来的影响。之前也有提出异基因胰岛移植方式,这一方法可以补充丢失的一道β细胞群,而且经过临床试验表明,它可以控制血糖,改善低血糖感知的情况,进而保护1型糖尿病患者免受严重低血糖的影响。
不过,这个方式在之后被发现,异基因胰岛抑制之后,经血液介导的言行反应会导致抑制的胰岛丧失,而且还需要终身使用免疫抑制类药物。但是免疫抑制类药物会使机体出现多种副作用,对身体健康影响巨大。这也成为异基因胰岛移植在1型糖尿病患者中无法广泛使用的原因。
但在2023年4月,《 Science Translational Medicine》期刊上的一篇题为:Human hypoimmune primary pancreatic islets avoid rejection and autoimmunity and alleviate diabetes in allogeneic humanized mice的论文中说明,低免疫胰岛移植的概念。
在这篇研究中,研究团队提出不需要服用免疫抑制药物的低免疫胰岛移植概念。而且在临床实验中,异基因低免疫胰岛能有效避免自身免疫反应对胰岛的抑制,从而达到控制血糖的目的。

前边讲到异基因胰岛移植的方式需要终身服用免疫抑制类药物。这项新的研究中的研究人员,利用基因编辑技术清除了人原代胰岛细胞中的基因,并表达了CD47,防止它们被先天免疫细胞杀死。之后,研究人员将这些低免疫细胞重新聚集,使它们成为假胰岛,并将它们移植到糖尿病人源化的小鼠体内。
经过一段时间的观察,研究人员发现,人类低免疫假胰岛在免疫功能正常、异基因的糖尿病人源化小鼠体内能够存活,并且还可以改善糖尿病,避免被自身的免疫系统杀死。
此外,研究人员还考虑到CD47过表达,可能会带来潜在的危险。所以他们使用CD47与蛋白进行靶向融合,抑制CD47的过表达。这样可以将其作为安全开关,能够快速、可靠的清除体内低免疫假胰岛细胞。这也为之后在临床中的使用提供了安全保障。
因为这项方式不需要使用免疫抑制药物,所以它可以更好的促进胰岛移植的糖尿病中的应用,帮助更多的糖尿病患者免受胰岛素的注射治疗。并且还提高了1型糖尿病患者的治愈几率。
有了好的治愈方式,但是这项治愈方式最主要的就是移植,现在大多都会将其移植到肝脏这一个器官之内,可是随着时间的增加,这个移植器官的弊端慢慢显现。但是除了肝脏外,还有没有更好的抑制位置呢?
二、胰岛移植治疗糖尿病,腹膜是更好的移植位置吗?
胰岛移植方式现在再次成为人们的关注重点,在1型糖尿病患者中,免疫系统攻击破坏胰岛中控制血糖的胰腺细胞群,导致患者需要依赖胰岛素的注射来达到控制血糖的目的。不过现在,胰岛移植这一新方式逐渐进入大家视野,它就是为了替代胰岛素注射的。
现在最常使用的移植器官就是肝脏,但这个移植位置的效率较低,再加上肝脏本身的容量小,并不能很好完成全部的胰岛移植。所以科学家们一直在思考有没有什么其他更好的移植位置?
近期,在《 Cell Reports Medicine 》上的一篇研究中,研究人员开发了一种高效的移植方法,并且还证实了这一种方法可以有效逆转1型糖尿病的发病情况。研究人员为了将网膜作为移植的位置,他们使用重组凝血酶和受体自身的血浆,制造生物降解的基质,然后将宫体胰岛固定在网膜上。
经过观察后发现这三种方法让三只非人类的灵长类动物,1性糖尿病恢复到了正常的血糖水平,并且还恢复了葡萄糖的反应性胰岛素分泌。这一效果一直持续到实验结束。这项研究证实在腹膜上移植胰岛细胞的可行性,还取得了较为成功的效果。研究人员也表示,这种方法促进了移植胰岛的再血管化和再神经化过程。
此外,除了腹膜胰岛移植外,研究人员还对干细胞源的胰岛移植进行了研究,这种移植方式能够提供无限的可直接组织,并且在2022年已经成功治愈了一位1型糖尿病患者。
但是这项方式,肿瘤发展的可能性较大,需要之后有更多的研究、实验去证实它的安全性。相对之下,干细胞移植和腹膜移植的两种方式中,腹膜移植能更好的观测到胰岛移植的情况,可以随时清除胰岛的外来组织,有更好的安全性。
不过总的来说,对于糖尿病的治疗方法现在科学家们正在不断的进行研究和改善。干细胞胰岛、低免疫胰岛移植以及腹膜移植等都在不断取得进展,并且在未来相信很大程度可以成为治疗1型糖尿病的主要治疗方式。
但目前来说,这些措施都需要进行更多、更准确的进一步研究和证明,以确保这些方式的安全性和有效性。同时,在对糖尿病治疗方式关注的时侯,糖尿病的预防方式也是十分重要的。
三、预测糖尿病发生,这个新指标意义重大
不管是哪种类型的糖尿病,都会对身体健康造成严重威胁,可以介导多器官功能损伤,引起心血管疾病、肾脏以及脑血管疾病等并发症的出现。所以,尽早发现糖尿病、预防糖尿病对于疾病的好发人群来说有着至关重要的意义。

最近,在首都医科大学附属医院的教授带领下,研究人员在美国心脏协会《 Hypertension 》期刊上发表了一项重要的研究成果。在这项研究中,他们发现,动脉硬化是高血压、糖尿病的危险因素,并且在糖尿病患者中这一联系更加明显。
在论文中强调,和血管功能较好的人群相比,高血压并且动脉硬化程度增高的人群,他们发生糖尿病的风险更高。在临床上,高血压和糖尿病往往都会合并发生在同一个患者身上。之前有研究证实,高血压患者发生糖尿病的风险要远远高于血压正常的人群,所以他们得出高血压可能是糖尿病发生的主要因素之一。
而高血压患者往往伴随着动脉硬化的发生,动脉硬化可以通过baPWV这一方式进项评估。当研究人员在评估之后发现,动脉硬化和胰岛素抵抗、糖尿病的发病风险有关。
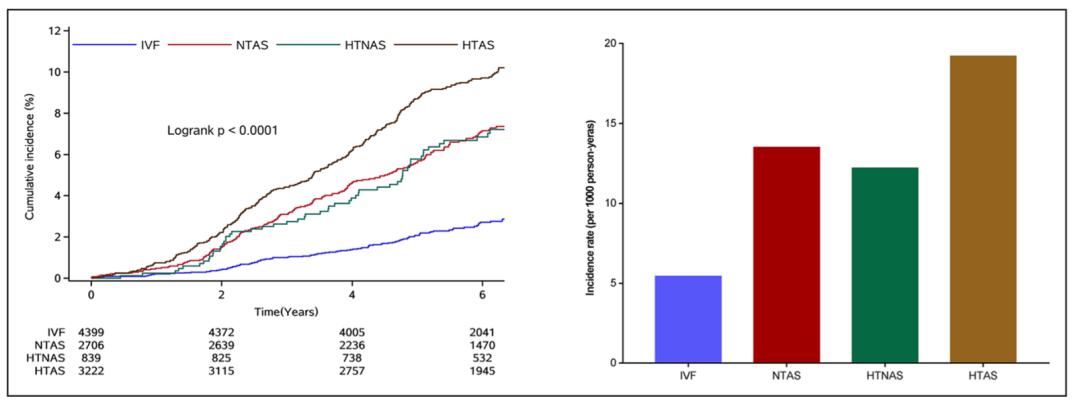
随后,研究人员筛选1.1万多名受试者,根据他们的血压和baPWV情况,研究人员将他们分为四组。然后对他们进行6年多的随访调查,在调查过程中,研究人员明确有760多位受试者确诊为糖尿病。
在排除其他影响因素之后,研究人员得出,和理想血管功能的人群相比,其他血管不理想的三组群体中,患上糖尿病的人群更多。总体而言,这项研究结果显示,糖尿病的发生风险不仅和高血压有关,还与动脉硬化的程度存在联系。
和理性血管状态的人群相比,高血压并且动脉硬化的群体,他们患上糖尿病的几率更高。所以,这也是在像我们说明,未来我们想要预防糖尿病的发生,可以从高血压和动脉硬化入手。
参考文献
[1]Human hypoimmune primary pancreatic islets avoid rejection and autoimmunity and alleviate diabetes in allogeneic humanized mice
[2]Bioengineered omental transplant site promotes pancreatic islet allografts survival in non-human primates
[3]Hypertension, Arterial Stiffness, and Diabetes: a Prospective Cohort Study