 2020年7月16日,《新英格兰医学杂志》(NEJM)发表THALES试验1结果,表明替格瑞洛联合阿司匹林治疗急性缺血性卒中或短暂性脑缺血发作(TIA)在降低30日内复发性卒中或死亡这一复合结局方面优于阿司匹林单药治疗。这是继CHANCE和POINT研究之后,又一双抗治疗(P2Y12受体拮抗剂联合阿司匹林)用于治疗轻型卒中或高危TIA人群的大型临床研究。
2020年7月16日,《新英格兰医学杂志》(NEJM)发表THALES试验1结果,表明替格瑞洛联合阿司匹林治疗急性缺血性卒中或短暂性脑缺血发作(TIA)在降低30日内复发性卒中或死亡这一复合结局方面优于阿司匹林单药治疗。这是继CHANCE和POINT研究之后,又一双抗治疗(P2Y12受体拮抗剂联合阿司匹林)用于治疗轻型卒中或高危TIA人群的大型临床研究。
背景
近20年抗血小板治疗取得了飞速发展,单药抗血小板治疗到双联抗血小板的突破,经历了艰难而又令人兴奋的探索历程。
2013年北京天坛医院王拥军教授领衔的CHANCE研究2证实,与阿司匹林单药比较,氯吡格雷与阿司匹林联合治疗21天,随后氯吡格雷单药治疗至第90天,可使轻型缺血性卒中和TIA患者的卒中复发风险显著降低32%,并且不增加出血事件风险。这一研究在卒中领域突破了双抗治疗的禁区,被世界卒中组织(WSO)侯任主席Marc Fischer教授列为过去10年国际卒中研究领域三大突破性进展之一3。
2018年POINT研究4发现在急性轻型缺血性卒中和TIA患者中,氯吡格雷联合阿司匹林90天相比阿司匹林单药治疗可显著降低90天内新发缺血性血管事件(缺血性卒中、心肌梗死及缺血性血管性死亡的复合终点,6.5% vs. 5.0%, p=0.02),但同时增加了主要出血风险。

图1 2013年CHANCE研究公布& 2018年POINT研究公布
后续POINT&CHANCE联合分析5及POINT研究时间序列6分析证明,CHANCE研究方案是兼顾缺血与出血平衡的最佳选择。在全球范围验证了CHANCE方案的正确性,并被国际各大指南以最高级别推荐7-9。
THALES研究结果及设计
本次发表的THALES研究是一项随机、安慰剂对照的双盲试验,试验纳入发病24小时内的轻度至中度急性非心源性缺血性卒中或高危TIA的患者。两组分别接受30日的替格瑞洛(180 mg负荷剂量,后续90 mg bid)+阿司匹林(300~325 mg负荷剂量,后续75~100 mg/d)治疗或者匹配安慰剂+阿司匹林治疗。主要终点是由30日内卒中或死亡的复合事件。次要终点包括30日内的后续首次缺血性卒中和残疾发生率。主要安全性终点为重度出血。
研究结果显示,替格瑞洛-阿司匹林组303例患者(5.5%)和阿司匹林组362例患者(6.6%)发生了主要结局事件(风险比,0.83;95%置信区间[CI],0.71~0.96;P=0.02)。替格瑞洛-阿司匹林组276例患者(5.0%)和阿司匹林组345例患者(6.3%)发生了缺血性卒中(风险比,0.79;95% CI,0.68~0.93;P=0.004)。两组的残疾发生率无显著差异。
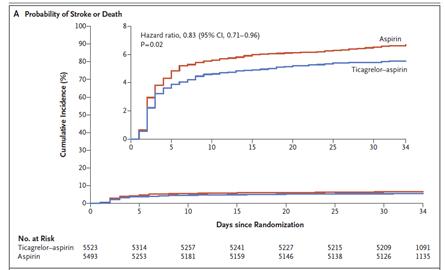
图2 THALES研究有效性终点
安全性方面,替格瑞洛-阿司匹林组28例患者(0.5%)和阿司匹林组7例患者(0.1%)发生了重度出血(风险比,3.99;95% CI,1.74~9.14;P=0.001)。替格瑞洛组致死性出血、颅内出血、中重度出血及因出血导致的停药比例均显著增高。
表1 THALES研究安全性终点
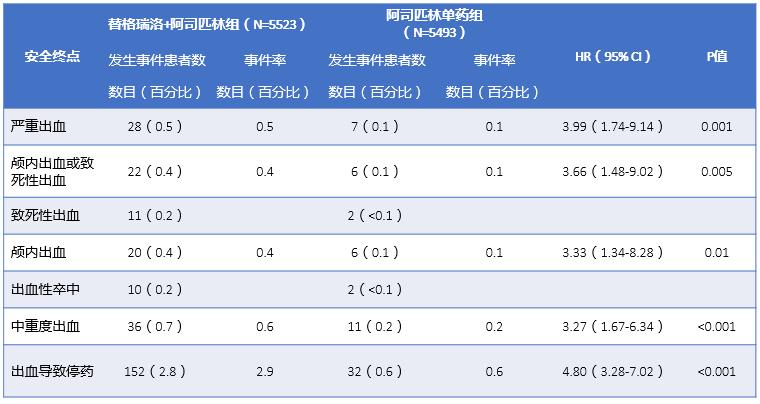
表2 CHANCE,POINT,THALES三大研究概览
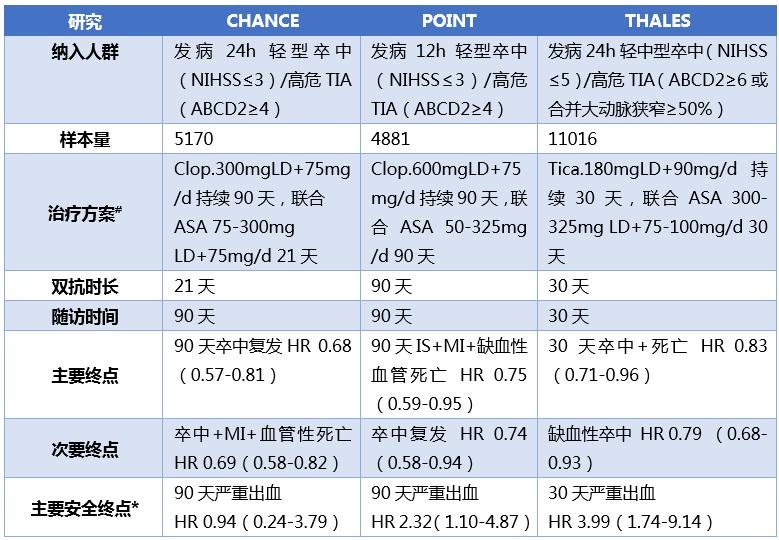
# 对照组均为阿司匹林单药,CHANCE、POINT 持续90天,THALES 持续30天
* CHANCE、THALES研究为GUSTO定义严重出血,POINT研究严重出血定义为颅内出血、导致视力降低的眼内出血、需2个单位及以上的红细胞或全血输血、导致住院或延长住院的出血、出血相关死亡
轻型卒中/高危TIA人群双抗治疗应如何选择?
国内权威专家观点
王拥军教授在NEJM杂志THALES研究研讨会上报告 10
-
临床使用抗板药物时应权衡强化抗板药物的利弊,需要结合个体患者特点,对于出血风险高的患者应谨慎。更好的疗效以及保证患者安全才是临床医生追求的最终目标。
-
阿司匹林加替格瑞洛可能是一种选择,但是目前证据还不太充分,且需要权衡出血风险。预测未来THALES研究会写入指南,但可能不会是最高级别的推荐。
-
最佳DAPT时长:THALES研究DAPT30天,出血风险增加;CHANCE研究DAPT21天没有增加出血风险,且目前指南均沿用21天推荐。
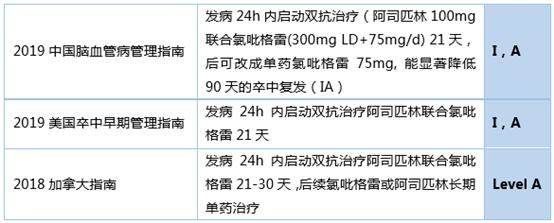
表3 目前的中外指南对轻型卒中/高危TIA的推荐7-9
国外专家观点(同期述评)
国际顶级卒中治疗专家Peter M Rothwell教授在NEJM杂志同期发表述评 11:
尽管目前没有已完成的Tica+ASA与Clop+ASA头对头大型研究,但Clop+ASA可能更优,分析原因如下:
-
首先,在POINT和CHANCE试验中,阿司匹林联合氯吡格雷用药后缺血性卒中复发风险的相对降幅大于THALES试验中阿司匹林联合替格瑞洛用药后的降幅。
-
阿司匹林联合替格瑞洛用药后大出血风险的相对升幅大于阿司匹林联合氯吡格雷用药后的升幅,尤其是在颅内出血方面。在急性冠脉综合征患者中直接比较阿司匹林联合替格瑞洛和阿司匹林联合氯吡格雷的另外一项试验也表明,阿司匹林联合替格瑞洛用药后的颅内出血风险较高。
-
在对POINT和CHANCE试验进行的合并分析中,阿司匹林联合氯吡格雷用药后致残性或致死性卒中的总风险较低,而在THALES试验中,阿司匹林联合替格瑞洛用药后的这一结果不显著。
美国著名卒中治疗专家James Grotta教授在Medpage发表同期述评 12 :
-
基于目前结果(CHANCE,POINT,THALES),加上替格瑞洛有更高的出血、价格更贵,我不认为在轻型卒中和高危TIA后双抗方案中替格瑞洛会取代氯吡格雷。
-
正在进行的CHANCE-2研究直接对比两种双抗,在头对头研究比较之前,很难说如何选择。
总结
CHANCE,POINT,THALES三大研究的发表为轻型卒中/高危TIA患者的抗血小板治疗提供了新的证据和方案。基于现有的间接数据和专家观点,氯吡格雷具有良好的平衡获益/出血风险;但在头对头的CHANCE-2研究公布前很难直接判断双抗方案的优劣。对于双抗方案的选择应结合临床实际充分权衡缺血与出血的风险,谨慎选择。
参考资料:
1. Johnston SC, Amarenco P, AlbersGW, et al. Ticagrelor versus aspirin in acute stroke or transient ischemicattack. N Engl J Med 2016; 375: 35-43.
2. Wang Y, Wang Y, Zhao X, et al.Clopidogrel with aspirin in acute minor stroke or transient ischemic attack. NEngl J Med. 2013 Jul 4; 369 (1):11-9.
3. Marc Fisher, Rebecca Seastrong.The Past Decade at Stroke: Important Advances and Overcoming Challenges. Stroke.2020 Mar;51(3):1032-1035.
4. Johnston S C, Easton J D,Farrant M, et al. Clopidogrel and Aspirin in Acute Ischemic Stroke andHigh-Risk TIA. N Engl J Med. 2018 Jul 19;379(3):215-225.
5. Pan Y, Elm JJ, Li H, et al.Outcomes associated with clopidogrel-aspirin use in minor stroke or transientischemic attack: a pooled analysis of Clopidogrel in High-Risk Patients WithAcute Non-Disabling Cerebrovascular Events (CHANCE) and Platelet-OrientedInhibition in New TIA and Minor Ischemic Stroke (POINT) trials. JAMA Neurol2019; 76: 1466-73.
6. Johnston S C, Elm J J, Easton JD, et al. Time Course for Benefitand Risk of Clopidogrel and Aspirin afterAcute Transient Ischemic Attack and Minor Ischemic Stroke: A Secondary Analysisfrom the POINT Randomized Trial. Circulation. 2019 Jun 26.
7. PowersWJ. Stroke. Guidelines for the Early Management of Patients With Acute IschemicStroke: 2019 Update to the 2018.Stroke. 2019 Oct 30.
8. 《中国卒中杂志》2019年7月第14卷第7期.
9. 2018 CANADIAN Good Clinical Practice.
10. 泰勒斯的思索—NEJM缺血性卒中重磅研究THALES解读 2020.07.17. http://qr31.cn/BZOx7w.
11. Peter M Rothwell. AntiplateletTreatment to Prevent Early Recurrent Stroke.N Engl J. Med 2020;383:276-78.
12. https://www.medpagetoday.com/cardiology/strokes/ 87580.
