国家癌症中心最新数据显示,我国结直肠癌年发病人数为40.8万人,居恶性肿瘤第二位,仅次于肺癌,居消化系统恶性肿瘤首位,且呈现年轻化趋势。而研究认为, 80%~95%的结直肠癌是由结直肠腺瘤性息肉发展而来 ,由于“腺瘤-癌”模式的存在,提高腺瘤性息肉检测率并采取最佳方式治疗,是减少结直肠癌的关键措施。 内镜治疗是结直肠腺瘤性息肉的主要治疗手段 ,现查阅相关文献,整理腺瘤性息肉内镜诊疗相关知识点,供临床参考。
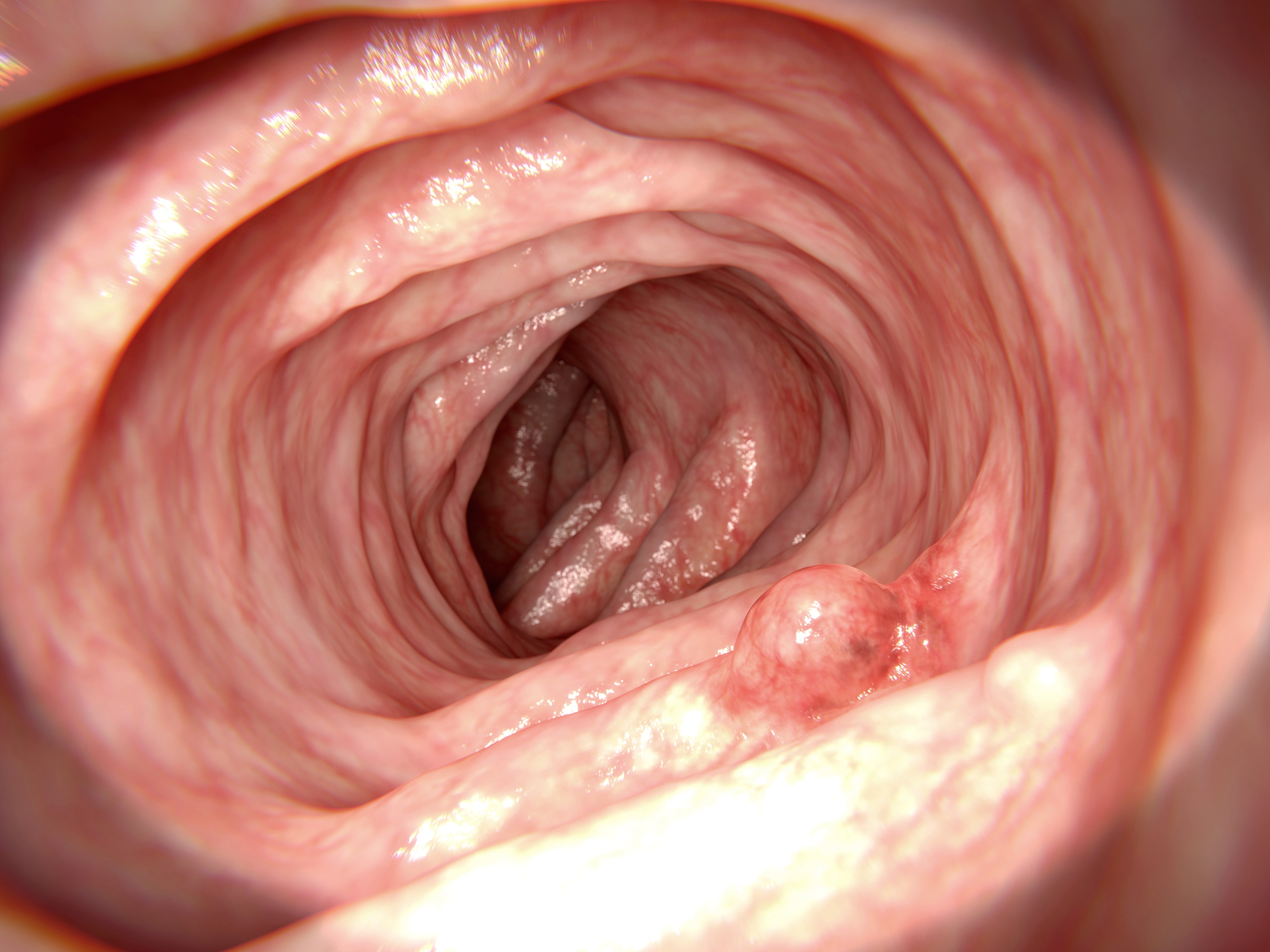
一、结直肠腺瘤性息肉的分类
结直肠腺瘤性息肉虽属于良性疾病,但却是一种公认的癌前病变,癌变的过程通常为5~15年。
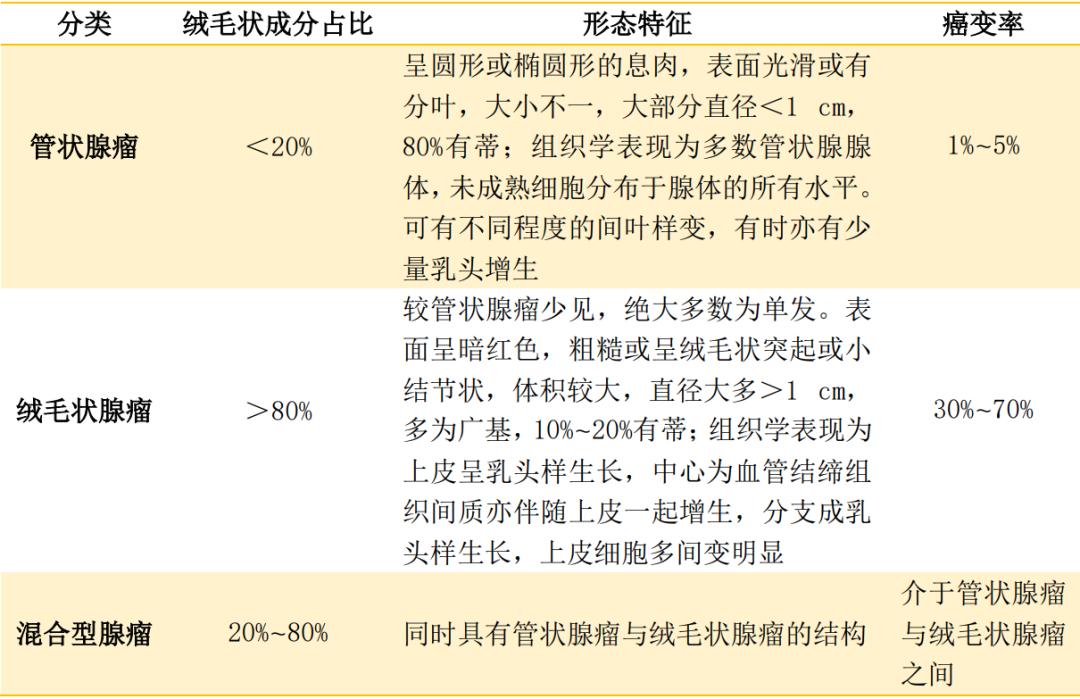
根据腺瘤中绒毛状成分所占比例不同,可将结直肠腺瘤性息肉分为3种,详情见表1。
表1 结直肠腺瘤性息肉的分类
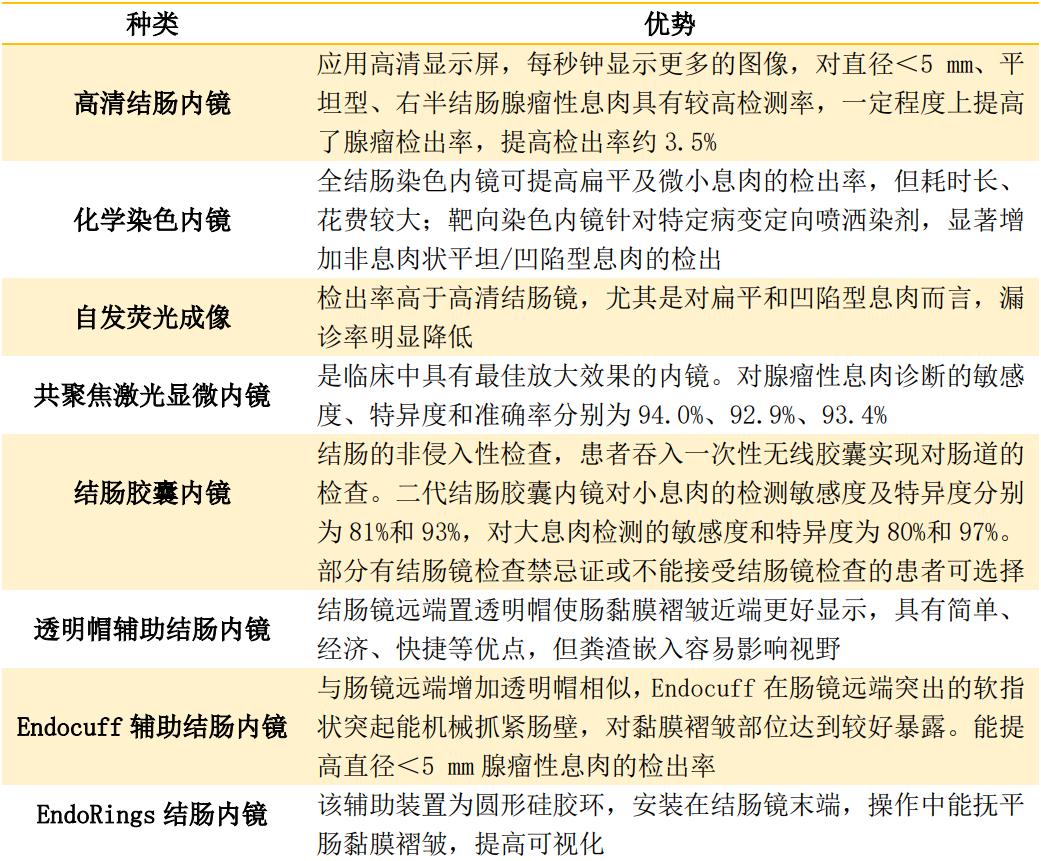
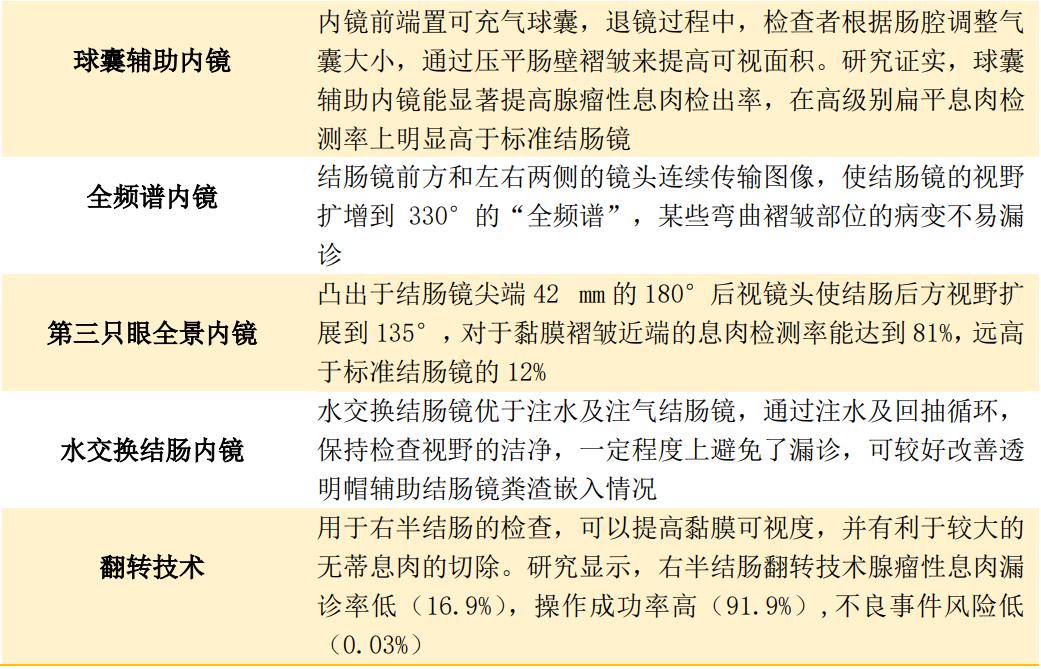
二、结直肠腺瘤性息肉的内镜诊断
表2 直肠腺瘤性息肉的内镜诊断
三、结直肠腺瘤性息肉的内镜治疗
1.内镜黏膜下剥离术
适合直径>2 cm的巨大平坦型息肉或无蒂的结直肠息肉,尤其是平坦型息肉。
可以一次完整地将巨大的息肉切除下来,减少了残留和复发,将完整切除的病变组织送病理检查,明确病变性质;创伤小、恢复快、住院时间短,最大限度的保留正常消化道功能,特别适合于全身情况差的老年人,避免了开腹手术带来的各种并发症。
但操作时间长,手术过程中需要患者不断地改变体位,做密切配合;怀疑癌变的慎行,大的结直肠息肉癌变风险较高,如果术后病理报告提示为息肉癌变,需要进一步行开腹手术。
2.内镜黏膜切除术
适合直径在1~2 cm的宽基底息肉、平坦型息肉、凹陷型息肉、侧向生长型息肉。
与传统外科开放式手术相比,具有简单快捷、损伤相对较小等优势。
如果是分块切除的,建议术后1个月内复查内镜;大的结直肠息肉癌变风险较高,如果术后病理报告提示为息肉癌变,需要进一步行开腹手术;术后禁食时间应更长一些。
3.冷/热活检钳
通常小型息肉占检测中的大部分,对微小息肉,活检钳钳除可达到治疗目的,具有较强的可操作性及实用性。1~3 mm息肉多推荐冷活检钳钳除,但冷活检钳具有较高的复发率,热活检钳可能损伤活检组织而影响病理判断,不排除有小部分漏诊情况。
4.冷/热圈套器切除术
欧洲胃肠内镜协会推荐,圈套器冷切应作为5 mm及以下微小息肉的首选切除方法,而6~19 mm无蒂息肉推荐使用热圈套器。热圈套器切除术也应用于体部超过10 mm或顶端超过20 mm的有蒂息肉。
5.氩离子凝固术
通过离子化氩气将电能转移到目标组织,是一种安全、有效的非接触性凝固,用于组织止血及大腺瘤性息肉切除后残余组织的失活。
结直肠腺瘤性息肉治疗后复发风险较大,4年内复发率为15%~60%,男性、年龄≥60岁、息肉数目≥3枚、直径≥2 cm、绒毛管状腺瘤的患者复发风险较高。应注意随访,定期复查。
参考文献:
[1]覃弦,宋军,侯晓华.结直肠息肉内镜下诊断及治疗进展[J].中华消化内镜杂志,2021,38(12):1040-1046.
[2]陈琳,赵晶,金海峰,等.冷圈套切除较大结直肠息肉的临床研究[J].中华消化内镜杂志,2021,38(10):823-827.
[3]徐新国,乔燕,姜红香.结直肠息肉内镜下黏膜切除术与冷圈套息肉切除术治疗效果对比分析[J].中国社区医师,2021,37(28):70-71.
文、排版丨王申冲
编校丨冯熙雯
审核丨邢辰